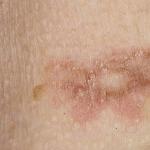
L'atrophie cutanée est un complexe de pathologies internes chroniques dont le symptôme est un amincissement excessif du derme superficiel, de l'épiderme et du tissu adipeux. La pathologie se développe en raison de la destruction partielle ou totale des fibres élastiques et contenant du collagène, qui sont les principaux composants du tissu conjonctif cutané.
Qu'est-ce que l'atrophie cutanée et ses manifestations externes
La pathologie cutanée est également appelée élastose, car l'élasticité de l'épiderme cutané change. Il s’agit de changements pathologiques provoqués par des processus métaboliques, trophiques et une inflammation de toutes les couches liés à l’âge, qui provoquent une dégénérescence des cellules conjonctives entraînant un amincissement de la peau.Il est nécessaire de diagnostiquer une maladie provoquant un amincissement de la peau, car une telle pathologie dermatologique peut évoluer en cancer.
Le volume de la peau diminue progressivement. Il devient une fine couche, vulnérable, plus susceptible aux dommages extérieurs. Le plus courant atrophie sénile ou liée à l'âge. Elle survient principalement dans les zones exposées du corps, où la peau est plus susceptible de perdre son élasticité et la fermeté nécessaire.
La peau peut se rassembler en plis volumineux, parfois impossibles à redresser rapidement. Sa teinte et son épaisseur changent. Les réseaux veineux sont visibles à travers la peau, comme à travers un papier sulfurisé translucide. Il acquiert une couleur rougeâtre ou devient blanchâtre nacré.
L'atrophie pathologique est causée par une diminution des concentrations d'enzymes et une altération du métabolisme cutané.
Classification de l'atrophie cutanée
La pathologie dermatologique a plusieurs variétés :- primaire (ou congénital);
- secondaire (ou acquis) ;
- diffuser;
- organique.
Des dommages visibles sur la zone sont typiques pour atrophie diffuse. Souvent, l’épiderme s’amincit au niveau des extrémités. D'autres types de maladies se caractérisent par des lésions cutanées dans différentes zones du corps. Élastose secondaire se produit dans des endroits où sont apparus des symptômes d'autres pathologies cutanées, par exemple le lupus systémique, la tuberculose, la syphilis.
L'amincissement congénital des cellules épithéliales ne se limite pas à la peau. Même les cheveux, les glandes graisseuses et sudoripares, les muqueuses, les dents et les ongles en souffrent.
L'atrophie acquise résulte d'une pathologie somatique, sous l'influence des rayons X, de forts rayonnements et d'un soleil éclatant toute l'année.

Causes de l'atrophie cutanée
Les médecins distinguent les modes pathologiques et naturels ou physiologiques d'apparition et de développement de cette pathologie dermatologique, qui elle-même peut être une maladie ou seulement un symptôme externe de pathologies plus graves des organes internes.Les causes physiologiques de l'atrophie sont la grossesse et le vieillissement. Le reste est une conséquence de changements négatifs dans les tissus.
Avec le vieillissement, les membranes cellulaires sont endommagées sous l'influence des radicaux libres qui s'accumulent depuis l'environnement extérieur - gaz d'échappement, produits de mauvaise qualité, fumée de tabac. En fonctionnement normal, les radicaux aident le corps à arrêter les infections, à saturer les structures cellulaires en oxygène et à améliorer la coagulation du sang. Mais à des concentrations élevées, ils présentent des traits négatifs, commençant à détruire les cellules saines, y compris les cellules de la peau.
Le déséquilibre cellulaire conduit au développement de zones d'atrophie. Cette pathologie s'accompagne d'un déséquilibre du métabolisme lipidique lié à l'âge, notamment chez la femme lors de la ménopause et d'une diminution des concentrations d'oestrogènes. Les structures de la peau qui retiennent l’humidité sont détruites, elle devient sèche, fine et s’atrophie.
L'une des manifestations de l'atrophie cutanée sont les vergetures ou vergetures, qui apparaissent souvent pendant la grossesse. Durant cette période, la synthèse des enzymes - élastine, ainsi que collagène essentiel - est perturbée. Le fœtus, qui grossit constamment, étire la peau et n'a pas le temps de maintenir son intégrité.
Au site d'étirement, les fibroblastes sont activés et la phase de cicatrisation commence. Le métabolisme et la nutrition des cellules sur le site d'un tel étirement sont perturbés, l'inflammation des tissus est remplacée par une atrophie, entraînant une cicatrice pathologique ou une vergeture allongée.

Certaines cellules de la peau sont détruites pour certaines raisons causées par la maladie sous-jacente. Ils cessent d'assurer leurs fonctions protectrices, respiratoires (pores), thermorégulatrices, métaboliques, neurorégulatrices. En conséquence, des interruptions de l'approvisionnement en sang et des processus nutritionnels commencent, la structure de l'épiderme change, le nombre de fibres élastiques et grasses diminue et la couche basale est détruite. Une déshydratation progressive des structures cutanées se produit. Des sites d'atrophie peuvent apparaître dans n'importe quelle zone du corps. Ce sont généralement de grandes taches rondes. Des rougeurs et des gonflements peuvent survenir.
Symptômes de l'élastose
Le principal symptôme évident d’une pathologie dermatologique est l’amincissement de la couche cutanée. L'épiderme devient plus doux, se dessèche, sans poils, indolore, la sueur et toutes les glandes sébacées disparaissent, les vaisseaux sanguins deviennent très translucides. La peau devient comme un papier de soie fin, facile à assembler en accordéon, elle ressemble à du daim mouillé au toucher.
Des rougeurs ou à l’inverse une teinte blanchâtre peuvent apparaître. Dans le même temps, des zones compactées peuvent se former, car le tissu conjonctif s'est développé à certains endroits. Cela augmente le risque de cancer de la peau. Une teinte bleuâtre dans les zones d'atrophie est due à l'effet du fluorure anti-inflammatoire ; une pigmentation croissante peut apparaître et des gonflements, ainsi que de fortes démangeaisons dans les zones les plus endommagées. Avec l'âge, les patients âgés présentent des hémorragies mineures dans les zones touchées, un purpura et des cicatrices étoilées.
Les maladies qui conduisent à une atrophie cutanée comprennent :
- infections cutanées;
- maladies du sang;
- psoriasis;
- xeroderma pigmentosum;
- maladies rhumatismales;
- le lupus érythémateux ;
- tuberculose cutanée;
- syphilis aiguë;
- lichen plan.

De nombreuses formes d’atrophie cutanée sont héréditaires. L'atrophie cutanée ressemblant à des rayures survient plus souvent chez les femmes pendant la grossesse et l'adolescence. De telles rayures longitudinales étroites apparaissent généralement sur la poitrine, l'abdomen, le bas du dos et les hanches. Parfois, ils s'ulcèrent. Au début, les lésions focales ont une teinte rosâtre-bleuâtre, puis elles deviennent blanches et s'amincissent.
Si des zones atrophiques sont infectées ou endommagées, des symptômes d'intoxication générale de l'organisme peuvent apparaître :
- douleur musculaire;
- atonie;
- douleurs articulaires volantes.
Traitement de l'atrophie cutanée
Il est important d’identifier la cause de ce phénomène sur la peau. La guérison complète de l'atrophie est rare. Vous pouvez arrêter le développement de la maladie et l'apparition de nouvelles zones modifiées.La thérapie moderne de l'élastose est un traitement complexe et complexe réalisé avec l'aide de spécialistes de nombreux domaines médicaux. Il prend nécessairement en compte le degré de lésion tissulaire, le facteur étiologique, les maladies concomitantes et l'âge du patient.
Pour un usage externe, utilisez la crème Unna, des pommades à la vitamine A et de l'huile de pêche. Il est préférable de protéger les zones touchées de la peau des vents forts, du gel et du soleil sous les vêtements. En été, il est nécessaire d’utiliser des crèmes anti-UV à haut spectre d’action.
Les médicaments qui améliorent le métabolisme cellulaire, par exemple Complamin, ainsi que ceux qui restaurent le système nerveux sont également indiqués : Magnésium B6, vitamines, notamment D et A. Ils stimulent les processus immunitaires et régénérateurs de la peau.
Des bains de boue ou de dioxyde de carbone, des pommades naturelles et un traitement à la paraffine sont conseillés. De telles mesures améliorent l’apport sanguin aux zones cutanées touchées. Les médicaments « Trental » ou « Pentoxifylline » y contribuent également. Les défauts esthétiques graves sont éliminés avec l'aide d'un chirurgien plasticien ou d'un cosmétologue.
L'atrophie cutanée (élastose) est un groupe de maladies dermatologiques chroniques qui s'accompagnent d'un amincissement de la peau. La maladie repose sur la destruction partielle ou totale des fibres de collagène, principal composant du tissu conjonctif à partir duquel est formée la peau. La maladie tire son deuxième nom du fait que l'élasticité de la peau est principalement altérée. L'origine et l'origine de la pathologie, le tableau clinique, le diagnostic et le traitement, le pronostic et la prévention dépendent du type de pathologie.
Caractéristiques de l'atrophie cutanée
L'élastose est une perte d'élasticité et un amincissement de la peau, qui se développent en raison de changements trophiques, inflammatoires, métaboliques liés à l'âge dans toutes les couches du derme. En conséquence, le tissu conjonctif dégénère - le nombre de fibres élastiques et de collagène diminue. Diverses formes d'atrophie cutanée ont été décrites par les scientifiques à différentes époques comme des symptômes de maladies somatiques. Par exemple, l'élastose comme signe de progéria a été mentionnée en 1904 par le médecin allemand O. Werner, et chez les enfants, l'atrophie cutanée comme signe de vieillissement prématuré a été décrite pour la première fois en 1886 par l'Anglais D. Getchins. Les causes de la pathologie sont encore inconnues, le diagnostic est posé sur la base du tableau clinique, un traitement est nécessaire car, outre les problèmes esthétiques, la maladie menace la santé et la vie - elle peut dégénérer en cancer.

L'atrophie cutanée est le signe des maladies suivantes :
- Cicatrices atrophiques.
- Naevus atrophique.
- Atrophoderma Pasini-Pierini.
- Maladies du tissu conjonctif.
- Amincissement généralisé de la peau provoqué par le vieillissement, l'ingestion ou une production accrue de glucocorticoïdes par les glandes surrénales.
- Panatrophie focale et hémiatrophie du visage.
- Poïkilodermie.
- Atrophie cutanée inégale.
- Vieillissement.
- Atrophodermie folliculaire.
- Chronique.
- Atrophodermie vermiforme.
L’atrophie cutanée la plus courante est :
- Associé à l'utilisation de glucocorticoïdes. L'utilisation à long terme de pommades contenant des corticostéroïdes modifie les propriétés de la peau. Dans la plupart des cas, les changements sont de nature locale. Le fait est que les glucocorticostéroïdes ralentissent la synthèse des protéines de collagène et de certaines autres substances qui assurent l'élasticité de la peau. La peau se couvre de petits plis, semblables à du papier de soie. La peau se blesse facilement, devient translucide, bleuâtre et un réseau de petits vaisseaux est visible. Dans certains cas, des hémorragies et des cicatrices en forme d’étoiles ou de rayures apparaissent dans les zones atrophiées. Ils peuvent être profonds ou superficiels, limités ou diffus. S’il est diagnostiqué tôt, ce type d’atrophie peut être guéri.
- Sénile. Modifications des propriétés de l'épiderme liées à l'âge, provoquées par une diminution de l'activité métabolique, dans laquelle la peau s'adapte moins bien aux influences externes et aux facteurs internes. Il est particulièrement affecté par le déséquilibre hormonal, une mauvaise alimentation, la surcharge nerveuse, la pluie, le vent et le soleil. Le plus souvent, la pathologie se développe chez les personnes de plus de 70 ans ; si les mêmes signes sont retrouvés chez des patients de moins de 50 ans, un vieillissement prématuré est diagnostiqué. La dermatite est particulièrement visible sur le visage, le cou et le dos des mains. La peau se rassemble en plis, pâlit, acquiert une teinte grise, se blesse facilement et se décolle.
- Repéré. Causes : stress, déséquilibres hormonaux, infections. Les fibres élastiques se désintègrent sous l'influence de l'enzyme élastase, libérée par le site de l'inflammation. Le groupe à risque comprend les résidents d'Europe centrale âgés de 20 à 40 ans. Il existe trois types d'atrophie cutanée inégale : Jadassohn (classique), Schwenninger-Buzzi Pellisari (urticarienne).
- Progressif idiopathique (érythromélie de Pick, acrodermatite chronique atrophique). Très probablement, il a une étiologie infectieuse et se développe à des stades ultérieurs. Les micro-organismes responsables de changements atrophiques peuvent rester dans l’organisme pendant de nombreuses années.
- Poïkilodermie. Un groupe de maladies qui s'accompagnent d'une pigmentation réticulaire (tachée), d'hémorragies ponctuelles, d'atrophie et de télangiectasie (formation de varicosités à la surface de la peau). Elle peut être congénitale ou acquise. Congénital se développe au cours de la première année de la vie. L'acquisition est provoquée par un lymphome, un lupus érythémateux disséminé, un lichen plan, une sclérodermie, une exposition aux radiations, des températures basses ou élevées.
- Syndrome de Rothmund-Thomson. La maladie est héréditaire, le plus souvent chez les filles. La cause est une mutation génétique sur le huitième chromosome. Il apparaît au plus tôt deux ans après la naissance. L'hyperpigmentation, la dépigmentation, les varicosités et les zones d'atrophie sont localisées sur le cou, les bras, les jambes et les fesses. Des problèmes de cheveux, d’ongles et de dents apparaissent. Chez 40 % des enfants malades de moins de 7 ans, des cataractes bilatérales sont diagnostiquées. La maladie est chronique et persiste à vie.
Vous pouvez voir à quoi ressemble l’atrophie cutanée sur les photos ci-dessous.

Symptômes d'atrophie cutanée
L'atrophie cutanée s'accompagne de signes caractéristiques d'une forme particulière. Cependant, tous les types ont des caractéristiques communes :
- Changement de couleur - du brun au blanchâtre.
- Dilution à l'état de papier de soie.
- Visibilité à travers la peau du réseau vasculaire, localisation précise des hémorragies, varicosités.
- Sécheresse excessive.
- Dessin lissé.
- Diminution de l'élasticité.
- Léthargie, flaccidité, échecs.
- Plis et rides dans les zones touchées.
Le plus souvent, l'élastose est de nature chronique, des périodes de rémission alternent avec des exacerbations - les anciennes lésions grossissent et de nouvelles apparaissent. Parfois, la peau guérit toute seule. 
Causes de l'atrophie cutanée
L'atrophie cutanée peut être causée par une diminution de l'activité des processus métaboliques chez les personnes âgées, une cachexie, des carences en vitamines, des déséquilibres hormonaux, des processus inflammatoires et des dysfonctionnements des systèmes nerveux et circulatoire.
Les principales causes de l’atrophie cutanée :
- Amincissement de la peau (vieillissement, maladies rhumatismales, utilisation de crèmes aux glucocorticoïdes)
- Naevus atrophique.
- Atrophodermie de Pasini-Pierini.
- Atrophoderma vermiforme.
- Hémiatrophie du visage.
- Panatrophie focale.
- Primaire et secondaire (après maladies inflammatoires).
- Poïkilodermie.
- Stries (cicatrices atrophiques).
- Atrophodermie folliculaire.
- Acrodermatite atrophique chronique.
Les modifications atrophiques de la peau sont provoquées par une corticothérapie à long terme ; cet effet secondaire est particulièrement fréquent lors du traitement des enfants.
Atrophie cutanée chez les enfants
L'atrophie cutanée chez les enfants se développe le plus souvent lors de l'utilisation de crèmes (pommades) corticostéroïdes, en particulier celles contenant du fluor - Fluorocort, Sinalara, etc., ainsi que de pommades puissantes appliquées sur la peau lors de l'application de pansements occlusifs. Les bébés prématurés peuvent développer une atrophie tachetée, due à des processus physiologiques imparfaits de la peau. Il existe également une forme congénitale, mais les signes de la maladie n'apparaissent que 2 à 3 ans après la naissance.
Diagnostic de l'atrophie cutanée
Le diagnostic de l'atrophie cutanée repose sur les résultats d'une enquête et d'un examen du patient. Pour confirmer ou infirmer le diagnostic, le dermatologue prescrit une biopsie. L'examen de la biopsie permet d'évaluer le degré d'amincissement de la peau, d'identifier une infiltration du derme et de détecter une dégénérescence des fibres élastiques et de collagène. 
Traitement de l'atrophie cutanée
Le but du traitement est d'éliminer la cause de la maladie et d'arrêter son développement ; une guérison complète est presque impossible. Le médecin recommande des médicaments symptomatiques et des procédures de physiothérapie auxiliaires qui stabilisent les processus du corps et ralentissent l'atrophie.
Le traitement de l’atrophie cutanée est :
- Comprimés antifibrotiques.
- Vitamines.
- Crèmes hydratantes.
- Procédures physiothérapeutiques – bains thérapeutiques, balnéothérapie.
- Traitement de Spa.
Si des abcès, des ulcères ou des néoplasmes apparaissent sur la peau dans les zones touchées, une consultation avec un chirurgien et un oncologue est nécessaire. Le chirurgien ouvre les abcès et prescrit des antibiotiques, et l'oncologue vérifie les excroissances. En cas de lésions profondes, une greffe peut être nécessaire ; pour cela, de la peau saine est prélevée au niveau des fesses ou de l'intérieur des cuisses.
Complications de l'atrophie cutanée
La maladie dure toute la vie, mais n’affecte pas la qualité de vie. L'exception concerne les dommages au visage, aux mains et au cuir chevelu - les défauts cosmétiques provoquent un inconfort esthétique.
La mort cutanée peut être causée par :
- Tumeurs malignes dans les zones endommagées.
- Vulnérabilité accrue de la peau.
- Propagation incontrôlée dans tout le corps.
- Défauts cosmétiques - cicatrices, calvitie, dommages aux ongles.
La peau fine est facilement endommagée et une infection dangereuse peut pénétrer dans le corps par les plaies.

Prévention de l'atrophie cutanée
La prévention de l'atrophie cutanée nécessite la prévention des maladies pouvant provoquer une telle pathologie. Pour ce faire, vous avez besoin de :
- Utilisez des corticostéroïdes sous la surveillance d'un médecin.
- Protéger la peau d'une exposition prolongée au soleil, à la pluie et au vent.
- En été, utilisez un écran solaire et évitez de rester au soleil pendant de longues périodes.
- Mange correctement.
- Utilisez des produits cosmétiques de haute qualité.
- Vivre une vie active.
- Restez dehors autant que possible.
L'atrophie cutanée ne peut pas être traitée, mais elle peut être évitée. Pour ce faire, vous devez suivre les recommandations ci-dessus, vous soumettre à des examens médicaux réguliers et, si des problèmes cutanés apparaissent, contacter immédiatement un dermatologue.
Atrophie cutanée— la pathologie cutanée, appelée atrophie cutanée, est un groupe de maladies chroniques caractérisées par la présence d'un processus pathologique provoqué par des changements métaboliques, inflammatoires et trophiques liés à l'âge dans toutes ses couches.
L'amincissement du derme avec l'épiderme et la graisse sous-cutanée, qui est une dégénérescence du tissu conjonctif, s'accompagne d'une diminution progressive du volume de collagène et de fibres élastiques.
De tels changements structurels dans la peau portent un autre nom couramment utilisé : « élastose », qui signifie dégénérescence colloïdale. Le problème est pertinent non seulement pour des raisons esthétiques, mais également en raison de la possibilité d'une atrophie dégénérant en cancer.
La maladie est représentée par diverses formes d'atrophie cutanée, précédemment décrites comme un symptôme d'une pathologie somatique, telle que la progéria.
Au début du XXe siècle, le médecin allemand Werner a décrit cette symptomatologie comme une description de la progéria héréditaire chez les patients adultes, et encore plus tôt, à la fin du XIXe, une description similaire a été trouvée chez Hutchinson en présence de signes de prématurée. vieillissement chez les enfants.
La raison pour laquelle de nombreuses formes d'atrophie cutanée apparaissent et se développent n'est toujours pas claire, mais leur étiologie et leur pathogenèse sont individuelles. Sur la base de la variété clinique des manifestations et conformément au tableau pathomorphologique, les actions ultérieures sont déterminées sous forme de diagnostic, de méthodes de traitement, de prévention et de pronostic.
La dermatologie connaît de nombreuses approches pour systématiser les formes de pathologie, mais d'un point de vue rationnel, la classification suivante est la plus réussie :
D'abord - atrophie congénitale, consistant en une dysplasie de l'ectoderme, avec des lésions de la peau elle-même et de ses annexes sous forme de cheveux, de glandes sébacées et sudoripares, parfois d'ongles et de dents. Il se présente sous la forme :
- naevus atrophique ou tache de naissance, qui présente l'apparence d'une plaque de forme limitée localisée dans la couche de l'épiderme et du derme, sans affecter la graisse sous-cutanée ;
- aplasie atrophique, avec absence de peau dans certaines zones du cuir chevelu ;
- hémiatrophie de la peau du visage, sous forme d'amincissement asymétrique, touchant toutes les couches du derme, y compris le tissu musculaire sous-jacent.
Deuxième - acquis, provoqué par une pathologie somatique existante, un impact physique et d'autres facteurs.
Se présente sous la forme :
- primaire, avec une étiologie peu claire et un contexte favorable ;
- involutif, avec présence de rides localisées différemment ;
- secondaire, résultant du rayonnement, des rayons X, de l'exposition solaire sur le tégument et comme symptôme de maladies chroniques.
Symptômes
Les symptômes généraux de la pathologie, quelles que soient l'étiologie et la localisation, peuvent être envisagés :
- la présence d'une lésion à peau fine, sèche et douce ;
- indolore;
- manque de cheveux, de glandes sébacées et sudoripares;
- récipients translucides;
- léger froissement, comme du papier de soie, et sensation tactile du daim mouillé ;
- la présence de dyschromie avec des nuances de rouge se terminant par une couleur blanchâtre ;
- dans certains cas, des phoques provenant d'un tissu conjonctif envahi.
Les symptômes de la maladie dépendent également de sa genèse, par exemple :
- La période de puberté et de gestation, la présence de différents degrés d'obésité, est caractérisée par la présence de foyers de pathologie en forme de bandelette d'origine hormonale. Les lésions résultent de troubles métaboliques et ont l’apparence de rayures blanchâtres rosées sujettes aux ulcérations. Localisations : abdomen et glandes mammaires.
- Les mêmes lésions, mais localisées sur le dos, surviennent suite au levage d'objets lourds.
- Pour les formes de pathologie tachetées et blanches, la genèse vasculaire est la base.
- L'idiopathique, avec des progrès, illustre la borréliose.
- La forme vermiforme se caractérise par une période pubertaire, au cours de laquelle de petites lésions focales symétriques apparaissent sur les joues, constituées de follicules obstrués, sans signes de processus inflammatoire.
L'atrophie cutanée elle-même est un symptôme d'une grande variété de maladies dermatologiques, notamment :
- xeroderma pigmentosum et (élastose);
- le lupus érythémateux et la pyodermite ;
- tuberculose et syphilis;
- maladie des porphyrines et poïkilodermie ;
- lichen plan et hémiatrophie faciale progressive ;
- pityriasis versicolor et autres.
Un type particulier de maladie est distingué séparément: les corticostéroïdes, sous la forme d'une réaction aux hormones provoquant une vasoconstriction. En conséquence, la synthèse des fibres dermiques est inhibée et leur destruction est favorisée.
Les injections de corticostéroïdes contribuent à la destruction des couches cutanées profondes avec les tissus sous-jacents.
Le plus grand inconvénient est la prise de corticostéroïdes sous forme de comprimés, conduisant à une atrophie universelle, avec des conséquences telles qu'un amincissement total de la peau, des télangiectasies multiples, des modifications traumatiques de pseudo-cicatrices sur le dos des mains, des signes d'atrophie étoilée.
Causes
Les dermatologues ont identifié deux raisons fondamentales qui contribuent à l'émergence et au développement de la pathologie : physiologique et pathologique.
- Le processus physiologique comprend le processus de vieillissement et la période de grossesse. Le début du vieillissement cutané est déclenché par les dommages causés aux membranes cellulaires par les radicaux libres, qui se forment dans le corps humain à la suite de processus biochimiques naturels. Mais ces molécules peuvent également apparaître suite à l’exposition à des toxines, telles que les gaz d’échappement, la fumée de cigarette et les aliments contaminés.
Le système antioxydant régule les actions des radicaux actifs. Lorsque la quantité de radicaux libres ne dépasse pas la norme, ils procurent des avantages en combattant les infections, en améliorant la coagulation sanguine et en saturant les cellules en oxygène.
L'âge augmente la masse de ces éléments jusqu'à un niveau critique, ce qui fait passer leur activité de productive à destructrice.
La destruction cellulaire entraîne un déséquilibre cellulaire intradermique, des processus dégénératifs avec atrophie.
Les dermatologues notent le rôle de la perturbation de la barrière lipidique liée à l'âge dans l'aggravation du processus, en raison d'une diminution des taux d'œstrogènes pendant la ménopause et d'autres facteurs.
La grossesse déclenche un autre mécanisme, basé sur une diminution des fonctions des fibroblastes pour la synthèse du collagène et de l'élastine, mais avec la préservation de la synthèse des enzymes qui les détruisent.
Il en résulte une perte de résistance de la peau, une rupture du collagène et des fibres élastiques du derme dues à la croissance du fœtus, ce qui augmente la charge sur la peau, mais avec l'intégrité de l'épiderme.
Les fibroblastes pénètrent activement dans la zone présentant le défaut pour la remplir d'élastine et de collagène, conduisant à des cicatrices tout aussi actives.
Au stade suivant, le tissu conjonctif s'épaissit en raison d'une diminution de la production de collagène-élastine, avec compression de la lumière des vaisseaux sanguins et lymphatiques dans la cicatrice émergente.
En cas de violation de la nutrition et du métabolisme dans cette zone, une dystrophie et un défaut irréversible sous forme de vergetures ou de cicatrice atrophique se produisent.
- Pathologique - autres cas résultant d'une pathologie existante. L'atrophie agit ici comme un symptôme et dépend donc des caractéristiques de la maladie. Cependant, tous les types d’atrophie ont des caractéristiques communes, tout d’abord une diminution du volume des tissus cutanés. Avec la destruction de certaines cellules pour diverses raisons, la peau ne peut plus assurer ses fonctions, telles que la protection, la thermorégulation, la respiration par les pores, la participation aux processus métaboliques, la neurorégulation.
Cela entraîne une perturbation de l'approvisionnement en sang, de l'innervation et de la nutrition de la peau.
Vient ensuite le moment de l'apparition de lésions avec un trophisme altéré et une structure cutanée altérée, le collagène et les fibres élastiques du tissu conjonctif de la couche dermique et les cellules de la couche basale diminuent.
Une déshydratation cutanée se produit, entraînant un amincissement des couches avec une diminution de volume, ou une atrophie. Il existe des cas de pathologies de nature répandue.
Diagnostic et traitement
Le diagnostic de l'atrophie dans la plupart des cas n'est pas difficile, mais s'il est difficile de poser un diagnostic, ils ont recours à un examen histologique.
La thérapie utilise des médicaments dont l'action vise à :
- amélioration du trophisme, avec la prise de nicotinate de xanthinol ;
- stabilisation des fonctions du système nerveux, avec l'apport de B6 et de magnésium ;
- nutrition vitaminique du corps avec les vitamines A et D.
Un traitement complexe est conseillé, utilisant des bains de dioxyde de carbone et des applications de paraffine, crèmes naturelles pour traiter la peau.
En cas d'atrophies corticoïdes, la prise médicamenteuse fait l'objet d'un ajustement strict, voire d'un arrêt si nécessaire.
La corticothérapie doit tenir compte de la prolifération cellulaire, le meilleur moment pour la réaliser est donc le soir. Avec la borréliose, une cure d'antibiotiques ne peut être évitée.
Pour résoudre les problèmes esthétiques, ils ont recours aux services d'un cosmétologue ; dans les cas graves, un chirurgien plasticien contribue à améliorer l'apparence.
La prévention
L'atrophie est malheureusement irréversible, entraînant une perturbation de la qualité de vie, malgré un pronostic favorable pour l'existence en général.
La principale mesure préventive est une observation régulière par un spécialiste, afin d'éviter la transformation de la pathologie en oncologie.
Une peau saine et éclatante, avec une texture impeccablement uniforme et une couleur uniforme, est la clé de la beauté et du succès de son propriétaire, quel que soit son sexe. Avec l'âge ou à la suite d'une blessure, ainsi que de l'exposition à d'autres facteurs pathologiques, des changements négatifs se produisent dans la composition tissulaire du derme : les couches superficielles et plus profondes deviennent plus fines, le volume et le nombre de fibres élastiques diminuent, provoquant des processus de peau atrophie.
Ces défauts esthétiques apparaissant sur les zones ouvertes du corps humain (visage, décolleté, zone du col, mains et reste de la surface) gâchent l'impression générale de l'apparence. Souvent, ils causent à la plupart des femmes et des hommes des souffrances moins physiques que morales. Une consultation immédiate avec un médecin et un traitement adéquat permettront d'éviter des modifications pathologiques irréversibles du derme.
Classification
Les médecins font la distinction entre la destruction physiologique (ou naturelle) de la peau, qui résulte du vieillissement progressif du corps, et la destruction pathologique, dans laquelle ce n'est pas la peau entière qui est affectée, mais ses zones individuelles. L'atrophie cutanée liée à l'âge ou physiologique après cinquante ans est associée à des modifications de la sphère hormonale, du système d'approvisionnement en sang des tissus, de la composition chimique du sang, ainsi qu'à des perturbations des fonctions physiologiques de l'organisme.

Ce processus se développe lentement et progressivement sur de nombreuses années. La destruction pathologique de la peau se caractérise par plusieurs signes de division : par la nature de la formation (primaire et secondaire) ; par prévalence (diffuse et limitée) ; par moment d'apparition (congénitale et acquise).
L'atrophie cutanée primaire (dont une photo démontre la présence de vergetures ou vergetures) est causée par la grossesse, lorsque des changements importants se produisent dans le fonctionnement des organes endocriniens.
En cas de lésions cutanées diffuses, une partie impressionnante de la surface change, y compris la couche externe de l'épiderme des bras et des jambes. La forme limitée de la maladie est caractérisée par la présence de foyers locaux adjacents à une peau saine et inchangée.
La destruction secondaire du derme se produit dans des zones du corps précédemment touchées par d'autres maladies (tuberculose, syphilis, lupus érythémateux et autres processus inflammatoires ou troubles cutanés accompagnant le diabète).
L'atrophie cutanée locale survient le plus souvent chez les enfants, les jeunes femmes ou les adolescents avec une utilisation incontrôlée de médicaments, notamment ceux contenant du fluor (Sinalar ou Fluorocort), ainsi qu'avec l'action renforcée des pommades prescrites pour une utilisation sous un pansement occlusif (scellé).
Facteurs de développement étiologiques
La forme la plus courante de dommages à la structure de la peau est l'atrophie hormonale de la peau, qui survient pendant la grossesse ou l'obésité associée à des troubles métaboliques. Lorsque les fibres élastiques sont étirées ou rompues, des vergetures apparaissent dans diverses parties du corps.
Les autres déclencheurs de cette maladie de la peau comprennent :
- troubles endocriniens (y compris la maladie d'Itsenko-Cushing) ;
- perturbations du fonctionnement du système nerveux central;
- troubles de l'alimentation (y compris l'épuisement) ;
- maladies rhumatismales;
- maladies infectieuses (tuberculose ou lèpre) ;
- exposition aux radiations et brûlures;
- blessures traumatiques;
- maladies dermatologiques (lichen plan, poïkilodermie), ainsi que l'utilisation de médicaments contenant des glucocorticostéroïdes (y compris sous forme de pommades).

L'apparition de l'atrophie cutanée, malgré de nombreux facteurs provoquants, repose sur le mécanisme de biodégradation locale des tissus, dans lequel leur nutrition est perturbée et l'activité des enzymes cellulaires cutanées est considérablement réduite. Cela conduit à une prédominance des processus de catabolisme (destruction de la structure tissulaire) sur l'anabolisme (leur construction ou restauration).
Signes permettant d'identifier les foyers de la maladie

Les défauts cosmétiques sous forme d'« îlots » enfoncés aux nuances variées : du blanc nacré au rouge bleuté ou des réseaux veineux peuvent cohabiter avec des zones saines de la peau. La perturbation des processus métaboliques dans le derme entraîne l'apparition de plis avec une peau amincie, dont tout contact imprudent peut blesser l'épiderme. Les patients âgés développent souvent des pseudo-cicatrices étoilées, des hémorragies ou des hématomes.
Quels médecins sont nécessaires pour le diagnostic et le traitement ?
L'atrophie cutanée pathologique, dont le traitement implique toute une série de mesures différentes, devrait être examinée par de nombreux spécialistes. Les dermatologues, avec la participation d'endocrinologues et de neurologues, d'allergologues et d'infectiologues, de chirurgiens et d'oncologues, peuvent confirmer ou exclure ce diagnostic. Les cicatrices situées sous la peau, qui apparaissent à la suite d'un traumatisme ou d'une intervention médicale, de brûlures, de varicelle ou d'acné, doivent d'abord être montrées à un dermatologue.
Méthode de traitement par des professionnels
Les méthodes de traitement de cette maladie dépendent d'un certain nombre de facteurs : l'étiologie et la localisation du processus destructeur, l'âge, l'état de santé et la persévérance du patient. L'atrophie cutanée après la prise de médicaments hormonaux (y compris l'utilisation d'agents externes sous forme de pommades) peut survenir longtemps (jusqu'à plusieurs mois !) après la fin du traitement par un endocrinologue.
Afin d'activer le processus de réparation des tissus, il est nécessaire d'arrêter de prendre des médicaments contenant des corticostéroïdes au stade initial. En cas de pathologie secondaire du derme, le médecin recommande de guérir d'abord la maladie principale (précédente), puis de procéder à l'amélioration du trophisme tissulaire, à saturer le corps en vitamines et, dans certains cas, à recourir à une antibiothérapie.
Dans quels cas l'aide d'un chirurgien est-elle nécessaire ? Il est nécessaire pour l'excision des furoncles petits, multiples ou gros, des anthrax, des processus purulents profonds dans les tissus, ainsi que pour la consultation d'un oncologue si divers néoplasmes (verrues, papillomes et autres) apparaissent à la surface des lésions. À l'aide d'une biopsie, la nature des excroissances est déterminée afin de prévenir l'apparition de problèmes oncologiques.
Procédures
La médecine moderne dispose de nombreuses méthodes différentes pour se débarrasser d'un défaut inesthétique, tel que l'atrophie de la peau du visage ou de toute autre zone du derme. L'arsenal des professionnels comprend :
- excision chirurgicale de la lésion;
- mésothérapie;
- microdermabrasion;
- thérapie au laser;
- peeling chimique;
- subcision ou coupe de cicatrices;
- cryothérapie;
- électrocoagulation;
- thérapie enzymatique;
- hydratation;
- traitement avec des crèmes et des onguents spéciaux.
En fonction du degré de la maladie, de son étiologie, de l'âge du patient et de la présence de maladies chroniques, le spécialiste clinique sélectionne l'ensemble optimal de procédures.

Le schéma thérapeutique standard comprend : la prise de complexes multivitaminés qui stimulent les processus immunitaires et régénératifs dans le corps du patient ; des procédures physiothérapeutiques qui aident à activer l'apport sanguin aux zones touchées du derme, ainsi que des injections ou l'administration du médicament « Pentoxifylline » (nom commercial « Trental »), qui améliore la microcirculation sanguine.
À la clinique de chirurgie esthétique
Compte tenu des différentes méthodes de traitement de cette maladie, pour obtenir des résultats optimaux, un dermatologue peut recommander une correction chirurgicale des cicatrices afin de les rendre aussi nettes et invisibles que possible. À cette fin, un laser ou un scalpel est utilisé pour soulever les bords de la zone affectée ou de la peau est transplantée à partir de zones saines.
Une autre méthode est la subcision. Il s'agit de couper et de soulever les fibres conjonctives produites par le corps au niveau de la cicatrice à l'aide d'une aiguille spéciale. En soulevant le fond de la lésion, l’aiguille la libère, nivelant ainsi la surface endommagée du derme.

Autres méthodes:
- microdermabrasion (polissage de la peau avec des cristaux microscopiques) ;
- mésothérapie (injections de cocktails thérapeutiques dans la couche intermédiaire de la peau pour stimuler la synthèse des fibres de collagène, corriger les cicatrices et les changements atrophiques liés à l'âge) ;
- peeling chimique (avec élimination des couches supérieures de la peau - des superficielles kératinisées aux moyennes et profondes);
- thérapie enzymatique;
- hydratant (avec des préparations à base d'acide hyaluronique) ;
- thérapie au laser.
Les méthodes peuvent être utilisées à la fois pour corriger les cicatrices et pour améliorer l’apparence du vieillissement.
Pommades
Les méthodes matérielles de traitement des processus destructeurs dans les tissus peuvent être pratiquées en combinaison avec l'utilisation d'agents externes. Comment choisir la bonne pommade ? L'atrophie cutanée est une maladie du derme qui ne doit être traitée que par un spécialiste ! L'automédication des cicatrices et des zones pathologiquement modifiées du derme peut entraîner une détérioration de leur apparence et de leur état.

Pour résoudre un problème esthétique individuel, le médecin prescrit des gels et des onguents qui améliorent la circulation sanguine dans les tissus, leur nutrition et leur saturation en oxygène, ont des propriétés anti-inflammatoires et stimulent la régénération tissulaire : Contractubex, Kelofibrase, Stratoderm, MedGel, Dermatix, Scarguard et Kelo- cote, sélection du médicament le plus adapté.
La médecine traditionnelle dans la lutte contre les changements cutanés destructeurs
Le traitement de l'atrophie cutanée à l'aide de bains à domicile, de lotions et d'huiles cicatrisantes, la prise de teintures, décoctions et infusions de plantes médicinales est autorisé avec l'autorisation d'un médecin en combinaison avec des méthodes traditionnelles. Par exemple, lorsque les premiers signes d'atrophie blanche apparaissent (petits foyers ronds ou de forme irrégulière couleur porcelaine blanche), les herboristes conseillent d'écraser des fruits de châtaigne (100 g) et d'y verser 0,5 à 0,6 litre d'alcool. Infuser le produit pendant une semaine dans un endroit protégé des rayons lumineux. Prendre de la teinture de châtaigne par voie orale, 10 gouttes 3 fois par jour. Un remède maison similaire à base de muscade (préparé de la même manière) est consommé en 20 gouttes avec la même fréquence.
Remèdes populaires externes pour les affections cutanées
La poudre de feuilles séchées (graines, millefeuille, thym, bouleau et bourgeons d'eucalyptus) est diluée dans des huiles d'amande et de pêche, prises en proportions égales (50 ml chacune), et une cuillère à soupe de glycérine est ajoutée. Pour les lésions cutanées liées aux brûlures, la médecine traditionnelle suggère d'utiliser des fleurs de camomille, du calendula, des feuilles d'ortie, des pousses d'achillée millefeuille et de millepertuis, de la renouée et de la renouée. Les décoctions de ces herbes peuvent également être utilisées pour des lotions, sous forme de poudre mélangée à de l'huile d'églantier, d'argousier ou de maïs. L'ajout de cire d'abeille jaune aux « pommades » faites maison avec des huiles végétales et des herbes médicinales a un effet bénéfique sur la peau.
Prévention et amélioration de l'apparence de la peau
Il existe plusieurs mesures spécifiques pour prévenir l'apparition de modifications cutanées destructrices chez les adultes et les enfants : utiliser avec précaution les médicaments hormonaux, éviter tout contact prolongé avec les rayons ultraviolets directs, surveiller l'état de santé général et l'état de la peau, procéder à un assainissement immédiat des foyers d'infection dans le derme. et dans le corps dans son ensemble. L'atrophie cutanée après les pommades hormonales nécessite l'arrêt de leur utilisation et la consultation d'un médecin. Un examen régulier et une détection rapide des maladies graves (diabète sucré, infections dangereuses, troubles du système hématopoïétique) contribueront également à éviter les problèmes de destruction de la structure cutanée.

Hydrater le ventre pendant la grossesse avec des crèmes, de l'huile d'olive ou des gels permettra de prévenir l'apparition des vergetures. Les soins de la peau et les visites régulières chez un cosmétologue aideront à rajeunir et à accélérer la régénération du derme. Pour tous les types d'atrophie, les soins en sanatorium sont indiqués pour la prévention et le soulagement de la maladie : bains de soufre et d'hydrogène sulfuré, boue thérapeutique, ainsi que thérapie réparatrice vitaminée.
Sous l'influence d'un certain nombre de facteurs externes, des changements peuvent survenir sur la peau, associés à une forte réduction du degré d'élasticité de la peau, tandis qu'une accélération du processus pathologique est notée en l'absence d'effets thérapeutiques. L'aspect de la peau se dégrade, des lésions apparaissent, caractérisées par un aspect malsain de la couche supérieure de l'épiderme, et des ulcérations peuvent apparaître à sa surface. La classification moderne du processus pathologique de la peau permet de classer la maladie identifiée comme un type spécifique, qui nécessite un traitement spécifique prenant en compte les caractéristiques individuelles du corps du patient.
La présence de symptômes caractéristiques permet de détecter les modifications de la peau dès les premiers stades du processus pathologique, et le traitement permet de l'arrêter, en maintenant la santé et l'aspect attrayant de la peau. La lésion peut survenir à presque tout âge, mais le plus souvent elle est diagnostiquée pendant la période de fluctuations hormonales. Cela peut se produire pendant la puberté, pendant la grossesse ou pendant l'allaitement. En outre, des troubles similaires de l'état de la peau sont observés avec une perte ou un gain de masse prononcé, lorsque des rayures longitudinales d'une couleur rose blanchâtre caractéristique se forment à la surface de la peau. Cette pathologie cutanée est dangereuse car, si l'état s'aggrave, elle peut évoluer notamment en.
Qu'est-ce que l'atrophie cutanée
Avec le développement d'une telle pathologie de la couche supérieure de l'épiderme, un changement prononcé est noté dans la composition et la quantité de toutes les couches de la peau. Dans ce cas, sa fonctionnalité est violée en raison de la perte des qualités naturelles des couches détruites. Ces fonctions des couches individuelles de l'épiderme comprennent :
- la fonction protectrice dont est doté le tissu sous-cutané (il maintient la température corporelle et ne permet pas aux micro-organismes pathogènes de pénétrer dans le corps) ;
- transmission de l'influx nerveux - une fonction de neurorégulation ;
- processus métaboliques dans lesquels la couche supérieure de l'épiderme est impliquée (production de vitamine D sous l'influence du soleil) ;
- le processus de respiration dû aux pores de la peau.
Les fonctions énumérées de la peau, lorsque le processus pathologique s'aggrave avec le développement d'une atrophie cutanée, provoquent des perturbations importantes dans les processus de nutrition des cellules épidermiques et dans leur apport de la quantité d'oxygène requise. Cela conduit à une détérioration progressive de l'état de la peau, dont les cellules cessent d'être pleinement nourries et leurs fonctions sont limitées. L'atrophie se traduit également par une réduction des couches cutanées, une inhibition du processus de circulation sanguine, ce qui entraîne l'apparition de processus inflammatoires dans l'épiderme.
Atrophie cutanée après utilisation de pommades hormonales (photo)
Classification
Types
Aujourd'hui, plusieurs options de classification de la maladie en question sont proposées. Cependant, le plus informatif est la division de la pathologie en un type de maladie congénitale et un type acquis, chacun ayant également sa propre gradation en fonction des symptômes manifestés.
La classification de l'atrophie cutanée est la suivante :
- Atrophie congénitale, dans lequel on note une dysplasie de l'ectoderme (la partie de la peau responsable du processus de formation de nouvelles cellules cutanées), dans laquelle des symptômes caractéristiques sont identifiés non seulement dans la couche supérieure de l'épiderme, mais également dans les zones adjacentes - des cheveux, parfois dans les plaques à ongles. L'atrophie cutanée congénitale est divisée en sous-types suivants :
- hémiatrophie de la peau du visage, dans lequel des lésions cutanées inégales (asymétriques) se produisent sur le visage. Dans ce cas, toutes les couches de l'épiderme sont impliquées dans le processus pathologique, ainsi que certaines fibres musculaires ;
- aplasie atrophique, qui se caractérise par l'absence d'une partie de la peau localisée sur le cuir chevelu ;
- est une tumeur bénigne sous la forme d'une tache de naissance, qui n'affecte pas le tissu adipeux sous-cutané, mais se situe uniquement dans l'épiderme et le derme. Dans ce cas, le naevus a l’apparence d’une peau de taille limitée.
- Forme acquise d'atrophie, caractérisé par la formation de modifications pathologiques de la peau et de la couche supérieure de l'épiderme dues à certains facteurs externes. La forme acquise de la pathologie en question se caractérise par sa division en plusieurs types avec certaines manifestations externes :
- primaire, qui peut survenir sans causes externes visibles, l'étiologie de sa manifestation n'a pas été entièrement étudiée ;
- involutif, sénile, qui sont des rides sur la peau et apparaissent avec le temps - avec la vieillesse, le nombre de rides augmente progressivement en raison de la perte d'élasticité de la peau ;
- secondaire, dans lequel les cellules de la peau sont affectées négativement par des facteurs externes tels que le rayonnement solaire et le rayonnement ultraviolet, les influences mécaniques, les rayons X, les maladies chroniques actuelles, qui affectent également négativement l'état de la peau.
La classification considérée est considérée comme la plus informative en raison de la division des maladies de la peau en variantes congénitales et acquises, qui diffèrent fondamentalement par le mécanisme d'apparition.
Localisation
L'atrophie cutanée peut être détectée presque partout dans le corps. Le plus souvent, ses manifestations sont observées dans les endroits où la peau est initialement la plus fine et la plus sensible - il s'agit de la peau du visage, de la poitrine et des glandes mammaires, des cuisses et des fesses. Dans certains cas, une atrophie cutanée a été constatée sur le dos et les fesses ; zone du bas de la jambe.
L'influence de facteurs externes détermine en grande partie la localisation du processus pathologique ; Dans la forme congénitale de la maladie, la localisation des sites d'atrophie cutanée peut varier considérablement.
Comment vous identifier
 La détection de cette pathologie n'est pas difficile. Et si au stade initial de la maladie, ses manifestations externes peuvent être insignifiantes et ne pas attirer l'attention, alors avec une aggravation progressive, les changements négatifs deviennent une bonne raison pour procéder à un examen complet de la peau dans les zones touchées. Les symptômes de la maladie peuvent varier considérablement selon le type de pathologie, mais les manifestations courantes peuvent être considérées comme l'apparition de zones sur la peau avec une structure altérée et un amincissement de la peau. Il est également probable qu'il y ait un certain changement ; sous l'influence mécanique, il se peut qu'il ne reprenne pas sa forme originale avant longtemps.
La détection de cette pathologie n'est pas difficile. Et si au stade initial de la maladie, ses manifestations externes peuvent être insignifiantes et ne pas attirer l'attention, alors avec une aggravation progressive, les changements négatifs deviennent une bonne raison pour procéder à un examen complet de la peau dans les zones touchées. Les symptômes de la maladie peuvent varier considérablement selon le type de pathologie, mais les manifestations courantes peuvent être considérées comme l'apparition de zones sur la peau avec une structure altérée et un amincissement de la peau. Il est également probable qu'il y ait un certain changement ; sous l'influence mécanique, il se peut qu'il ne reprenne pas sa forme originale avant longtemps.
Les premiers symptômes de la maladie sont les suivants :
- les foyers affectés de la maladie prennent l'apparence du papier de soie le plus fin qui, lorsqu'on le presse, se froisse facilement à travers les vaisseaux sanguins ;
- la peau des zones touchées est très fine, les pores, les glandes graisseuses et sébacées deviennent invisibles ;
- la couleur de ces zones peut varier considérablement du rose clair au blanc ou au rouge, jusqu'à. Avec le développement ultérieur du processus pathologique, les nuances de la peau affectée changent également ; avec un amincissement important, la peau devient de plus en plus claire. Il acquiert une couleur plus foncée dans les endroits où il y a une quantité accrue de tissu conjonctif.
Le développement de la maladie est caractérisé par la formation de rayures parallèles avec une alternance de teinte et de densité de la peau ; dans les zones de couleur plus foncée, le tissu conjonctif prédomine, dans les zones de couleur plus claire, la peau devient de plus en plus fine et son élasticité est perdue. . Conformément à l'appartenance à un certain type, il y aura probablement une différence dans les symptômes actuels, par exemple, lorsque la pathologie se manifeste pendant la puberté, il existe une forte probabilité de modifications cutanées au niveau des glandes mammaires et sur les cuisses, les zones touchées étant situées parallèlement les unes aux autres.
Pendant la grossesse, les lésions où la peau s'atrophie le plus se situent sur les glandes mammaires en raison d'une augmentation de leur taille. Cela s’accompagne de l’apparition de rayures blanchâtres ressemblant à des vers à la surface de leur peau.
Avec la variété idiopathique de la maladie en question, des modifications cutanées de nature atrophique apparaissent sur le visage, principalement dans la zone des joues, où les endroits à peau amincie ont une peau translucide, sur laquelle se trouvent des endroits avec des bouchons sébacés sombres, tandis que, contrairement à d’habitude, il n’y a pas de processus inflammatoires dans la peau des joues.
Quels troubles ce symptôme peut-il indiquer ?
L'apparition de foyers d'atrophie cutanée indique la présence de certains troubles du fonctionnement de l'organisme. L'atrophie cutanée indique les maladies suivantes :
- actinique, ou élastose avec perte d'élasticité de la peau ;
- progression de l'hémiatrophie faciale ;
Les méthodes de traitement permettant de détecter l'atrophie cutanée peuvent varier considérablement. Leur choix dépend en grande partie du degré de manifestation, de la négligence et de la durée de la maladie. Les premiers stades de la maladie peuvent être quelque peu corrigés et le processus pathologique dans les cellules de la peau peut être arrêté. Cependant, avec une négligence significative de la maladie, cette condition devient irréversible.
Les méthodes thérapeutiques modernes permettent d'arrêter davantage le processus pathologique en cours, en améliorant l'aspect général de la peau et en ralentissant son atrophie.
Éliminer le symptôme
Pour éliminer les manifestations de la maladie, un traitement médicamenteux est utilisé, qui consiste en la prescription par le médecin de médicaments qui augmentent le taux de régénération des tissus. Ceux-ci comprennent principalement le nicotinate de xanthinol, ainsi que. En thérapie complexe, des complexes multivitaminés et des produits riches en vitamine B1 peuvent également être utilisés, qui ont un effet positif sur l'état de la peau.
La corticothérapie est réalisée sur une longue période avec une surveillance constante par un dermatologue pour prévenir les effets secondaires négatifs. La fin de ce type de traitement est prescrite par le médecin.
Méthodes traditionnelles
L'utilisation de la médecine traditionnelle vous permet généralement d'accélérer le processus de guérison et d'obtenir une plus grande dynamique positive du traitement. L'utilisation de décoctions et d'infusions d'herbes médicinales qui stimulent la régénération des tissus, ainsi que de produits multi-composants à haute teneur en vitamines, donne de bons résultats pour améliorer le traitement et éliminer les manifestations de la maladie.