Le placenta (place du bébé) est une formation embryonnaire unique qui apparaît dans l'utérus pendant la grossesse. La localisation correcte de cet organe étonnant est la clé d'une grossesse réussie et d'un accouchement facile. C'est pourquoi la localisation du placenta pendant la grossesse est d'une importance primordiale pour les médecins et pour la future maman elle-même. Si le placenta est correctement positionné, aucun problème ne se pose, mais sa présentation remet en cause l'existence et le développement même du bébé. Nous proposons de discuter des caractéristiques de la localisation du placenta pendant la gestation.
Localisation du placenta pendant la grossesse. L'importance du placenta pour la femme enceinte et le fœtus
La formation du tissu placentaire commence avec l'apparition de l'embryon dans l'utérus et la maturation finale de l'organe se produit au bout de 16 semaines. Cette formation est constituée de villosités spéciales, « bourrées » de vaisseaux sanguins. À mesure que la période de gestation augmente, la structure du placenta se développe également - le réseau vasculaire, si nécessaire au bébé.
L'importance du placenta pour la formation d'une union forte entre la mère et l'enfant ne peut être surestimée. Voici quelques-unes des fonctions de la place d'un enfant, grâce auxquelles le bébé peut grandir et se développer confortablement dans le ventre de sa mère :
- effectue un transport continu de substances énergétiques vers le bébé;
- fournit au fœtus de l'hémoglobine, en la livrant du sang de la mère;
- nettoie l'environnement interne dans lequel vit le bébé des toxines et autres produits métaboliques dangereux ;
- Filtre en permanence le sang de la mère, ce qui offre au bébé un degré élevé de protection contre diverses infections et organismes pathogènes.
Le bébé entre en contact avec le placenta via un cordon spécial - le cordon ombilical. L'un de ses bords est attaché à la zone ombilicale du corps fœtal et l'autre est fusionné avec le tissu placentaire. Le cordon contient 2 artères et 1 veine par lesquelles le sang circule entre le bébé et le placenta. Le sang enrichi en oxygène et en éléments utiles circule dans les veines jusqu'au bébé, tandis que les artères évacuent le dioxyde de carbone et les produits de la dégradation finale des substances.
L'emplacement normal du placenta pendant la grossesse - qu'est-ce que c'est ?
Le développement du placenta est considéré comme plus approprié lorsqu'il fusionne avec la paroi postérieure de l'utérus, plus proche de son fond. Ces conditions sont optimales pour une maturation embryonnaire réussie. Les scientifiques se disputent encore sur la question de savoir de quoi dépend l'emplacement du placenta pendant la grossesse.
L'hypothèse la plus rationnelle pour de nombreux experts semble être que les forces gravitationnelles jouent un rôle majeur dans le mécanisme de placentation : par exemple, si une femme dort le plus souvent sur le côté droit, alors l'ovule est attaché au côté droit de l'utérus. Mais cette théorie n’est pas encore suffisamment étayée. Dans le même temps, les médecins sont absolument sûrs que l'embryon ne se développera jamais dans un endroit dangereux - où se trouvent des ganglions myomateux ou des zones endommagées de la membrane muqueuse en raison d'un curetage antérieur.

Il est tout à fait logique que le bébé ne se développe normalement que si le placenta est correctement positionné pendant la grossesse. Ce type de placentation ne nuit en aucun cas au bébé. Au contraire, le placenta en croissance continue se déplace progressivement vers les zones latérales de l'utérus, qui l'alimentent entièrement en sang.
Il existe d'autres moyens de fixer le placenta, apportant ainsi des ajustements notables au déroulement global de la grossesse. Parlons de chaque option séparément.
Localisation antérieure du placenta pendant la grossesse
Le placenta est le plus souvent attaché à la paroi antérieure de l'utérus chez les femmes qui ne sont pas enceintes pour la première fois. Le principal danger de cette disposition est qu’à mesure que le fœtus grandit, ce sont les fibres musculaires de la paroi utérine antérieure qui s’étirent le plus. Un étirement particulièrement fort est observé dans la partie inférieure de l'organe musculaire. Dans de telles conditions, il existe un risque de décollement placentaire. Cependant, il n'y a aucune raison de s'inquiéter si le médecin a diagnostiqué une localisation élevée du placenta le long de la paroi antérieure pendant la grossesse.
Avec ce type de placentation, la mère ressentira les premiers mouvements du bébé plus tard qu'avec la placentation sur la paroi arrière de l'utérus et, très probablement, ils seront assez faibles. Des tests supplémentaires et des examens diagnostiques ne sont pas prescrits pour une telle placentation.

Les patients dont le placenta est attaché en dessous de la normale sont soumis à une surveillance plus étroite. Ensuite, ils parlent soit de la localisation basse du placenta, soit de sa présentation.
Faible emplacement du placenta pendant la grossesse
On parle de cette variante de localisation de la place de l'enfant lorsque la distance maximale entre le bord inférieur du placenta et l'orifice interne du col de l'utérus n'est que de 6 cm. Cette caractéristique physiologique est découverte lors de la prochaine échographie. Cet état de fait, si les circonstances sont malheureuses, peut entraîner un certain nombre de problèmes pour la future maman :
- dommages à la membrane placentaire si le fœtus, qui prend constamment du poids, est trop actif ;
- développement d'une hypoxie chez l'enfant en raison d'un apport sanguin insuffisant au col de l'utérus;
- difficulté à déplacer le bébé le long du canal génital pendant l'accouchement.

Cependant, avec une localisation aussi précise de la place de l'enfant, ils ne sont pas pressés de tirer la sonnette d'alarme. Le gynécologue saura certainement rassurer la patiente inquiète et lui expliquer clairement ce que signifie un placenta bas pendant la grossesse : cette pathologie est détectée au deuxième trimestre de la grossesse 15 fois plus souvent qu'avant l'accouchement. Autrement dit, un trouble qui apparaît au milieu de la grossesse peut facilement disparaître aux stades ultérieurs. Cela s'explique par ce qu'on appelle la migration du placenta : les muscles forts et facilement extensibles de la partie inférieure de l'utérus, à mesure que la durée de la grossesse augmente, commencent à s'étirer vers le haut, entraînant le placenta avec eux. Lorsque le bord inférieur de l'organe sanguin s'élève plus haut, son emplacement devient normal pour la suite de la grossesse.
Que faire si le placenta est bas pendant la grossesse
Bien entendu, il existe toujours un certain risque qu’un placenta bas ne bouge jamais de sa place. Par conséquent, les médecins donnent toujours à la future mère des recommandations utiles, à la suite desquelles diverses complications peuvent être évitées :
- Reste calme. Souvent, le placenta remonte juste avant la naissance, de sorte que 90 % des cas de placenta inférieur pendant la grossesse aboutissent à la naissance réussie de bébés en bonne santé.
- Reportez l’activité sexuelle à plus tard (à la naissance du bébé).
- Éliminez complètement toute activité physique.
- Ne soulevez pas d'objets lourds.
- Ne marchez pas longtemps.
- Si possible, évitez de prendre les transports en commun : les secousses pendant la conduite sont particulièrement dangereuses.
- Au repos, placez toujours vos pieds sur un oreiller, les élevant ainsi au-dessus du niveau du corps.
- Si le médecin le juge nécessaire, stockez-le immédiatement.
Prévention du placenta bas pendant la grossesse
Vous pouvez essayer d'exclure la possibilité d'une fixation inférieure du placenta au stade de la planification de la grossesse. La principale cause de ce trouble est considérée comme une lésion de la muqueuse utérine. Cela signifie qu’une femme doit rester en bonne santé. Voici comment y parvenir :
- aborder les problèmes de santé sexuelle en toute responsabilité, prévenir l'infection de la zone intime et traiter rapidement tous les processus inflammatoires ;
- arrêtez de fumer, n'abusez pas de l'alcool;
- maintenir l'immunité à un niveau élevé;
- éviter l'avortement;
- traitez-vous avec une extrême prudence pendant la grossesse afin de ne pas provoquer de fausse couche ;
- donner son consentement à une césarienne uniquement pour des raisons médicales absolues ;
- Toutes les opérations chirurgicales liées au traitement des organes génitaux doivent être confiées uniquement à un médecin qualifié dans une bonne clinique.

Heureusement, la médecine moderne ne considère pas le placenta bas comme une maladie. C'est une situation particulière, rien de plus. Par conséquent, le programme d’actions correctives ne comprend pas de médicaments ni de procédures thérapeutiques. Si la future maman n'ignore pas les conseils du gynécologue et suit scrupuleusement toutes les recommandations médicales, la grossesse sera satisfaisante.
Placenta praevia ou localisation pendant la grossesse
Le diagnostic de placenta praevia est plus dangereux en termes de réussite du travail et d'accouchement en toute sécurité de l'enfant. Il existe plusieurs types de pathologies, mais dans chaque cas, la place du bébé va d’une manière ou d’une autre empêcher le bébé de passer par l’orifice interne du col.
Localisation du placenta pendant la grossesse. Variantes de placenta praevia
- Complet - la place du bébé est déplacée vers le bas de l'utérus et en bloque complètement la sortie.
- Partiel - le pharynx interne n'est pas complètement bloqué. Le trouble est divisé en localisation latérale et marginale du placenta pendant la grossesse. L'attache latérale est diagnostiquée lorsque plus de la moitié du pharynx interne est recouverte par le tissu du siège de l'enfant. Avec une placentation marginale, seulement 1/3 de l'orifice utérin est fermé.

Localisation du placenta pendant la grossesse. Causes du placenta praevia pendant la grossesse
Une explication de la pathologie doit être recherchée dès le stade initial de la grossesse. Le principal facteur provoquant une localisation anormale du placenta est considéré comme une paroi interne fortement altérée de l'utérus, qui empêche l'implantation normale d'un ovule fécondé. Listons tous les avis que les médecins avancent lorsqu'ils évoquent les raisons du développement de cette pathologie :
- inflammation aiguë ou chronique de l'utérus due à un curetage chirurgical ou à une maladie infectieuse ;
- diverses anomalies congénitales et acquises de l'utérus (par exemple, la présence d'une tumeur);
- pathologies graves du foie, des reins et du cœur chez une femme, qui ont provoqué le développement de processus congestifs dans les organes pelviens;
- le placenta praevia se rencontre le plus souvent chez les femmes multipares, ce qui s'explique par un large éventail de maladies qu'elles ont contractées au moment de la deuxième naissance ;
- certains troubles physiologiques de l'ovule fécondé lui-même, qui l'empêchent de se fixer au segment utérin supérieur.

Localisation du placenta pendant la grossesse. Symptômes du placenta praevia pendant la grossesse
Le principal indicateur de pathologie est le saignement. Le moment où il apparaît pour la première fois dépend du type de présentation :
- avec une présentation complète, la future mère remarquera des saignements très abondants dès le début - dès le 2ème trimestre ;
- avec la localisation latérale et marginale du placenta, des saignements modérés apparaissent généralement au 3ème trimestre ou lors de l'accouchement.
D'où vient le sang ? La taille de l'utérus enceinte augmente constamment. La plus grande augmentation de son volume se produit dans la zone du segment inférieur, exactement là où se trouve le placenta dans le praevia. Les muscles commencent à changer particulièrement rapidement peu de temps avant la naissance et, par conséquent, le processus de migration placentaire s'accélère. Le tissu placentaire n'est pas particulièrement élastique, il ne suit donc pas l'évolution de la paroi de l'utérus et s'exfolie. Au site de détachement, les vaisseaux sanguins éclatent, provoquant des saignements.

Le placenta praevia se caractérise par une hémorragie externe, lorsque le sang ne s'accumule pas dans l'hématome situé entre la paroi utérine et le placenta détaché, mais sort par le col de l'utérus. Le sang apparaît toujours de manière inattendue et n'est jamais accompagné de douleur intense. C'est la principale caractéristique de la pathologie. L'emplacement précis de la place du bébé est généralement découvert au 2ème trimestre de la grossesse, lorsque la future mère se plaint au médecin de saignements qui surviennent de temps en temps, et qui commencent le plus souvent la nuit, dans un moment de détente et de paix totale.
Localisation du placenta pendant la grossesse. Les dangers du placenta praevia pendant la grossesse
En présence d'une telle pathologie, le risque de développer les complications suivantes augmente :
- menace de fausse couche (symptômes - hypertonie, douleurs dans le bas-ventre et la région lombaire);
- crises systématiques d'hypotension;
- présyncope, mal de tête.

Traitement du placenta praevia pendant la grossesse
Une femme enceinte présentant une localisation spécifique du placenta se voit prescrire divers examens cliniques dont le but principal est de prévenir et de prévenir le déficit en hémoglobine et les troubles de la coagulation sanguine. Ces patients se voient prescrire des suppléments de fer et un régime spécial pour prévenir le développement de l'anémie et des saignements massifs.
S'il n'y a pas de saignement dû au placenta praevia, le médecin recommande à la femme enceinte de suivre un régime doux spécial :
- doser l'activité physique;
- ne vous énervez pas, restez calme ;
- s'abstenir de relations sexuelles;
- faites régulièrement des promenades tranquilles;
- dormez une nuit complète.
Lorsque l'état d'une femme enceinte présentant une présentation depuis plus de 24 semaines est compliqué par des saignements, il lui est recommandé de se rendre à l'hôpital, où les médecins pourront fournir l'assistance nécessaire en soins intensifs à tout moment de la journée. Et même si les saignements sont épisodiques, il est plus sûr pour une femme de rester sous la surveillance de spécialistes jusqu'à l'accouchement.
Accouchement avec placenta praevia
Le placenta praevia complet ne laisse pas à la femme la possibilité de donner naissance à un enfant par elle-même et une césarienne planifiée est réalisée à 38 semaines de grossesse. Lorsque vous essayez d'accoucher seule, un décollement placentaire complet se produit avec le développement immédiat de saignements abondants et en même temps le risque de décès du bébé et de la mère augmente.
L'accouchement chirurgical avec placenta praevia peut être réalisé en toute hâte à tout moment dans les situations suivantes :
- développement de saignements abondants qui menacent la vie du fœtus;
- saignements systématiques dus à l'anémie et à une hypotension artérielle sévère, qui ne se prêtent pas à un traitement médicamenteux et sont associés à des troubles du développement du fœtus.

Si l'orifice interne est partiellement obstrué, la possibilité d'un accouchement spontané peut être admise, surtout si la mère a réussi à porter le bébé jusqu'à la date prévue. Le médecin déterminera enfin comment se déroulera exactement l'accouchement, lorsque le col se dilatera de 5 à 6 cm. Si la présentation partielle est insignifiante et le saignement léger, le sac amniotique est percé, la tête du bébé bouge et exerce une pression sur le vaisseaux endommagés, arrêtant le saignement. Ce scénario est idéal pour poursuivre le travail naturellement. En cas de circonstances imprévues, le bébé naît rapidement.
Manipulations post-partum avec placenta praevia
Après la naissance du bébé, le danger pour la santé de la mère demeure, puisqu'à tout moment les saignements peuvent reprendre avec une vigueur renouvelée : l'utérus a des difficultés à se contracter, ce qui est compliqué par l'état d'anémie et d'hypotension.
De plus, dans la plupart des cas, le placenta praevia adhère fermement aux tissus de l'utérus, ce qui complique son accouchement indépendant. Ensuite, le canal génital est examiné manuellement et le placenta est séparé chirurgicalement sous anesthésie générale.

Dans des cas isolés, le saignement ne peut être arrêté ni après un accouchement chirurgical ni après un traitement médicamenteux d'urgence. Avec cette évolution des événements, il n'est possible d'éviter la mort de la mère qu'en retirant l'utérus.
En résumé, notons que le type de placement placentaire est largement déterminé par l’état de santé général de la femme. Heureusement, la médecine moderne est au niveau approprié pour mener à bien une grossesse avec toutes les complications nécessaires à la naissance d'un enfant. Et bien que le placenta praevia soit sans aucun doute un diagnostic très grave, avec un diagnostic rapide et le respect de toutes les recommandations du médecin traitant, les conséquences graves de cette maladie peuvent être évitées dans la plupart des cas.
Le placenta constitue le lien le plus important entre le corps de la mère et le fœtus qui s’y développe. Le placenta commence à se former presque immédiatement après que l'embryon se soit attaché à la paroi interne de l'utérus féminin. Pendant la grossesse, via le placenta, le fœtus reçoit de l'oxygène et des nutriments essentiels, et il est également protégé de divers types d'influences extérieures négatives. Dans la plupart des cas, le placenta est situé au fond de l'utérus - dans cette partie de l'organe, les conditions les plus appropriées sont créées pour assurer un flux sanguin placentaire normal.
Cependant, dans certains cas (environ 15 à 20 % du total), les patientes présentent des pathologies dans le développement du placenta. Ainsi, si un ovule fécondé s'attache à la zone de la partie inférieure de l'utérus féminin, lors de la formation ultérieure du placenta, ce dernier peut bloquer le canal génital du bébé. Dans une telle situation - si la distance entre le bord inférieur du placenta et l'orifice utérin est inférieure à 5-6 cm - on parle de placentation basse, souvent diagnostiquée à la 21e semaine de grossesse. 
Ensuite, vous êtes invité à vous familiariser avec les informations de base sur la pathologie en question, les raisons de son apparition, les recommandations de comportement lors du diagnostic d'un placenta bas et les caractéristiques de l'accouchement chez les patientes présentant une déviation similaire.
On sait qu'après la fécondation d'un ovule femelle par un spermatozoïde mâle, un ovule fécondé se forme. Pour réussir à se transformer en une personne à part entière, il doit trouver un lieu d'implantation approprié dans la cavité interne de l'utérus de la mère. Normalement, ces endroits sont le mur du fond ou le bas de l’orgue. 
Parallèlement, sous l'influence de divers facteurs, l'embryon peut être implanté ailleurs. Cela se produit généralement lorsque l’embryon n’a tout simplement pas le temps d’atteindre sa destination.
Comme indiqué, nous parlons de placentation basse si le placenta se trouve à 5 à 6 cm en dessous de l'orifice interne. De plus en plus gros, le placenta bas peut simplement bloquer le canal génital, ce qui empêchera l'accouchement naturel. 
Cependant, pendant la grossesse, la situation s’améliore souvent. À mesure que le bébé grandit, la taille de l'utérus augmente également, ce qui entraîne également une augmentation du site de fixation du placenta et une diminution de la menace pour le fœtus. 
Dans tous les cas, lors du diagnostic d'une placentation basse, une femme doit être sous surveillance médicale qualifiée, car cette pathologie entraîne dans de rares cas certaines complications, par exemple un décollement placentaire, une hypoxie fœtale, etc.
Conformément aux données statistiques moyennes, les femmes multipares connaissent plus souvent une placentation basse que les patientes ayant leur première grossesse. Pour détecter rapidement la pathologie et prendre des mesures visant à améliorer l'état de la femme et du fœtus, une femme enceinte doit subir régulièrement une échographie. La fréquence spécifique des tests sera déterminée par le médecin. En règle générale, ils se déroulent entre 12 et 16, 22 et 25 et 32 et 34 semaines. 
Les principales raisons du développement des écarts
Les médecins ne parviennent actuellement pas à un consensus sur les raisons du développement d'une faible placentation. De manière générale, une grande variété de facteurs peuvent conduire à l’apparition d’une pathologie, notamment :
- maladies du système cardiovasculaire;
- maladies infectieuses et inflammatoires ;
- pathologies de l'utérus (fibromes, sous-développement) ;
- avortements provoqués antérieurs ;
- grossesse multiple;
- pathologies de la muqueuse endométriale (souvent retrouvées après une césarienne mal réalisée, lorsqu'une infection pénètre dans l'utérus).
Les patients présentant une faible placentation doivent respecter les recommandations suivantes :

Important! Tout au long de la grossesse, les femmes doivent faire plus attention à leurs pertes vaginales. S'il y a du sang dans eux, vous devez absolument consulter un médecin, car... cela peut être le signe d'une faible placentation.
Lorsque l'on considère les dangers de cette pathologie, il convient de noter qu'en raison d'un nombre insuffisant de vaisseaux dans la partie inférieure de l'utérus, le fœtus commence à recevoir moins d'oxygène et les nutriments dont il a besoin.
À mesure que l'enfant grandit et que son activité augmente, en raison de la position basse du placenta, la pression sur celui-ci commence à augmenter, ce qui peut entraîner des saignements ou même un décollement. 
Une petite distance entre le placenta et le pharynx peut provoquer une occlusion partielle, voire complète de ce dernier, pouvant dans certains cas conduire à une fausse couche.
Il n’existe actuellement aucun médicament efficace à 100 % pour résoudre le problème de la faible placentation. Auparavant, des recommandations sur le comportement des femmes ayant un problème similaire étaient données. Certains d’entre eux méritent un examen plus approfondi.
Ainsi, de nombreux patients se demandent pourquoi, si une faible placentation est détectée, ils doivent s'abstenir de toute activité physique et de tout rapport sexuel. Tout est extrêmement simple : sous l'influence d'un fort stress sur le corps, des saignements peuvent survenir. Pour la même raison, il est conseillé aux femmes d'éviter tout mouvement brusque, de minimiser l'utilisation des transports en commun et même de se coucher avec une extrême prudence, en douceur et lentement.
En général, il est fortement recommandé aux patients diagnostiqués avec une faible placentation de rester au lit et on leur prescrit parfois des tocolytiques, des médicaments qui aident à réduire le tonus.
Médicaments que les médecins prescrivent souvent en cas de placentation basse (tableau). Attention! Avant utilisation, une consultation avec un spécialiste est nécessaire !
| effet pharmacologique | Indications pour l'utilisation | Formulaire de décharge | Prix | |
|---|---|---|---|---|
| Carillon | Vasodilatateur à action myotrope. Il a un effet inhibiteur sur l'agrégation plaquettaire et améliore la microcirculation. | - prévention et traitement des maladies coronariennes (infarctus aigu du myocarde ou affection post-infarctus du myocarde, angine stable) ; - prévention de la thrombose après une chirurgie de remplacement valvulaire ; - traitement et prévention de l'insuffisance placentaire résultant d'une altération de la circulation placentaire ; - traitement de l'endartérite (claudication intermittente) ; - traitement et prévention des troubles circulatoires vasculaires cérébraux (CNMK, accident vasculaire cérébral ischémique, encéphalopathie dyscirculatoire) ; - traitement de l'insuffisance vasculaire et des troubles de la microcirculation. | Comprimés pelliculés jaunes à jaune verdâtre, de forme ronde avec une surface lisse et uniforme. | 181 roubles. |
| Actovegin | Actovegin a un effet antihypoxique prononcé, stimule l'activité des enzymes de phosphorylation oxydative, augmente l'échange de phosphates riches en énergie, accélère la dégradation du lactate et du bêta-hydroxybutyrate ; normalise le pH, favorise une circulation sanguine accrue, intensifie les processus de régénération et de réparation énergivores, améliore le trophisme tissulaire. | Pilules Thérapie complexe des troubles métaboliques et vasculaires du cerveau (diverses formes d'insuffisance cérébrovasculaire, démence, TBI) ; | Solution pour perfusion : solution transparente, incolore à légèrement jaune. Solution injectable : limpide, jaunâtre, pratiquement exempte de particules. | environ 515 roubles. |
| Magné-B6 | Magne B6 est une préparation de magnésium. Le magnésium est un élément vital présent dans tous les tissus du corps, nécessaire au fonctionnement normal des cellules et impliqué dans la plupart des réactions métaboliques. Il participe notamment à la régulation de la transmission de l’influx nerveux et de la contraction musculaire. Le corps reçoit du magnésium par l’alimentation. Un manque de magnésium dans l'organisme peut survenir lorsque l'alimentation est perturbée (y compris lors de régimes allégés) ou lorsque le besoin en magnésium augmente (avec augmentation du stress physique et mental, stress, grossesse, utilisation de diurétiques). | Carence établie en magnésium, isolée ou associée à d’autres pathologies carencées, accompagnée de symptômes tels que : - Irritabilité accrue. - Troubles mineurs du sommeil. - Spasmes gastro-intestinaux. - Cardiopalme. - Fatigue accrue. - Douleurs et spasmes musculaires. - Sensation de picotements dans les muscles. Si après un mois de traitement il n’y a aucune amélioration de ces symptômes, la poursuite du traitement n’est pas conseillée. | Comprimés Magne B6. Solution Magne B6 pour administration orale. Comprimés Magne B6 forte. | 447 - 631 roubles. |
| GINIPRAL (Gynipral) | En raison de son effet sur les récepteurs 6eta2-adrénergiques de l'utérus, il a un effet tocolytique (relaxant les muscles de l'utérus). Correspond au médicament hexoprénaline. | Utilisé comme agent tocolytique en cas de menace d'accouchement prématuré (au troisième trimestre de la grossesse), en cas d'asphyxie intra-utérine aiguë du fœtus (altération de l'apport sanguin au fœtus), lors de l'accouchement (en cas de travail désordonné - contractions anormales de l'utérus lors de l'accouchement), pour supprimer les contractions utérines avant une intervention chirurgicale (dissection cervicale, césarienne) | En ampoules contenant 0,025 mg ou 0,01 mg ; comprimés 0,5 mg. | À partir de 175,00 RUB jusqu'à 267,00 roubles. |
| Isoxsuprine | Il a un effet tocolytique (détend les muscles de l'utérus) dû à la stimulation des récepteurs bêta-adrénergiques. Réduit le tonus des muscles lisses des vaisseaux sanguins des muscles squelettiques, élimine les spasmes (rétrécissement brutal de la lumière) des vaisseaux sanguins, augmente l'apport sanguin aux tissus | Menace d'accouchement prématuré, endartérite oblitérante (inflammation de la paroi interne des artères des extrémités avec diminution de leur lumière), maladie de Raynaud (rétrécissement de la lumière des vaisseaux des extrémités), spasme des vaisseaux périphériques | Comprimés de 0,02 g de chlorhydrate d'isoxsuprine en paquet de 50 pièces ; solution injectable (5 mg de chlorhydrate d'isoxsuprine dans 1 ml) en ampoules de 2 ml dans un emballage de 6 pièces | - |
Placenta bas et accouchement
L'ordre de livraison est déterminé par les caractéristiques individuelles d'une situation particulière. Dans environ 90 % des cas, la localisation du placenta se normalise d'elle-même et, en l'absence de diverses pathologies obstétricales et de l'état de santé normal de la patiente, l'enfant naît naturellement. Pendant le processus d’accouchement, les spécialistes surveillent en permanence le bien-être de la femme, le volume de sang perdu, le pouls, la tension artérielle, l’état du fœtus et d’autres paramètres importants. 
Si le placenta est situé à plus de 6 cm du col de l'utérus, aucune complication ne devrait survenir. À une distance plus courte, le sac amniotique est généralement d'abord ouvert par un spécialiste. Le médecin presse le placenta avec la tête du bébé, ce qui empêche le premier de se détacher.
Si à la fin du terme la distance entre le placenta et l'orifice interne est inférieure à 2 cm, l'accouchement est généralement réalisé par césarienne. Cette procédure est également utilisée en cas de saignement abondant ou d'autres complications. 
Ainsi, bien que la placentation basse soit une pathologie assez grave, avec une surveillance constante et qualifiée par des spécialistes et la femme enceinte suivant les recommandations reçues, l'accouchement se déroule généralement sans complications significatives et un bébé en bonne santé naît.
Réagissez rapidement aux changements défavorables de votre état, suivez les recommandations de votre médecin et soyez en bonne santé !
Vidéo - Placentation basse pendant la grossesse 21 semaines
Une faible placentation pendant la grossesse est un diagnostic que de nombreuses femmes entendent. Un médecin compétent vous expliquera si cette condition constitue une menace pour la gestation. Cependant, la plupart des femmes enceintes, après avoir écouté les explications du gynécologue, continuent de s’inquiéter. Dois-je m'inquiéter si une échographie de routine révèle que le placenta est trop bas, et que doit faire la future maman dans une telle situation ?
Le concept de faible placentation
Le placenta, ou place du bébé, remplit les fonctions les plus importantes pendant la grossesse. Il se forme entre 12 et 16 semaines de gestation. Avant cela, le fœtus n'est pas protégé par la barrière hémoplacentaire et la mère doit surveiller attentivement ce qui pénètre dans son corps. Le moment de la formation finale de l'organe embryonnaire coïncide avec la cessation de la toxicose.
Le placenta forme une barrière hémoplacentaire, grâce à laquelle l'organe embryonnaire remplit les fonctions suivantes :
- échange de gaz;
- immunitaire;
- endocrinologique.

La croissance du placenta commence à proximité du site d'implantation de l'ovule fécondé. En règle générale, un ovule fécondé est implanté dans le fond de l'utérus, situé au sommet du corps de la mère, ou dans la paroi arrière. Cependant, il arrive parfois que le fœtus soit attaché à la sortie de l'utérus et qu'une place pour le bébé se forme à côté de lui. Si l’écart entre l’organe embryonnaire et l’orifice utérin est inférieur à 6 cm, cela signifie que la place du bébé est prolapsus.
Pourquoi cela arrive-t-il?
Pourquoi le siège enfant s'enfonce-t-il bas ? Les raisons contribuant à la faible localisation du placenta ne sont pas entièrement comprises. Lorsque l’ovule fécondé pénètre dans la cavité utérine, il recherche le site optimal pour pénétrer dans l’endomètre. Les tissus blessés et cicatriciels ne conviennent pas à cela, et si une zone appropriée se trouve au niveau du pharynx, le blastocyste y est attaché.
Plusieurs facteurs augmentent le risque d’insuffisance placentaire :
- l'âge de la femme qui accouche est supérieur à 35 ans ;
- naissances répétées - la pathologie ne survient pratiquement pas chez les femmes primipares;
- gestation multiple;
- lésions de l'endomètre, se manifestant sous forme de dystrophie et d'atrophie : cicatrices après curetage avorté, césarienne, processus inflammatoires ;
- anomalies de l'anatomie des organes génitaux : courbure de l'utérus, cloison dans la cavité ;
- sous-développement de l'utérus;
- des perturbations dans la structure du chorion villeux - surviennent en raison d'un dysfonctionnement des ovaires;
- maladies du col de l'utérus : cervicite, ectopie ;
- maladies infectieuses;
- tumeurs non oncologiques : fibromes, polypes.
Comment reconnaître une placentation basse ?
Au début, une placentation basse est presque asymptomatique. Les premiers signes apparaissent avec la croissance du fœtus, de l'utérus et, par conséquent, du placenta lui-même. La taille de la zone de détachement affecte les symptômes :
- écoulement sanglant - plus le détachement est fort, plus le saignement est important; en cas de pathologie grave, cela peut conduire à une fausse couche;
- douleur douloureuse et régulière dans l'abdomen, en particulier dans le bas;
- manque d'oxygène chez le fœtus;
- hypotension artérielle chez la mère.
Avec des saignements réguliers, une femme devient léthargique et se fatigue rapidement. Elle est souvent tourmentée par des vertiges et des nausées. Les pertes sanglantes augmentent après la défécation, l'activité physique et même la toux.
Quel est le danger pour la mère et le fœtus et quelles pourraient en être les conséquences ?
Le prolapsus placentaire constitue une menace sérieuse pour la mère et le fœtus :
- Détachement du placenta. En raison de sa proximité avec la sortie de l'utérus, le risque de décollement de l'organe embryonnaire augmente, ce qui provoque des saignements. Cela augmente le risque d'avortement spontané au cours de la première moitié de la gestation et d'accouchement prématuré dans les stades ultérieurs.
- Hypoxie fœtale. Le placenta commence à se former à la place de l'utérus, où passent un grand nombre de vaisseaux. Le pharynx n'a pas suffisamment de vaisseaux sanguins, il existe donc un risque que l'enfant souffre d'un manque d'oxygène.
Les conséquences sur la grossesse dépendent du mur sur lequel le siège bébé est fixé :
- Localisation basse au niveau de la paroi postérieure. Cette disposition est dangereuse principalement parce que le sang ne sort pas par le canal cervical, mais s'accumule à l'intérieur. Une femme enceinte peut ne pas ressentir les symptômes d'une hémorragie interne pendant une longue période, confondant la distension de l'abdomen avec des sensations naturelles lors du port d'un enfant. Ce type de fixation d'organe est le plus dangereux. Or, c’est dans cette position que le placenta remonte le plus souvent de lui-même.
- Le placenta est situé en bas de la paroi antérieure. Cette disposition est dangereuse en raison du placenta praevia complet, lorsqu'il descend et recouvre complètement le pharynx. Cela amène souvent le fœtus à s’emmêler dans le cordon ombilical.

Mesures diagnostiques
La principale méthode de diagnostic est l’échographie. La première échographie est réalisée au moment de la formation de la place du bébé - à 12-13 semaines de gestation. Il n'y a pas lieu de s'inquiéter si la future mère apprend que son placenta est bas. À la fin du premier trimestre, environ 80 % des femmes enceintes reçoivent un diagnostic de prolapsus.
Une nouvelle échographie est effectuée à 20-25 semaines. Au deuxième trimestre, le fœtus grandit le plus activement et avec lui l'utérus grandit. Pendant cette période, le placenta peut remonter et le problème se résoudra de lui-même. Si cela ne se produit pas, une échographie à 30-35 semaines confirme le diagnostic.
Si un saignement se produit et que rien n'est visible à l'échographie, une autre méthode de diagnostic est utilisée : un examen gynécologique au spéculum. Il permet de détecter les restes du placenta dans le canal cervical, mais son utilisation est pleine de dangers, c'est pourquoi un tel examen est recouru dans des cas extrêmes et lorsqu'une assistance chirurgicale immédiate est possible.

Que faire, est-il possible de soulever le placenta ?
Existe-t-il des moyens de surélever un siège enfant ? Chez la plupart des femmes enceintes chez qui ce diagnostic a été diagnostiqué, ce taux augmente plus qu'auparavant. À 31-32 semaines, seulement 5 % des femmes qui ont été informées de la faible localisation de l'organe lors de la première échographie subissent un prolapsus de la place du bébé. L'élévation du placenta avant la naissance est un phénomène physiologique normal, donc à 37 semaines il ne reste que 2 % des cas. Au moment de la naissance, seulement 1% des femmes reçoivent un diagnostic de placenta praevia - la distance entre l'organe et le col de l'utérus ne dépasse pas 2 cm.
Cette pathologie ne peut pas être traitée avec des médicaments. Cependant, si le prolapsus est devenu grave, un certain nombre de médicaments peuvent être prescrits pour maintenir la gestation.
Le tableau fournit une liste de médicaments prescrits pour une faible attache placentaire :
| Non. | Nom | Substance active | Formulaire de décharge | Nature de l'action |
| 1 | Ginipral | Hexoprénaline | Comprimés, solution pour administration intraveineuse | Réduit le tonus de l'utérus et réduit l'activité contractile du myomètre, inhibe les contractions spontanées. |
| 2 | Ferlatum | Succinylate de protéine et de fer | Solution orale | Médicament antianémique. Augmente les niveaux d'hémoglobine pendant les saignements. |
| 3 | Carillon | Dipyridamole | Pilules | Améliore la circulation sanguine, dilate les vaisseaux sanguins, améliore la nutrition du tissu placentaire. |
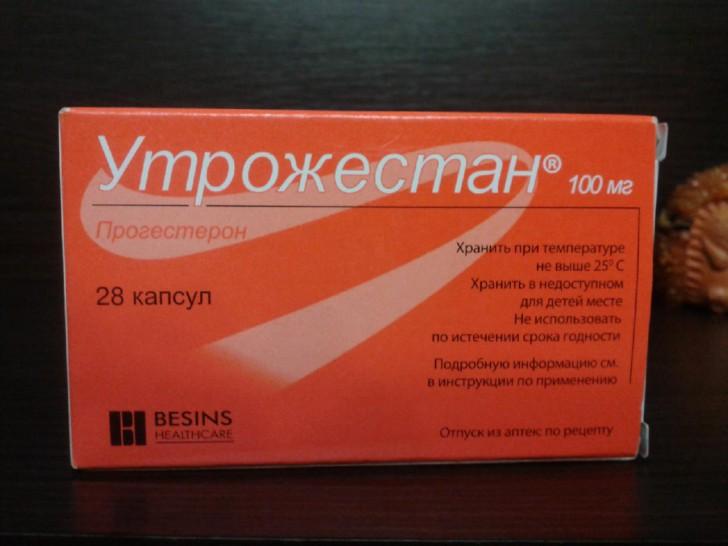
| 4 | Utrojestan | Progestérone | Gélules | Comble le manque d'hormone progestérone produite par le placenta. |
Comment se déroule l'accouchement avec un placenta bas ?
Si le placenta n'a pas augmenté au bout de 37 à 38 semaines, il est conseillé à la future mère de se rendre à l'hôpital à l'avance plutôt que d'attendre les contractions. Le déroulement de l'accouchement avec une placentation basse est déterminé par le médecin, en fonction de l'état de la femme en travail et du bébé. La condition principale pour un accouchement naturel est la proximité de la salle d'opération, afin que la femme puisse recevoir à tout moment l'assistance nécessaire.
Souvent, le placenta se soulève avant la naissance. Si l'écart entre celui-ci et le col est supérieur à 2 cm, le risque de saignement lors de l'accouchement n'est pas plus élevé qu'en l'absence de pathologie, et la femme peut accoucher seule.
Si le placenta praevia est présent, la placentation est encore plus basse qu'elle ne l'était, l'enfant souffre d'hypoxie, observant  Si le cordon ombilical s'emmêle, une césarienne est pratiquée. Cette condition menace d'endommager les vaisseaux reliant les parois de l'utérus et le placenta et de provoquer des saignements abondants.
Si le cordon ombilical s'emmêle, une césarienne est pratiquée. Cette condition menace d'endommager les vaisseaux reliant les parois de l'utérus et le placenta et de provoquer des saignements abondants.
Que doivent faire les femmes enceintes si les médecins constatent que le placenta est descendu bas ? Quelques recommandations :
- Réduisez l’activité physique. L'exercice physique, le sport et le travail actif augmentent le risque de décollement et augmentent les saignements. Jusqu'à l'accouchement, il est préférable pour une femme d'éviter un stress excessif - cela signifie qu'elle doit moins se tenir debout et marcher et choisir une position semi-allongée pour se reposer. La position optimale au repos est allongée avec les jambes relevées, vous pouvez mettre un oreiller en dessous.
- Contrôlez votre propre condition. Étant donné que la localisation basse de l'organe embryonnaire s'accompagne de douleurs dans le bas du dos et l'abdomen et de pertes vaginales, la femme enceinte doit surveiller attentivement l'intensité des symptômes. L'augmentation des pertes ou l'intensité de la douleur est une raison pour consulter un gynécologue.
- Suivez les recommandations du gynécologue. Vous ne pouvez pas négliger votre bien-être et la santé de votre bébé. Une femme doit assister à toutes les échographies de routine, passer des tests, prendre les médicaments prescrits par les médecins, porter un bandage et attendre que le placenta remonte.
- Réduire le nombre de déplacements dans les transports en commun. Vibrations, secousses, écrasements, tout cela aggrave la condition d’une femme. Si possible, vous devriez abandonner les bus et les trains au profit d’une voiture personnelle ou d’un taxi. Le voyage en avion est-il acceptable si votre placentation est faible ? Bien sûr, il vaut mieux éviter de prendre l’avion, mais si le cas est urgent, il faut absolument consulter un médecin. Jusqu'à 18-19 ans, parfois jusqu'à 20 semaines, les vols ne présentent pas de danger, alors mieux vaut les éviter.
La faible localisation du placenta pendant la grossesse n'est pas considérée par les médecins comme une pathologie grave. Si vous suivez toutes les recommandations données par les médecins, cela n'entraînera pas d'échec de grossesse, mais la future mère ne doit toujours pas oublier la prudence.
Le placenta joue un rôle très important.
Le succès de l'accouchement dépend de la façon dont il se situe, vous devez donc savoir quels sont les types de placenta praevia. C'est grâce à cela que le bébé reçoit de l'oxygène.
L'importance du placenta ne peut être surestimée. Le déroulement de la grossesse en dépend en grande partie. Son état affecte la santé du bébé à naître et sa vie en général. Si une future maman reçoit un diagnostic de pathologie liée au placenta, cela peut être très dangereux. Par exemple, le placenta praevia est une raison pour surveiller attentivement la santé de la femme et du fœtus.
Le diagnostic de placenta praevia constitue un véritable choc pour beaucoup. Il s'agit d'une pathologie très dangereuse, mais cela dépend beaucoup du type de maladie. Par exemple, la présentation postérieure n’est pas considérée comme un problème sérieux. Si un médecin a identifié une situation similaire, cela ne signifie pas que de gros problèmes attendent la femme et l'enfant. Si le médecin a diagnostiqué l'emplacement du placenta sur la paroi postérieure, cela signifie que tout est en ordre.
La paroi postérieure de l'utérus est la moins susceptible de se déformer pendant la grossesse. Si le médecin a diagnostiqué que le placenta est situé le long de la paroi antérieure, cela signifie que les choses sont un peu pires, car il peut s'étirer et s'amincir, ce qui entraîne un détachement et un déplacement. Cependant, cela n’arrive pas toujours.
Une placentation basse est plus dangereuse. Dans ce cas, le placenta est attaché près du pharynx, à une distance inférieure à six centimètres. Dans une telle situation, le prolapsus placentaire peut être encore plus grave. Cela conduit à une présentation complète ou partielle. Cela arrive assez souvent dans la pratique médicale, mais les statistiques montrent qu'avec une faible placentation, l'accouchement naturel peut avoir lieu sans problèmes graves.
La présentation partielle peut être de deux types : placenta praevia latéral et marginal. Dans le premier cas, l'espace interne est bouché. Dans ce cas, une partie importante du passage est bloquée, soit environ les deux tiers du trou. Avec une présentation marginale, un chevauchement se produit également, mais seulement d'un tiers.
En soi, cette position du placenta ne veut rien dire de bon. Cependant, avec un tel diagnostic, il n'y a pas lieu de paniquer, puisque dans la plupart des cas, tout se met en place avant la naissance du bébé. Les experts disent qu'un accouchement normal avec présentation partielle est tout à fait possible. Cependant, tout dépend de la complexité du cas particulier.

Le placenta praevia central ou complet est considéré comme le plus difficile, car avec une telle pathologie, tout le col de l'utérus se ferme, ce qui signifie que l'enfant n'aura pas la possibilité de sortir naturellement. C'est très dangereux non seulement pour le bébé à naître, mais aussi pour sa mère.
Avec une présentation complète de l'organe embryonnaire, une distension importante de l'utérus et un décollement placentaire se produisent. Étant donné que le tissu utérin s'étire bien mieux que le tissu placentaire, l'intégrité des vaisseaux sanguins est perturbée, ce qui menace de graves saignements. Parfois, de tels problèmes surviennent au début du troisième trimestre. Des saignements peuvent survenir pendant le reste de la grossesse. Avec une présentation centrale de la place du bébé, la naissance naturelle d'un bébé est impossible. L'enfant est né par césarienne.

Causes de pathologie
Le placenta praevia pendant la grossesse survient en raison de modifications de l'état de la muqueuse utérine, c'est-à-dire de la couche endométriale. Ainsi, l'œuf fécondé n'a pas la possibilité de se fixer là où il est nécessaire, c'est-à-dire au fond. Le fond de l'utérus est l'endroit le plus pratique car les étirements y sont les moins visibles, ce qui permet également au fœtus de recevoir un bon apport sanguin.
Dans certains cas, lorsque la mère souffre de maladies associées au système cardiovasculaire, l'apport sanguin au fond utérin peut être perturbé. L'ovule fécondé devra trouver un endroit approprié pour terminer le processus d'implantation.
L'ovule fini n'a pas la possibilité de se fixer au bon endroit même si l'endomètre est endommagé. Toutes sortes de déformations de la muqueuse utérine peuvent se former lors d’un avortement. Les femmes qui ont subi de telles opérations courent un risque particulier et souffrent beaucoup plus souvent de placenta praevia.

Dans la pratique médicale, il existe également des cas où la cause d’une mauvaise implantation de l’ovule fécondé n’était pas un problème du système reproducteur de la mère, mais le mauvais développement de l’ovule. S'il y a un écart notable par rapport à la norme, l'ovule peut ne pas avoir assez de force pour atteindre le fond utérin. De ce fait, il est fixé directement à l'entrée, c'est-à-dire au niveau du pharynx interne.
Symptômes du placenta praevia
Le principal symptôme de cette pathologie est un saignement abondant. De plus, cela menace de graves problèmes, car une perte de sang importante est dangereuse à la fois pour le bébé à naître et pour la jeune mère. Le saignement est dû au fait qu'une partie du placenta s'éloigne de la paroi de l'utérus, ce qui endommage les vaisseaux sanguins. Chaque emplacement du placenta est caractérisé par son propre saignement. Par exemple, avec un placenta praevia faible, on observe le plus souvent une hémorragie interne, qui ressemble à un hématome sur le corps. Dans la plupart des autres cas, il s'agit de saignements vaginaux, qui peuvent être forts ou faibles, selon la complexité de la pathologie.
La présentation partielle est le plus souvent caractérisée par des saignements assez abondants, qui débutent en fin de grossesse. Si la placentation est terminée, un symptôme similaire est observé dès le deuxième trimestre.

La future mère doit se rappeler que les saignements pendant la grossesse peuvent être causés par d'autres facteurs. Ceux-ci incluent une activité physique excessive, des rapports sexuels, des examens par un gynécologue et une augmentation du tonus utérin.
Ce symptôme est très dangereux, car une perte de sang importante pour la future mère et le fœtus est inacceptable. Si le saignement n’est pas arrêté à temps, il peut provoquer une hypotension et une anémie. Pour cette raison, en présence de placenta praevia, une femme doit être constamment sous la surveillance constante de spécialistes. En cas de saignement et de localisation centrale de l'organe embryonnaire, la future mère est envoyée à l'hôpital à 24 semaines. Il s'agit d'un cas très grave qui nécessite un traitement auxiliaire. Un certain pourcentage de grossesses présentant ce type de pathologie se terminent par une mort fœtale.
Traitement de la pathologie
La localisation du placenta sur la paroi postérieure ne nécessite pas de traitement, puisque c'est l'emplacement idéal. Toutes les autres variantes de présentation sont des anomalies graves qui peuvent être dangereuses tant pour l'enfant à naître que pour la mère elle-même. Cependant, le traitement médicamenteux de cette anomalie est inconnu de la médecine moderne. La seule chose qui peut aider dans ce cas est une surveillance attentive de la santé de la femme. Dans une telle situation, les médecins ont la possibilité d'éliminer les symptômes dangereux et les affections associées qui pourraient aggraver la situation. En cas de placenta praevia, il est nécessaire de neutraliser le saignement à temps et de soulager le tonus de l'utérus afin de ne pas nuire au fœtus et à la santé de la femme. Si un placenta praevia marginal est diagnostiqué à 20 semaines, ne vous inquiétez pas trop, car les choses peuvent encore changer jusqu'à la fin de la grossesse.

Aucun médicament spécial n'est prescrit pour cette pathologie. Selon la complexité de la situation, l’alitement et l’hospitalisation peuvent être recommandées.
Comment se déroule l'accouchement ?
Le plus souvent, la naissance d'un bébé se déroule de la manière habituelle. Cependant, tout dépend du type d’anomalie. Le danger de cette pathologie réside dans le fait que lors des contractions, on ne peut exclure un décollement complet du placenta, ce qui entraîne une hypoxie de l'enfant et une perte de sang, ce qui est extrêmement dangereux pour la mère. Dans une telle situation, une césarienne est pratiquée en urgence.
S'il n'y a pas de saignement, il est fort possible que l'accouchement se déroule normalement et qu'aucun problème ne survienne. Si la localisation du placenta est diagnostiquée sur la paroi antérieure ou postérieure, aucun problème particulier ne devrait survenir, mais si la présentation centrale du bébé est confirmée, la femme subit une césarienne à 38 semaines de grossesse.
Le placenta est bas - ce diagnostic est entendu chez des centaines de femmes au cours du deuxième trimestre. Cette pathologie peut être très dangereuse dans certains cas, mais dans d’autres elle disparaît sans aucun traitement et ne pose aucun problème. Voyons ce qu'est le placenta, quel est son emplacement normal et pathologique, ce que menace la pathologie et comment éviter les problèmes.
Le placenta est un organe temporaire à l’aide duquel le corps de la mère transfère au corps de l’enfant les substances nécessaires à la vie, élimine tout ce qui est inutile et fournit de l’oxygène. De plus, le placenta produit les hormones nécessaires au déroulement de la grossesse et protège contre les infections. Normalement, le placenta commence à se développer à une distance d'au moins 6 cm de l'orifice interne de l'utérus (partie interne du col de l'utérus), sinon les médecins diagnostiquent une « placentation basse », ce qui menace un certain nombre de problèmes pendant la gestation, tels que saignements et présentations anormales du fœtus, qui conduisent souvent à un accouchement chirurgical et, dans les cas graves, même à la mort de la mère et de l'enfant.
Pourquoi un placenta praevia faible se produit-il chez une femme enceinte ? Cette pathologie est plus fréquente chez les femmes de plus de 30 ans qui ont accouché et avorté à plusieurs reprises. Des processus inflammatoires répétés et des néoplasmes de l'utérus entraînent une dégradation des tissus, et l'ovule fécondé n'a d'autre choix que de rechercher l'endroit le plus favorable pour son développement, et cela peut être simplement l'orifice interne. La faible localisation du placenta a de nombreuses causes, et toute femme soucieuse de sa santé et souhaitant avoir des enfants à l'avenir doit comprendre que toute maladie gynécologique, toute intervention dans l'utérus peut entraîner des conséquences aussi dangereuses à l'avenir.
Mais tout n'est pas si mauvais, le placenta est souvent bas jusqu'au troisième trimestre, mais à 32 semaines il monte tout seul, cela est dû à la croissance de l'utérus. Selon les statistiques, seulement 5 pour cent des femmes souffrent de cette pathologie jusqu'à l'accouchement. De plus, toute localisation basse du placenta pendant la grossesse, même celle qui persiste jusqu'au dernier trimestre, n'est pas très dangereuse pour la femme et l'enfant et constitue une indication absolue pour une césarienne. La place du bébé peut ne pas recouvrir complètement le pharynx interne, mais seulement le toucher avec le bord ; dans de tels cas, un médecin expérimenté pourra entreprendre un accouchement naturel d'une femme.
La gestion d'une grossesse avec une placentation basse est toujours très prudente. La femme devra subir plusieurs échographies, limiter son activité physique et arrêter d'avoir des relations sexuelles. Sur une longue période, une augmentation du tonus utérin peut provoquer le décollement d'un placenta mal localisé, entraînant des saignements et une éventuelle mort fœtale due à une hypoxie aiguë, si le décollement placentaire est important. Même un examen gynécologique du col de l'utérus peut provoquer des saignements, c'est pourquoi les médecins essaient de ne pas procéder à des examens sur une chaise sans raison particulière.



