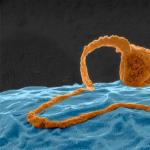
ಸಾಂಕ್ರಾಮಿಕ ಪ್ರಕ್ರಿಯೆಯು ಸೂಕ್ಷ್ಮಜೀವಿಗಳಿಂದ ಉಂಟಾಗುವ ರೋಗಶಾಸ್ತ್ರೀಯ ಪ್ರಕ್ರಿಯೆಯಾಗಿದೆ: ಪ್ರೊಟೊಜೋವಾ, ಬ್ಯಾಕ್ಟೀರಿಯಾ ಮತ್ತು ವೈರಸ್ಗಳು, ಅವುಗಳನ್ನು "ಸೋಂಕುಗಳು" ಎಂದೂ ಕರೆಯುತ್ತಾರೆ. ಹೆಚ್ಚಿನ ರೋಗಗಳು ಒಂದು ರೀತಿಯಲ್ಲಿ ಅಥವಾ ಇನ್ನೊಂದು ರೀತಿಯಲ್ಲಿ ಸೂಕ್ಷ್ಮಜೀವಿಗಳಿಗೆ ಮತ್ತು ಮಾನವ ದೇಹದ ಮೇಲೆ ಅವುಗಳ ಪರಿಣಾಮಕ್ಕೆ ಸಂಬಂಧಿಸಿವೆ. ಕಡಿಮೆಯಾದ ರೋಗನಿರೋಧಕ ಶಕ್ತಿ ಹೊಂದಿರುವ ದೇಹಕ್ಕೆ ಸೋಂಕು ಅತ್ಯಂತ ಅಪಾಯಕಾರಿಯಾಗಿದೆ, ಏಕೆಂದರೆ ಈ ಸಂದರ್ಭದಲ್ಲಿ ಸಣ್ಣ ಸೋಂಕು ಸಹ ಗಂಭೀರ ಪರಿಣಾಮಗಳಿಗೆ ಕಾರಣವಾಗಬಹುದು.
ಅನೇಕ ಕಾರಣಗಳಿಗಾಗಿ ಪ್ರತಿರಕ್ಷೆಯನ್ನು ಕಡಿಮೆ ಮಾಡಬಹುದು, ನಿರ್ದಿಷ್ಟವಾಗಿ, ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ವಿನಾಯಿತಿ ಕಡಿಮೆಯಾಗುವುದು ಭ್ರೂಣದ ಸಾಮಾನ್ಯ ಬೆಳವಣಿಗೆಗೆ ಮತ್ತು ತಾಯಿಯ ದೇಹದಿಂದ ಅದನ್ನು ತಿರಸ್ಕರಿಸುವುದನ್ನು ತಡೆಯಲು ಅಗತ್ಯವಾದ ಶಾರೀರಿಕ ಪ್ರಕ್ರಿಯೆಯಾಗಿದೆ. ಪರಿಣಾಮವಾಗಿ, ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ, ತಾಯಿಯ ದೇಹವು ಅತ್ಯಂತ ದುರ್ಬಲವಾಗಿರುತ್ತದೆ ಮತ್ತು ವಿವಿಧ ಸೂಕ್ಷ್ಮಾಣುಜೀವಿಗಳ ಕ್ರಿಯೆಗೆ ಒಳಗಾಗುತ್ತದೆ.
ಆದಾಗ್ಯೂ, ಸೋಂಕು ತಾಯಿಯ ದೇಹಕ್ಕೆ ಮಾತ್ರವಲ್ಲದೆ ಅಪಾಯಕಾರಿ. ಇದು ಕಡಿಮೆಯಿಲ್ಲ, ಮತ್ತು ಕೆಲವೊಮ್ಮೆ ಭ್ರೂಣದ ದೇಹಕ್ಕೆ ಹೆಚ್ಚು ಅಪಾಯಕಾರಿ. ರೋಗನಿರ್ಣಯ ಮಾಡದ ಸೋಂಕುಗಳು ಕಾರಣವಾಗಬಹುದು: ಬಂಜೆತನ, ಗರ್ಭಧಾರಣೆಯ ಮುಕ್ತಾಯ ಮತ್ತು ದೀರ್ಘಕಾಲದ ಗರ್ಭಪಾತ, ವಿರೂಪಗಳು ಮತ್ತು ವೈಪರೀತ್ಯಗಳ ರಚನೆ, ಗರ್ಭಾಶಯದ ಭ್ರೂಣದ ಸಾವು. ಯಾವ ರೀತಿಯ ಸೋಂಕು ಅಪಾಯಕಾರಿ ಮತ್ತು ನಿರ್ದಿಷ್ಟ ಕಾಯಿಲೆಯ ಸಂದರ್ಭದಲ್ಲಿ ಏನು ಮಾಡಬೇಕು, ಗರ್ಭಾವಸ್ಥೆಯನ್ನು ವಿಸ್ತರಿಸುವುದು ಅಥವಾ ಅಂತ್ಯಗೊಳಿಸುವುದು, ಯಾವುದಕ್ಕೆ ಸಿದ್ಧರಾಗಿರಬೇಕು, ಯಾವುದಕ್ಕೆ ಚಿಕಿತ್ಸೆ ನೀಡಬಹುದು ಮತ್ತು ಚಿಕಿತ್ಸೆ ನೀಡಲಾಗುವುದಿಲ್ಲ ಎಂಬುದನ್ನು ತಾಯಿ ತಿಳಿದುಕೊಳ್ಳಬೇಕು. ಇದನ್ನು ಮಾಡಲು, ನೀವು ಪ್ರಸೂತಿ-ಸ್ತ್ರೀರೋಗತಜ್ಞರ ನಿರಂತರ ಮೇಲ್ವಿಚಾರಣೆಯಲ್ಲಿರಬೇಕು.
ತಾಯಿ ಮತ್ತು ಭ್ರೂಣಕ್ಕೆ ಅತ್ಯಂತ ಅಪಾಯಕಾರಿಯಾದ ಬ್ಯಾಕ್ಟೀರಿಯಾದ ಸೋಂಕುಗಳು:
1. ಕ್ಲಮೈಡಿಯ ಟ್ರಾಕೊಮಾಟಿಸ್ (ಕ್ಲಮೈಡಿಯ) - 40% ಮಹಿಳೆಯರಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ, ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ ಮತ್ತು ಅಲ್ಲ. ಸಾಮಾನ್ಯ ಅಭಿವ್ಯಕ್ತಿ ಮೂತ್ರನಾಳ. ಇದರ ಜೊತೆಗೆ, ಮಹಿಳೆಯರಲ್ಲಿ ಇದು ಕಾರಣವಾಗಬಹುದು: ಬಾರ್ಥೊಲಿನೈಟಿಸ್, ಎಂಡೋಸರ್ವಿಸಿಟಿಸ್, ಎಂಡೊಮೆಟ್ರಿಟಿಸ್, ಸಾಲ್ಪಿಂಗೈಟಿಸ್, ಪೆಲ್ವಿಯೋಪೆರಿಟೋನಿಟಿಸ್. ಕೆಲವೊಮ್ಮೆ ಇದು ಅಪಸ್ಥಾನೀಯ ಗರ್ಭಧಾರಣೆಯನ್ನು ಉಂಟುಮಾಡಬಹುದು (ದೀರ್ಘಕಾಲದ ಅಸ್ತಿತ್ವದಲ್ಲಿರುವ ಜಡ ಪ್ರಕ್ರಿಯೆಯ ಸಂದರ್ಭದಲ್ಲಿ ಇದು ಫಾಲೋಪಿಯನ್ ಟ್ಯೂಬ್ಗಳಲ್ಲಿ ಅಂಟಿಕೊಳ್ಳುವಿಕೆ ಮತ್ತು ಅವುಗಳ ಅಡಚಣೆಯನ್ನು ಉಂಟುಮಾಡುತ್ತದೆ). ಗರ್ಭಧಾರಣೆಯ ಆರಂಭಿಕ ಮುಕ್ತಾಯಕ್ಕೆ ಕಾರಣವಾಗಬಹುದು; ಚಿಕಿತ್ಸೆ ನೀಡದೆ ಬಿಟ್ಟರೆ, ಇದು ಸಾಕಷ್ಟು ಗಂಭೀರ ತೊಡಕುಗಳನ್ನು ಉಂಟುಮಾಡಬಹುದು: ಭ್ರೂಣದ ಅಪೌಷ್ಟಿಕತೆ (ವಿಳಂಬ ಬೆಳವಣಿಗೆ), ಆಮ್ನಿಯೋಟಿಕ್ ದ್ರವದ ಅಕಾಲಿಕ ಛಿದ್ರ, ಕೋರಿಯಾನಿಕ್ ಆಮ್ನಿಯೋನಿಟಿಸ್. ಅಪರೂಪವಾಗಿ ಭ್ರೂಣದ ಸಾವಿಗೆ ಕಾರಣವಾಗಬಹುದು. ಕ್ಲಮೈಡಿಯ ಹೊಂದಿರುವ ತಾಯಂದಿರಿಂದ ಜನಿಸಿದ ಮಕ್ಕಳಲ್ಲಿ, ಈ ಕೆಳಗಿನವುಗಳು ಸಂಭವಿಸುತ್ತವೆ: ಕಾಂಜಂಕ್ಟಿವಿಟಿಸ್ (ಕ್ಲಮೈಡಿಯಲ್ ಬ್ಲೆನೊರಿಯಾ) 20% ಪ್ರಕರಣಗಳಲ್ಲಿ, ಫಾರಂಜಿಟಿಸ್, ವಲ್ವೋವಾಜಿನೈಟಿಸ್ ಮತ್ತು ಮೂತ್ರನಾಳ, ಪ್ರೊಕ್ಟಿಟಿಸ್, ಬ್ರಾಂಕೈಟಿಸ್ ಮತ್ತು ನ್ಯುಮೋನಿಯಾ.
2. ನೈಸೆರಿಯಾ ಗೊನೊರಿಯಾ (ಗೊನೊರಿಯಾ) ಒಂದು ಸಾಂಕ್ರಾಮಿಕ ಕಾಯಿಲೆಯಾಗಿದ್ದು, ಇದು ಪ್ರಾಥಮಿಕವಾಗಿ ಮೂತ್ರಜನಕಾಂಗದ ಪ್ರದೇಶದ ಲೋಳೆಯ ಪೊರೆಗಳ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ, ಇದು ಗೊನೊಕೊಕಸ್ನಿಂದ ಉಂಟಾಗುತ್ತದೆ ಮತ್ತು ಮುಖ್ಯವಾಗಿ ಲೈಂಗಿಕ ಸಂಪರ್ಕದ ಮೂಲಕ ಹರಡುತ್ತದೆ. ಸೋಂಕಿನ ನಂತರ 3-7 ನೇ ದಿನದಂದು ರೋಗವು ಸ್ವತಃ ಪ್ರಕಟವಾಗುತ್ತದೆ; ತೀವ್ರವಾಗಿ ಅಥವಾ ದೀರ್ಘಕಾಲಿಕವಾಗಿ ಸಂಭವಿಸಬಹುದು. ಇದು ಲೋಳೆಯ ಬಿಡುಗಡೆ, ಕೀವು, ಸುಡುವ ಸಂವೇದನೆ ಮತ್ತು ಮೂತ್ರನಾಳದ ಕಾಲುವೆಯ ಟರ್ಮಿನಲ್ ಭಾಗದಲ್ಲಿ ನೋವು ಮತ್ತು ಆಗಾಗ್ಗೆ, ತುಂಬಾ ನೋವಿನ ಮೂತ್ರ ವಿಸರ್ಜನೆಯಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ. ಸೋಂಕಿತರಲ್ಲಿ ಅರ್ಧದಷ್ಟು ಜನರು ಯಾವುದೇ ರೋಗಲಕ್ಷಣಗಳನ್ನು ಹೊಂದಿರುವುದಿಲ್ಲ, ವಿಶೇಷವಾಗಿ ರೋಗದ ಪ್ರಾರಂಭದಲ್ಲಿ. ಈ ರೋಗದ ಕೋರ್ಸ್ಗೆ ಮಹಿಳೆಯರು ಹೆಚ್ಚು ಒಳಗಾಗುತ್ತಾರೆ. ಭ್ರೂಣದ ಸೋಂಕು ಹೆಚ್ಚಾಗಿ ಗರ್ಭಾಶಯದಲ್ಲಿ ಸಂಭವಿಸುತ್ತದೆ. ಎರಡನೆಯ ಸಂಭವನೀಯ ಮಾರ್ಗವೆಂದರೆ ಹೆರಿಗೆಯ ಸಮಯದಲ್ಲಿ. ಭ್ರೂಣ ಮತ್ತು ನವಜಾತ ಶಿಶುವಿನಲ್ಲಿ ಕೆಳಗಿನ ಅಭಿವ್ಯಕ್ತಿಗಳು ಸಾಧ್ಯ: ನವಜಾತ ಶಿಶುವಿನಲ್ಲಿ ಗೊನೊಕೊಕಲ್ ಸೆಪ್ಸಿಸ್, ಕೊರಿಯೊಅಮ್ನಿಯೊನಿಟಿಸ್; ಗೊನೊಕೊಕಲ್ ಕಾಂಜಂಕ್ಟಿವಿಟಿಸ್, ಬಾಹ್ಯ ಕಿವಿಯ ಉರಿಯೂತ ಮತ್ತು ವಲ್ವೋವಾಜಿನೈಟಿಸ್, ನವಜಾತ ಶಿಶುಗಳ ನೇತ್ರವಿಜ್ಞಾನವು ನವಜಾತ ಶಿಶುವಿಗೆ ಅತ್ಯಂತ ಸಾಂಕ್ರಾಮಿಕ ಮತ್ತು ಮುನ್ಸೂಚನೆಯಿಂದ ಅಪಾಯಕಾರಿಯಾಗಿದೆ, ಇದು ಕುರುಡುತನಕ್ಕೆ ಕಾರಣವಾಗಬಹುದು. ಗೊನೊರಿಯಾ ಹೊಂದಿರುವ ತಾಯಂದಿರಿಗೆ ಜನಿಸಿದ ಮಕ್ಕಳಲ್ಲಿ ಮೆನಿಂಜೈಟಿಸ್ ಮತ್ತು ಸಂಧಿವಾತ ಕಡಿಮೆ ಸಾಮಾನ್ಯವಾಗಿದೆ.
3. ಟ್ರೈಕೊಮೊನಾಸ್ ವಜಿನಾಲಿಸ್ (ಟ್ರೈಕೊಮೋನಿಯಾಸಿಸ್) - ಪ್ರತಿ ವರ್ಷ 180 ಮಿಲಿಯನ್ ಜನರು ಅನಾರೋಗ್ಯಕ್ಕೆ ಒಳಗಾಗುತ್ತಾರೆ ಎಂದು ನಂಬಲಾಗಿದೆ! ಇದು ಸಾಮಾನ್ಯವಾಗಿ ಲೈಂಗಿಕವಾಗಿ ಹರಡುತ್ತದೆ ಮತ್ತು ಸಾಮಾನ್ಯವಾಗಿ ಗೊನೊಕೊಕಿ, ಕ್ಲಮೈಡಿಯ, ಯೂರಿಯಾಪ್ಲಾಸ್ಮಾ ಮತ್ತು ಶಿಲೀಂಧ್ರಗಳ ಸೋಂಕಿನೊಂದಿಗೆ ಸಂಯೋಜಿಸಲ್ಪಡುತ್ತದೆ. ಮಹಿಳೆಯರಲ್ಲಿ ಇದು ಜೆನಿಟೂರ್ನರಿ ಅಂಗಗಳಿಗೆ ಹಾನಿಯನ್ನುಂಟುಮಾಡುತ್ತದೆ, ಇದು ಕಾರಣವಾಗುತ್ತದೆ: ಯೋನಿ ನಾಳದ ಉರಿಯೂತ, ವಲ್ವಿಟಿಸ್, ಮೂತ್ರನಾಳ, ಎಂಡೋಸರ್ವಿಸಿಟಿಸ್. ಮಕ್ಕಳಲ್ಲಿ, ಅನಾರೋಗ್ಯದ ತಾಯಂದಿರಿಂದ ಸೋಂಕು ಸಾಧ್ಯ, ಹೆಚ್ಚಾಗಿ ಹೆರಿಗೆಯ ಸಮಯದಲ್ಲಿ. ಅವು ವಲ್ವೋವಾಜಿನೈಟಿಸ್ ಮತ್ತು ಮೂತ್ರನಾಳದಿಂದ ಗುಣಲಕ್ಷಣಗಳನ್ನು ಹೊಂದಿವೆ, ಇದು ನಿರ್ದಿಷ್ಟ ಲಕ್ಷಣಗಳನ್ನು ಹೊಂದಿರುವುದಿಲ್ಲ.
4. ಮೈಕೋಪ್ಲಾಸ್ಮಾ ಹೋಮಿನಿಸ್ (ಮೈಕೋಪ್ಲಾಸ್ಮಾ) ಮತ್ತು ಯೂರಿಯಾಪ್ಲಾಸ್ಮಾ ಯೂರಿಯಾಲಿಟಿಕಮ್ (ಯೂರಿಯಾಪ್ಲಾಸ್ಮಾ) ಜೀವಕೋಶದ ಗೋಡೆಯಿಲ್ಲದ ಸೂಕ್ಷ್ಮಜೀವಿಗಳಾಗಿವೆ, ಇದು ಅವುಗಳನ್ನು ಪ್ರತಿಜೀವಕಗಳಿಗೆ ನಿರೋಧಕವಾಗಿಸುತ್ತದೆ. ವೈರಸ್ಗಳು, ಬ್ಯಾಕ್ಟೀರಿಯಾಗಳು ಮತ್ತು ಪ್ರೊಟೊಜೋವಾಗಳ ನಡುವೆ ನಿಂತಿರುವ ಪ್ರತ್ಯೇಕ ಗುಂಪಾಗಿ ಅವುಗಳನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ವರ್ಗೀಕರಿಸಲಾಗುತ್ತದೆ. ಅವರಿಗೆ ಪ್ರತಿರಕ್ಷೆಯು ಸ್ಥಿರವಾಗಿಲ್ಲ ಮತ್ತು ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಹೊರಗಿನ ಗರ್ಭಧಾರಣೆಗಿಂತ ಹೆಚ್ಚಾಗಿ ಸಂಭವಿಸುವುದಿಲ್ಲ. ಮಹಿಳೆಯರಲ್ಲಿ ಮೈಕೋಪ್ಲಾಸ್ಮಾಗಳು ಯೋನಿ ನಾಳದ ಉರಿಯೂತ, ಮೂತ್ರನಾಳ ಮತ್ತು ಎಂಡೋಸರ್ವಿಸಿಟಿಸ್ಗೆ ಕಾರಣವಾಗಬಹುದು. ಅವರು ಅಡಚಣೆ, ಬೆಳವಣಿಗೆಯ ವಿಳಂಬ ಮತ್ತು ಭ್ರೂಣದ ವಿರೂಪಗಳ ರಚನೆಗೆ ಕಾರಣವಾಗಬಹುದು - ಹೆಚ್ಚಾಗಿ ಬೃಹತ್ ಸೋಂಕು ಮತ್ತು ತೀವ್ರವಾದ ನಡೆಯುತ್ತಿರುವ ಪ್ರಕ್ರಿಯೆಯೊಂದಿಗೆ. ಮಹಿಳೆಯರಲ್ಲಿ ಯೂರಿಯಾಪ್ಲಾಸ್ಮಾಸಿಸ್ ಜನನಾಂಗದ ಪ್ರದೇಶದಿಂದ ಸ್ಪಷ್ಟವಾದ ವಿಸರ್ಜನೆಯಿಂದ ಅಥವಾ ಗರ್ಭಾಶಯ ಮತ್ತು ಅನುಬಂಧಗಳ ಉರಿಯೂತದಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ, ಇದರ ವಿಶಿಷ್ಟವಾದ ಕ್ಲಿನಿಕಲ್ ಅಭಿವ್ಯಕ್ತಿ ಹೊಟ್ಟೆಯ ಕೆಳಭಾಗದಲ್ಲಿ ನೋವು. ಟೈಟರ್ 104 ಕ್ಕಿಂತ ಹೆಚ್ಚಿರುವಾಗ ಇದು ಭ್ರೂಣ ಮತ್ತು ನವಜಾತ ಶಿಶುಗಳಿಗೆ ವಿಶೇಷವಾಗಿ ಅಪಾಯಕಾರಿಯಾಗಿದೆ, ಇದು ಗರ್ಭಧಾರಣೆಯ ಆರಂಭಿಕ ಮುಕ್ತಾಯ, ಗರ್ಭಾಶಯದ ಬೆಳವಣಿಗೆಯ ಕುಂಠಿತ (IUGR) ಮತ್ತು ನವಜಾತ ಶಿಶುಗಳಲ್ಲಿ ಪ್ರತಿಕ್ರಿಯಾತ್ಮಕ ಯೂರಿಯಾಪ್ಲಾಸ್ಮಾಸಿಸ್ ಬೆಳವಣಿಗೆಗೆ ಕೊಡುಗೆ ನೀಡುತ್ತದೆ.
5. ಸ್ಟ್ರೆಪ್ಟೋಕೊಕಸ್ ಅಗಾಲಾಕ್ಟಿಯೇ (ಗ್ರೂಪ್ ಬಿ ಸ್ಟ್ರೆಪ್ಟೋಕೊಕಸ್) - ಹೆಚ್ಚಿನ ಮಹಿಳೆಯರಲ್ಲಿ ಯೋನಿ ಸಸ್ಯವರ್ಗದ ಪ್ರತಿನಿಧಿ, ಹೆಚ್ಚಾಗಿ ಲಕ್ಷಣರಹಿತವಾಗಿರುತ್ತದೆ. ಆದಾಗ್ಯೂ, ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಅವರು ಗಂಭೀರವಾದ, ನಕಾರಾತ್ಮಕ ಪಾತ್ರವನ್ನು ವಹಿಸಬಹುದು. ಆದಾಗ್ಯೂ, ಹೆಚ್ಚಿನ ಸಂದರ್ಭಗಳಲ್ಲಿ ಈ ಸೋಂಕು ಯಾವುದೇ ಗಂಭೀರ ರೋಗಶಾಸ್ತ್ರೀಯ ಪ್ರಕ್ರಿಯೆಗಳಿಗೆ ಕಾರಣವಾಗುವುದಿಲ್ಲ ಎಂದು ನಮೂದಿಸುವುದು ಅವಶ್ಯಕ. ಇದು ಭ್ರೂಣ ಮತ್ತು ನವಜಾತ ಶಿಶುವಿಗೆ ಹರಡಬಹುದು. ಅವರಿಗೆ ಯಾವುದೇ ನಿರ್ದಿಷ್ಟ ಲಸಿಕೆ ಇಲ್ಲ. ಅವರು ಸೆಪ್ಸಿಸ್ ಸೇರಿದಂತೆ ಗಂಭೀರ ಕಾಯಿಲೆಗಳಿಗೆ ಕಾರಣವಾಗಬಹುದು. ತಾಯಿಗೆ ಅಪಾಯಕಾರಿ: ಎಂಡೊಮೆಟ್ರಿಟಿಸ್, ಸೆಪ್ಸಿಸ್ ಮತ್ತು ಮೂತ್ರದ ಸೋಂಕು, ಮೆನಿಂಜೈಟಿಸ್, ಕಿಬ್ಬೊಟ್ಟೆಯ ಹುಣ್ಣುಗಳು, ಎಂಡೋಕಾರ್ಡಿಟಿಸ್ ಮತ್ತು ನೆಕ್ರೋಟೈಸಿಂಗ್ ಫ್ಯಾಸಿಟಿಸ್. ನವಜಾತ ಶಿಶುವಿಗೆ: ಸತ್ತ ಜನನ, ಉಸಿರಾಟದ ಅಪಸಾಮಾನ್ಯ ಕ್ರಿಯೆ, ಪ್ರಾಥಮಿಕ ಗಮನವಿಲ್ಲದೆ ಸೆಪ್ಸಿಸ್, ಮೆನಿಂಜೈಟಿಸ್.
6. ಲಿಸ್ಟೇರಿಯಾ ಮೊನೊಸೈಟೊಜೆನ್ಗಳು (ಲಿಸ್ಟೇರಿಯಾ) - ನವಜಾತ ಶಿಶುವಿನ ದೇಹದ ಮೇಲೆ ತೀವ್ರವಾದ ತೊಡಕುಗಳನ್ನು ಉಂಟುಮಾಡಬಹುದು, ಏಕೆಂದರೆ ಇದು ಫೆಟೊಪ್ಲಾಸೆಂಟಲ್ ತಡೆಗೋಡೆ (ತಾಯಿಯ ದೇಹ ಮತ್ತು ಮಗುವಿನ ನಡುವಿನ ತಡೆಗೋಡೆ ಭ್ರೂಣಕ್ಕೆ ಹಾನಿಕಾರಕ ಏಜೆಂಟ್ಗಳ ಅಂಗೀಕಾರವನ್ನು ತಡೆಯುತ್ತದೆ).
7. ಟ್ರೆಪೋನೆಮಾ ಪ್ಯಾಲಿಡಮ್ (ತೆಳುವಾದ ಸ್ಪೈರೋಚೆಟ್ - ಲೆವಿಸ್ (ಸಿಫಿಲಿಸ್) ಕಾರಕ ಏಜೆಂಟ್) - ಗರ್ಭಿಣಿಯರಲ್ಲದ ಮಹಿಳೆಯರಿಗಿಂತ ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ ಹೆಚ್ಚಾಗಿ ಕಂಡುಬರುವುದಿಲ್ಲ. ಭ್ರೂಣಕ್ಕೆ ಸಾಕಷ್ಟು ಅಪಾಯಕಾರಿ. ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮಹಿಳೆಯನ್ನು ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡದಿದ್ದರೆ, ಇದು 89% ನವಜಾತ ಶಿಶುಗಳಲ್ಲಿ ಸಂಭವಿಸಬಹುದು. ಭ್ರೂಣಕ್ಕೆ ಪ್ರಸರಣವು ಟ್ರಾನ್ಸ್ಪ್ಲಾಸೆಂಟಲ್ ಆಗಿ ಅಥವಾ ಹೆರಿಗೆಯ ಸಮಯದಲ್ಲಿ (ಲಂಬ ಪ್ರಸರಣ) ಸಂಭವಿಸಬಹುದು. ಸೋಂಕಿಗೆ ಒಳಗಾದಾಗ, ಜನ್ಮಜಾತ ಸಿಫಿಲಿಸ್ನ ರಚನೆಯು ಸಾಧ್ಯ - ಆರಂಭಿಕ ಮತ್ತು ತಡವಾಗಿ, ಹೆಚ್ಚಿನ ಸಂಖ್ಯೆಯ ತೊಡಕುಗಳಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ.
8. ಮೈಕೋಬ್ಯಾಕ್ಟೀರಿಯಂ ಕ್ಷಯ (ಮೈಕೋಬ್ಯಾಕ್ಟೀರಿಯಂ ಟ್ಯುಬರ್ಕ್ಯುಲೋಸಿಸ್, "ಕೋಚ್ ಬ್ಯಾಸಿಲಸ್") - ಕ್ಷಯರೋಗವನ್ನು ಹೊಂದಿರುವ ಅಥವಾ ವಾಹಕವಾಗಿರುವ ಗರ್ಭಿಣಿ ಮಹಿಳೆಯಲ್ಲಿ ಹೆಚ್ಚಾಗಿ ಸಕ್ರಿಯಗೊಳ್ಳುತ್ತದೆ.
ಪ್ರೊಟೊಜೋವನ್ ಸೂಕ್ಷ್ಮಜೀವಿಗಳು ಮತ್ತು ಶಿಲೀಂಧ್ರಗಳಿಂದ ಉಂಟಾಗುವ ಸೋಂಕುಗಳು:
1. ಕ್ಯಾಂಡಿಡಾ ಅಲ್ಬಿಕಾನ್ಸ್ ಒಂದು ಶಿಲೀಂಧ್ರ ಸೋಂಕು, ಇದು 36% ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ ಪತ್ತೆಯಾಗಿದೆ. ರೋಗಿಯು ಮಧುಮೇಹ ಮೆಲ್ಲಿಟಸ್ ಹೊಂದಿರುವಾಗ, ವಿಶಾಲ-ಸ್ಪೆಕ್ಟ್ರಮ್ ಪ್ರತಿಜೀವಕಗಳ ಬಳಕೆಯ ನಂತರ ಮತ್ತು ಎಚ್ಐವಿ ಸೋಂಕಿನಿಂದ ಉಂಟಾಗುವ ಇಮ್ಯುನೊಡಿಫೀಶಿಯೆನ್ಸಿ ಪ್ರಕರಣಗಳಲ್ಲಿ ಹೆಚ್ಚಾಗಿ ಅವು ಸಂಭವಿಸುತ್ತವೆ. ನಿಯಮದಂತೆ, ಇದು ಭ್ರೂಣದ ಬೆಳವಣಿಗೆಯ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುವುದಿಲ್ಲ. ನವಜಾತ ಶಿಶು ಜನ್ಮ ಕಾಲುವೆಯ ಮೂಲಕ ಹಾದುಹೋದಾಗ ಸೋಂಕು ಸಾಧ್ಯ.
2. ಟೊಕ್ಸೊಪ್ಲಾಸ್ಮಾ ಗೊಂಡಿ (ಟೊಕ್ಸೊಪ್ಲಾಸ್ಮಾಸಿಸ್) ಒಂದು ಸಾಮಾನ್ಯ ಮತ್ತು ವ್ಯಾಪಕವಾದ ಸೋಂಕು. ಈ ಸೋಂಕಿನ ಪ್ರಸ್ತುತತೆಯು ಭ್ರೂಣದ ಜರಾಯು ತಡೆಗೋಡೆಯ ಮೂಲಕ ಸುಲಭವಾಗಿ ನುಗ್ಗುವ ಕಾರಣದಿಂದಾಗಿ ಭ್ರೂಣಕ್ಕೆ ತೀವ್ರವಾದ ಹಾನಿಯಾಗುವ ಸಾಧ್ಯತೆಯಿದೆ. ಈ ಸಂದರ್ಭದಲ್ಲಿ, ಸೋಂಕಿನ ಸಾಮಾನ್ಯೀಕರಣದ ಪರಿಣಾಮವಾಗಿ ಗರ್ಭಾಶಯದ ಭ್ರೂಣದ ಸಾವು ಮತ್ತು ನವಜಾತ ಶಿಶುವಿನ ಸಾವು ಹೆಚ್ಚಾಗಿ ಸಂಭವಿಸುತ್ತದೆ; ಜನ್ಮಜಾತ ಟೊಕ್ಸೊಪ್ಲಾಸ್ಮಾಸಿಸ್ನೊಂದಿಗೆ ಬದುಕುಳಿದ ಮಕ್ಕಳಲ್ಲಿ, ನರಮಂಡಲದ ತೀವ್ರ ದೋಷಗಳು, ರೆಟಿನಾ ಮತ್ತು ಕೋರಾಯ್ಡ್ ಪತ್ತೆಯಾಗಿದೆ.
3. ಮಲೇರಿಯಾ, ವಿಶೇಷವಾಗಿ ಪ್ಲಾಸ್ಮೋಡಿಯಮ್ ಫಾಲ್ಸಿಪ್ಯಾರಮ್ - ಈ ಸೋಂಕಿನೊಂದಿಗೆ ಹಿಂದೆ ಸಂಪರ್ಕ ಹೊಂದಿರದ ಯುವ ಪ್ರೈಮಿಪಾರಸ್ ಮಹಿಳೆಯರಿಗೆ ವಿಶೇಷವಾಗಿ ಅಪಾಯಕಾರಿ. ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ ಇದು ತೀವ್ರವಾಗಿರುತ್ತದೆ, ಆಗಾಗ್ಗೆ ತಾಯಿಯ ಸಾವಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ.
ವೈರಸ್ಗಳಿಂದ ಉಂಟಾಗುವ ಸೋಂಕುಗಳು:
1. ರುಬೆಲ್ಲಾ - ಪ್ರಾಥಮಿಕ ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ, 65% ಕ್ಕಿಂತ ಹೆಚ್ಚು ಪ್ರಕರಣಗಳಲ್ಲಿ, ಭ್ರೂಣಕ್ಕೆ ಪ್ರಸರಣ ಸಂಭವಿಸುತ್ತದೆ, ತೀವ್ರವಾದ ಭ್ರೂಣದ ವಿರೂಪಗಳನ್ನು ಉಂಟುಮಾಡುತ್ತದೆ, ಸಾಮಾನ್ಯವಾಗಿ ಜೀವನಕ್ಕೆ ಹೊಂದಿಕೆಯಾಗುವುದಿಲ್ಲ. ಭ್ರೂಣದ ಅಪಾಯವು ತಾಯಿಯು ಸೋಂಕಿಗೆ ಒಳಗಾದ ಗರ್ಭಾವಸ್ಥೆಯ ಅವಧಿಯನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ. ಗರ್ಭಾವಸ್ಥೆಯ ಮೊದಲ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ ಸೋಂಕು ಸಂಭವಿಸಿದಲ್ಲಿ, ಭ್ರೂಣದ ಹಾನಿಯ ಸಂಭವವು 80%, 13-14 ವಾರಗಳಲ್ಲಿ ಸೋಂಕಿನೊಂದಿಗೆ - ಈಗಾಗಲೇ 70%, 26 ವಾರಗಳಲ್ಲಿ ಸೋಂಕಿನೊಂದಿಗೆ. - 25%. ಗರ್ಭಾವಸ್ಥೆಯ 16 ವಾರಗಳ ನಂತರ ತಾಯಿಯು ಸೋಂಕಿಗೆ ಒಳಗಾಗಿದ್ದರೆ, ಭ್ರೂಣಕ್ಕೆ ಅಪಾಯವು ಕಡಿಮೆಯಾಗಿದೆ, ಇದು ಕಿವುಡುತನದ ಅಪರೂಪದ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಜನ್ಮಜಾತ ರುಬೆಲ್ಲಾ ಸಿಂಡ್ರೋಮ್ನ ರೋಗಲಕ್ಷಣಗಳನ್ನು ಮೂರು ಗುಂಪುಗಳಾಗಿ ವಿಂಗಡಿಸಲಾಗಿದೆ: 1. ವೈರಲ್ ಸೋಂಕಿಗೆ ನೇರವಾಗಿ ಸಂಬಂಧಿಸಿದ ಪರಿಸ್ಥಿತಿಗಳು, ಜೀವನದ ಮೊದಲ ವಾರಗಳಲ್ಲಿ ತಮ್ಮನ್ನು ತಾವು ಪ್ರಕಟಪಡಿಸುತ್ತವೆ: ಕಡಿಮೆ ತೂಕ, ಮೂಳೆ ಹಾನಿ, ವಿಸ್ತರಿಸಿದ ಯಕೃತ್ತು ಮತ್ತು ಗುಲ್ಮ, ಸಾಮಾನ್ಯ ಲಿಂಫಾಡೆನೋಪತಿ ಮತ್ತು ಮೆನಿಂಗೊಎನ್ಸೆಫಾಲಿಟಿಸ್; 2. ಬಹಳ ನಂತರ ಕಾಣಿಸಿಕೊಳ್ಳುವ ದೋಷಗಳು - ಕಿವುಡುತನ, ಕಣ್ಣಿನ ಪೊರೆಗಳು, ಜನ್ಮಜಾತ ಗ್ಲುಕೋಮಾ, ಜನ್ಮಜಾತ ಹೃದಯ ದೋಷಗಳು (ಬಾಟಲ್ ಡಕ್ಟ್ ಅನ್ನು ಮುಚ್ಚದಿರುವುದು, ಕುಹರದ ಸೆಪ್ಟಲ್ ದೋಷಗಳು), ಬುದ್ಧಿಮಾಂದ್ಯತೆ ಮತ್ತು ಮೈಕ್ರೊಸೆಫಾಲಿ; 3. ದೀರ್ಘಕಾಲದ ಅಸ್ವಸ್ಥತೆಗಳು - ಕಿವುಡುತನ, ಇನ್ಸುಲಿನ್-ಅವಲಂಬಿತ ಮಧುಮೇಹ ಮೆಲ್ಲಿಟಸ್, ಬುದ್ಧಿಮಾಂದ್ಯತೆ.
2. ಸೈಟೊಮೆಗಾಲೊವೈರಸ್ (CMV) ಅಪಾಯಕಾರಿಯಾಗಿದೆ, ಮುಖ್ಯವಾಗಿ ಭ್ರೂಣಕ್ಕೆ, ಜನ್ಮ ದೋಷಗಳನ್ನು ಉಂಟುಮಾಡುತ್ತದೆ. ಜನ್ಮಜಾತ CMV ಸೋಂಕಿನ ಸಂಭವ ಮತ್ತು ಕ್ಲಿನಿಕಲ್ ತೀವ್ರತೆಯು ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ CMV ಸೋಂಕಿನ ಆವರ್ತನ ಮತ್ತು ಸ್ವಭಾವವನ್ನು (ಪ್ರಾಥಮಿಕ ಅಥವಾ ಪ್ರತಿಕ್ರಿಯಾತ್ಮಕ) ಅವಲಂಬಿಸಿರುತ್ತದೆ. ಸಂವೇದನಾಶೀಲ ಶ್ರವಣ ನಷ್ಟವು ಜನ್ಮಜಾತ CMV ಸೋಂಕಿನ ಸಾಮಾನ್ಯ ಪರಿಣಾಮವಾಗಿದೆ. ಇದರ ಜೊತೆಗೆ, ಸುಮಾರು 7% ಸೆರೆಬ್ರಲ್ ಪಾಲ್ಸಿ ಜನ್ಮಜಾತ CMV ಸೋಂಕಿನ ಪರಿಣಾಮವಾಗಿದೆ. ಇದು ಬಹುಅಂಗಗಳ ಕಾಯಿಲೆಗೆ ಕಾರಣವಾಗಬಹುದು, ಇವುಗಳ ಕ್ಲಿನಿಕಲ್ ಅಭಿವ್ಯಕ್ತಿಗಳು ಸೇರಿವೆ: ವಿಸ್ತರಿಸಿದ ಯಕೃತ್ತು ಮತ್ತು ಗುಲ್ಮ, ಥ್ರಂಬೋಸೈಟೋಪೆನಿಯಾ, ಕೊರಿಯೊರೆಟಿನೈಟಿಸ್, ಮೈಕ್ರೊಸೆಫಾಲಿ, ಇತ್ಯಾದಿ. ನವಜಾತ ಶಿಶುಗಳಲ್ಲಿ 10% ಕ್ಕಿಂತ ಕಡಿಮೆ ತಾಯಂದಿರು ಜನ್ಮಜಾತ CMV ಸೋಂಕನ್ನು ಹೊಂದಿದ್ದಾರೆ ಎಂದು ಗಮನಿಸಬೇಕು, ಆದರೆ 50% ಕ್ಕಿಂತ ಹೆಚ್ಚು ಜನರು ತೀವ್ರವಾಗಿ ಅನಾರೋಗ್ಯಕ್ಕೆ ಒಳಗಾಗುತ್ತಾರೆ.
3. ಹರ್ಪಿಸ್ ಸಿಂಪ್ಲೆಕ್ಸ್ ವೈರಸ್ - ಸೋಂಕು ಹರ್ಪಿಸ್ ಸಿಂಪ್ಲೆಕ್ಸ್ ವೈರಸ್ ಪ್ರಕಾರಗಳು 1 (HSV-1) ಮತ್ತು 2 (HSV-2) ನಿಂದ ಉಂಟಾಗುತ್ತದೆ. ನಿಯಮದಂತೆ, ಅದನ್ನು ಮರೆಮಾಡಲಾಗಿದೆ. ನವಜಾತ ಶಿಶುವಿಗೆ ಪ್ರಸರಣದ ವಿಷಯದಲ್ಲಿ ಅಪಾಯಕಾರಿ, ವಿಶೇಷವಾಗಿ ಹೆರಿಗೆಯ ಸಮಯದಲ್ಲಿ ಜನನಾಂಗದ ಹರ್ಪಿಸ್. ಅಪರೂಪದ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಜರಾಯುವಿನ ಮೂಲಕ ಹರ್ಪಿಸ್ ಹರಡುವಿಕೆ ಸಾಧ್ಯ, ಹೆಚ್ಚಾಗಿ ಗರ್ಭಧಾರಣೆಯ ಮೂರನೇ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ. HSV1 ವೈರಸ್ ನವಜಾತ ಶಿಶುಗಳ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರಿದಾಗ, ಪ್ರಕ್ರಿಯೆಯು ಸಾಮಾನ್ಯವಾಗಿ ಲಕ್ಷಣರಹಿತವಾಗಿರುತ್ತದೆ ಅಥವಾ ಗಂಭೀರ ತೊಡಕುಗಳನ್ನು ಉಂಟುಮಾಡದೆ ಸೋಂಕು ತೀವ್ರವಾಗಿರುವುದಿಲ್ಲ. HSV ಟೈಪ್ 2 ಪರಿಣಾಮ ಬೀರಿದಾಗ, ಮಕ್ಕಳಲ್ಲಿ ತೀವ್ರವಾದ ನರವೈಜ್ಞಾನಿಕ ತೊಡಕುಗಳು ಬೆಳೆಯುತ್ತವೆ. ಅತ್ಯಂತ ವಿಶಿಷ್ಟವಾದ ಅಭಿವ್ಯಕ್ತಿ ಎನ್ಸೆಫಾಲಿಟಿಸ್ ಆಗಿದೆ, ಇದು ಅತ್ಯಂತ ತೀವ್ರವಾಗಿರುತ್ತದೆ ಮತ್ತು ನವಜಾತ ಶಿಶುವಿನ ಸಾವಿಗೆ ಕಾರಣವಾಗಬಹುದು ಅಥವಾ ಬದುಕುಳಿದವರಲ್ಲಿ ತೀವ್ರವಾದ ನರವೈಜ್ಞಾನಿಕ ತೊಡಕುಗಳ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾಗಬಹುದು.
4. ಹೆಪಟೈಟಿಸ್ - ಸಾಮಾನ್ಯವಾಗಿ ಹೆಪಟೈಟಿಸ್ ಎ, , ಡಿ, ಜಿ ಮತ್ತು ಎಫ್ ವೈರಸ್ಗಳಿಂದ ಉಂಟಾಗುವ ಯಕೃತ್ತಿನ ಅಂಗಾಂಶ, ಹಾಗೆಯೇ ಇತರ ಅಂಗಗಳು ಮತ್ತು ವ್ಯವಸ್ಥೆಗಳಿಗೆ ಹಾನಿಯಾಗುತ್ತದೆ, ಇವುಗಳಲ್ಲಿ ಅತ್ಯಂತ ಅಪಾಯಕಾರಿ ಮತ್ತು ಸಾಮಾನ್ಯವಾದವುಗಳು ಬಿ, ಸಿ ಮತ್ತು ಡಿ , ಇದರಲ್ಲಿ ಹೆಪಟೈಟಿಸ್ ಡಿ ವೈರಸ್, ನಿಯಮದಂತೆ, ಇದು ಹಿಂದಿನ ಎರಡು ಕೋರ್ಸ್ಗಳ ಜೊತೆಯಲ್ಲಿ ಮತ್ತು ಸಂಕೀರ್ಣಗೊಳಿಸುತ್ತದೆ. ಹೆಪಟೈಟಿಸ್ ಬಿ ವೈರಸ್ನ ಸಂದರ್ಭದಲ್ಲಿ, ಅನೇಕ ನವಜಾತ ಶಿಶುಗಳು ಮತ್ತು ಮಕ್ಕಳು ಲಕ್ಷಣರಹಿತ ವಾಹಕಗಳಾಗಿರಬಹುದು. ದೀರ್ಘಕಾಲದ ವೈರಲ್ ಹೆಪಟೈಟಿಸ್ ಬಿ ಹೊಂದಿರುವ ಮಕ್ಕಳು ದೀರ್ಘಕಾಲದ ಹೆಪಟೈಟಿಸ್, ಪಿತ್ತಜನಕಾಂಗದ ಸಿರೋಸಿಸ್ ಮತ್ತು ಪ್ರಾಥಮಿಕ ಹೆಪಟೊಸೆಲ್ಯುಲರ್ ಕಾರ್ಸಿನೋಮದ ಉಲ್ಬಣಗೊಳ್ಳುವ ಅಪಾಯವನ್ನು ಹೊಂದಿರುತ್ತಾರೆ. ಮಕ್ಕಳಲ್ಲಿ ವೈರಲ್ ಹೆಪಟೈಟಿಸ್ ಸಿ ಕೋರ್ಸ್ ಅನ್ನು ಸರಿಯಾಗಿ ಅಧ್ಯಯನ ಮಾಡಲಾಗಿದೆ. ಯಕೃತ್ತು ಗಾತ್ರದಲ್ಲಿ ಹೆಚ್ಚಾಗಬಹುದು, ಯಕೃತ್ತಿನ ವೈಫಲ್ಯದ ಲಕ್ಷಣಗಳನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸಬಹುದು ಮತ್ತು ಅಪರೂಪದ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಬಹು ಅಂಗಗಳ ವೈಫಲ್ಯ ಮತ್ತು ಹೆಪಟೊಸೆಲ್ಯುಲರ್ ಕ್ಯಾನ್ಸರ್ನ ಲಕ್ಷಣಗಳು ಕಂಡುಬರುತ್ತವೆ.
5. ಎಚ್ಐವಿ ಸೋಂಕು ತುಂಬಾ ವಿಶಾಲವಾದ ವಿಷಯವಾಗಿದೆ, ಅದಕ್ಕೆ ಪ್ರತ್ಯೇಕ ಲೇಖನದ ಅಗತ್ಯವಿರುತ್ತದೆ. ಚಿಕ್ಕ ವಯಸ್ಸಿನಲ್ಲೇ ಎಚ್ಐವಿ-ಸೋಂಕಿತ ಮಕ್ಕಳು ಅನಿರ್ದಿಷ್ಟ ರೋಗಲಕ್ಷಣಗಳನ್ನು ಅನುಭವಿಸುತ್ತಾರೆ ಎಂದು ಮಾತ್ರ ಗಮನಿಸಬಹುದು. ಅವರಲ್ಲಿ ಸುಮಾರು ಕಾಲು ಭಾಗದಷ್ಟು ಜನರು ಏಡ್ಸ್ ಅನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುತ್ತಾರೆ. ಮಕ್ಕಳಲ್ಲಿ ಎಚ್ಐವಿ ಕೋರ್ಸ್ ವಯಸ್ಕರಿಗಿಂತ ಹೆಚ್ಚು ವೇಗವಾಗಿ ಪ್ರಗತಿ ಹೊಂದುತ್ತದೆ. ಗರ್ಭಧಾರಣೆ ಮತ್ತು ಹೆರಿಗೆಯ ಸರಿಯಾದ ನಿರ್ವಹಣೆಯೊಂದಿಗೆ, ಸೋಂಕಿತ ತಾಯಂದಿರಿಂದ ಮಕ್ಕಳು ಎಚ್ಐವಿ ಸೋಂಕಿಗೆ ಒಳಗಾಗುವ ಸಾಧ್ಯತೆಯನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ತೊಡೆದುಹಾಕಲು ಅಥವಾ ಕಡಿಮೆ ಮಾಡಲು ಸಾಧ್ಯವಿದೆ ಎಂದು ಹೇಳಬೇಕು.
6. ಚಿಕನ್ಪಾಕ್ಸ್ - ನಿಯಮದಂತೆ, ಜನರು ಬಾಲ್ಯದಲ್ಲಿ ಅನಾರೋಗ್ಯಕ್ಕೆ ಒಳಗಾಗುತ್ತಾರೆ, ಸೋಂಕಿನ ಪ್ರತಿರಕ್ಷೆಯನ್ನು ಪಡೆದುಕೊಳ್ಳುತ್ತಾರೆ. ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ರೋಗದ ತೀವ್ರ ಪ್ರಕರಣಗಳು ಮೊದಲ ಬಾರಿಗೆ ಈ ಸೋಂಕನ್ನು ಅನುಭವಿಸುವ ಮಹಿಳೆಯರಲ್ಲಿ ಕಂಡುಬರುತ್ತವೆ. ಸಾವಿನ ಸಂಭವವು ಗಮನಾರ್ಹವಾಗಿದೆ. ಇದು ಭ್ರೂಣದ ವಿರೂಪಗಳು ಮತ್ತು ಗರ್ಭಾಶಯದ ಭ್ರೂಣದ ಸಾವಿಗೆ ಕಾರಣವಾಗಬಹುದು, ಏಕೆಂದರೆ ವೈರಸ್ ಜರಾಯು ತಡೆಗೋಡೆಗೆ ಭೇದಿಸಬಲ್ಲದು.
7. ARVI (ತೀವ್ರವಾದ ಉಸಿರಾಟದ ವೈರಲ್ ಸೋಂಕುಗಳು) ವೈರಲ್ ರೋಗಕಾರಕಗಳ ಒಂದು ದೊಡ್ಡ ಗುಂಪು, ಇದು ಒಂದು ಡಿಗ್ರಿ ಅಥವಾ ಇನ್ನೊಂದಕ್ಕೆ, ಗರ್ಭಾವಸ್ಥೆಯ ಕೋರ್ಸ್ ಅನ್ನು ಸಂಕೀರ್ಣಗೊಳಿಸುತ್ತದೆ, ಅನಗತ್ಯ ತೊಡಕುಗಳನ್ನು ನೀಡುತ್ತದೆ ಮತ್ತು ಭ್ರೂಣ ಮತ್ತು ಅದರ ಆರೋಗ್ಯದ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ. ಅತ್ಯಂತ ಅಪಾಯಕಾರಿ ಇನ್ಫ್ಲುಯೆನ್ಸ. ಗರ್ಭಾವಸ್ಥೆಯ ಮೊದಲ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ ಸೋಂಕಿಗೆ ಒಳಗಾಗಿದ್ದರೆ, ಒಟ್ಟು ವಿರೂಪಗಳು ರೂಪುಗೊಳ್ಳಬಹುದು. 12 ವಾರಗಳವರೆಗೆ, ಇನ್ಫ್ಲುಯೆನ್ಸ ವೈರಸ್ನ ಸೋಂಕು "ಎಲ್ಲಾ ಅಥವಾ ಏನೂ" ತತ್ವದ ಪ್ರಕಾರ ವಿರೂಪಗಳನ್ನು ಉಂಟುಮಾಡಬಹುದು - ಜೀವನಕ್ಕೆ ಹೊಂದಿಕೆಯಾಗದ ದೋಷಗಳ ಗುಂಪು ರೂಪುಗೊಳ್ಳುತ್ತದೆ, ಅಥವಾ ಏನೂ ಆಗುವುದಿಲ್ಲ ಮತ್ತು ಗರ್ಭಧಾರಣೆಯು ಸಾಮಾನ್ಯವಾಗಿ ಮುಂದುವರಿಯುತ್ತದೆ. 12 ವಾರಗಳ ನಂತರ, ಯಾವುದೇ ಗಂಭೀರ ತೊಡಕುಗಳು ಉಂಟಾಗುವುದಿಲ್ಲ, ಆದರೆ ಫೆಟೊಪ್ಲಾಸೆಂಟಲ್ ಕೊರತೆ, ಭ್ರೂಣದ ಹೈಪೋಕ್ಸಿಯಾ ಮತ್ತು ಅಕಾಲಿಕ ಜನನದ ಅಪಾಯವನ್ನು ಹೆಚ್ಚಿಸುವ ಸಾಧ್ಯತೆಯಿದೆ. ಮೇಲಿನ ಹೊರತಾಗಿಯೂ, ನಾವು ಒಂದು ವಿಷಯವನ್ನು ನೆನಪಿನಲ್ಲಿಟ್ಟುಕೊಳ್ಳಬೇಕು - ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಬಹುಪಾಲು ಮಹಿಳೆಯರು ARVI ಯಿಂದ ಬಳಲುತ್ತಿದ್ದಾರೆ ಮತ್ತು ಇದು ಭ್ರೂಣದ ಮತ್ತಷ್ಟು ಬೆಳವಣಿಗೆಯ ಮೇಲೆ ಮತ್ತು ತಾಯಿಯ ಆರೋಗ್ಯದ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುವುದಿಲ್ಲ.
ಪ್ರಸೂತಿ-ಸ್ತ್ರೀರೋಗತಜ್ಞ ಕುಪಟಾಡ್ಜೆ ಡಿ.ಡಿ.
ಮಂಪ್ಸ್ ಅನ್ನು ಬಾಲ್ಯದ ಕಾಯಿಲೆ ಎಂದು ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ ಮತ್ತು ವಯಸ್ಕರು ಇದನ್ನು ಅಪರೂಪವಾಗಿ ಪಡೆಯುತ್ತಾರೆ. ಆದ್ದರಿಂದ, ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮಂಪ್ಸ್ ಅನ್ನು ಸಂಕುಚಿತಗೊಳಿಸುವ ಸಾಧ್ಯತೆ ಹೆಚ್ಚು ಇರುವುದಿಲ್ಲ. ಗರ್ಭಿಣಿಯರಿಗೆ ಎಲ್ಲರಂತೆ ಮಂಪ್ಸ್ ಬರುತ್ತದೆ. ಮೊದಲ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ ವೈರಸ್ ಸೋಂಕಿನ ದೊಡ್ಡ ಅಪಾಯವೆಂದರೆ ಆರಂಭಿಕ ಹಂತಗಳಲ್ಲಿ ಮಂಪ್ಸ್ನ ಸೋಂಕಿನ ತೊಡಕುಗಳು ಗರ್ಭಪಾತಕ್ಕೆ ಕಾರಣವಾಗಬಹುದು. ಆದ್ದರಿಂದ, ರೋಗದ ಅನುಮಾನಾಸ್ಪದ ಲಕ್ಷಣಗಳು ಕಾಣಿಸಿಕೊಂಡರೆ, ನೀವು ತಕ್ಷಣ ವೈದ್ಯರನ್ನು ಸಂಪರ್ಕಿಸಬೇಕು. ಚಿಕಿತ್ಸೆಯನ್ನು ರೋಗಲಕ್ಷಣವಾಗಿ, ವೈದ್ಯರ ಮೇಲ್ವಿಚಾರಣೆಯಲ್ಲಿ ಕಟ್ಟುನಿಟ್ಟಾಗಿ ನಡೆಸಲಾಗುತ್ತದೆ.
ಗರ್ಭಿಣಿ ಮಹಿಳೆಯಲ್ಲಿ ಮಂಪ್ಸ್
ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ ಮಂಪ್ಸ್ ಸಾಮಾನ್ಯ ಮಹಿಳೆಯಂತೆಯೇ ಸಂಭವಿಸುತ್ತದೆ. ಮಂಪ್ಸ್ ಸಂಕುಚಿತಗೊಳ್ಳುವ ಸಾಧ್ಯತೆಗಳು ತುಂಬಾ ಚಿಕ್ಕದಾಗಿದೆ, ಆದರೆ ಅವು ದಡಾರವನ್ನು ಪಡೆಯುವುದಕ್ಕಿಂತ ಹೆಚ್ಚು. ಮೊದಲ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ, ವೈರಸ್ ಗರ್ಭಪಾತಕ್ಕೆ ಕಾರಣವಾಗಬಹುದು. ಮಂಪ್ಗಳಿಗೆ ಕೃತಕ ಮುಕ್ತಾಯದ ಅಗತ್ಯವಿಲ್ಲದಿದ್ದರೂ, ಇನ್ನೂ ಅಪಾಯಗಳಿವೆ. ವೈದ್ಯರ ಮೇಲ್ವಿಚಾರಣೆಯಲ್ಲಿ ಕಟ್ಟುನಿಟ್ಟಾಗಿ ಚಿಕಿತ್ಸೆಯನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ. ಮೂರನೇ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ ವೈರಸ್ನ ಸೋಂಕು ಭ್ರೂಣದ ಬೆಳವಣಿಗೆಗೆ ಅಪಾಯವನ್ನುಂಟು ಮಾಡುವುದಿಲ್ಲ. ವಿಪರೀತ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಲೈವ್ ಲಸಿಕೆಯೊಂದಿಗೆ ಗರ್ಭಿಣಿ ಮಹಿಳೆಗೆ ವ್ಯಾಕ್ಸಿನೇಷನ್ ಅನ್ನು ಅನುಮತಿಸಲಾಗಿದೆ. ಆದರೆ ಇನ್ನೂ ವೈದ್ಯರು ಇದನ್ನು ಶಿಫಾರಸು ಮಾಡುವುದಿಲ್ಲ.
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮಂಪ್ಸ್ ಅಪಾಯಕಾರಿಯೇ?
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮಂಪ್ಸ್ ತುಂಬಾ ಕೆಟ್ಟದ್ದಲ್ಲ. ಅನೇಕ ಮಹಿಳೆಯರು ಈ ವೈರಸ್ಗೆ ಹೆದರುತ್ತಾರೆ. ಆರಂಭಿಕ ಹಂತಗಳಲ್ಲಿ ಸೋಂಕು ಕೆಲವೊಮ್ಮೆ ಅನೈಚ್ಛಿಕ ಗರ್ಭಪಾತಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ. ತಪ್ಪಾದ ಔಷಧಿಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದರಿಂದ ಹುಟ್ಟಲಿರುವ ಮಗುವಿಗೆ ಹೆಚ್ಚು ಹಾನಿಯಾಗಬಹುದು. ರೋಗವು ಶಾಂತವಾಗಿ ಮುಂದುವರಿದರೆ, ಜಾನಪದ ಪರಿಹಾರಗಳೊಂದಿಗೆ ಚಿಕಿತ್ಸೆ ನೀಡುವುದು ಉತ್ತಮ. ಚಿಕಿತ್ಸೆಯ ಸಮಯದಲ್ಲಿ ನಿಮ್ಮ ವೈದ್ಯರನ್ನು ಪರೀಕ್ಷಿಸಲು ಮರೆಯದಿರಿ. ಕೊನೆಯ ಹಂತಗಳಲ್ಲಿ ಮಂಪ್ಸ್ ಭ್ರೂಣದ ಬೆಳವಣಿಗೆಗೆ ಹಾನಿ ಮಾಡುವುದಿಲ್ಲ. ನಿಮ್ಮ ರೋಗಲಕ್ಷಣಗಳನ್ನು ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡಿ ಮತ್ತು ತಕ್ಷಣ ನಿಮ್ಮ ವೈದ್ಯರನ್ನು ಸಂಪರ್ಕಿಸಿ.
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮಂಪ್ಸ್ ಬಂದರೆ ಏನಾಗುತ್ತದೆ?
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮಂಪ್ಸ್ ಬರುವುದು ಗರ್ಭಾವಸ್ಥೆಯ ಹಾದಿಯನ್ನು ಸಂಕೀರ್ಣಗೊಳಿಸುತ್ತದೆ. ತೀವ್ರ ಅವಧಿಯಲ್ಲಿ ಮಾದಕತೆ ಮತ್ತು ಜ್ವರವು ದೇಹವನ್ನು ದುರ್ಬಲಗೊಳಿಸಬಹುದು, ಇದು ಈಗಾಗಲೇ ಮಿತಿಯಲ್ಲಿ ಕೆಲಸ ಮಾಡುತ್ತದೆ. ರೋಗ ಪತ್ತೆಯಾದಾಗ, ಭ್ರೂಣ ಮತ್ತು ಜರಾಯುವಿನ ಪರೀಕ್ಷೆಯನ್ನು ನಡೆಸಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಮತ್ತು ವೈರಸ್ ಅವನಿಗೆ ಹಾನಿಯಾಗದಂತೆ ನೋಡಿಕೊಳ್ಳಿ. ಆರಂಭಿಕ ಹಂತಗಳಲ್ಲಿ, ಮಂಪ್ಸ್ ಗರ್ಭಪಾತಕ್ಕೆ ಕಾರಣವಾಗಬಹುದು. ನಂತರದ ಹಂತಗಳಲ್ಲಿ, ವೈರಸ್ ಭ್ರೂಣದ ಬೆಳವಣಿಗೆಯ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುವುದಿಲ್ಲ.
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮಂಪ್ಸ್
ಗರ್ಭಿಣಿಯರು ಮಕ್ಕಳಿಗಿಂತ ಹೆಚ್ಚು ತೀವ್ರವಾಗಿ ವೈರಸ್ನಿಂದ ಬಳಲುತ್ತಿದ್ದಾರೆ. ಅಮಲು ಮತ್ತು ಜ್ವರವು ಈಗಾಗಲೇ ದುರ್ಬಲಗೊಂಡ ದೇಹವನ್ನು ದುರ್ಬಲಗೊಳಿಸುತ್ತದೆ. ಒಂದು ರೋಗ ಪತ್ತೆಯಾದರೆ, ಭ್ರೂಣ ಮತ್ತು ಜರಾಯುವಿನ ಪರೀಕ್ಷೆಯನ್ನು ನಡೆಸುವುದು ಅವಶ್ಯಕ. ವೈರಸ್ ಅವನನ್ನು ಬೆದರಿಸುವುದಿಲ್ಲ ಎಂದು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳಿ. ಮೂರನೇ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ ಮಂಪ್ಸ್ ಭ್ರೂಣದ ಬೆಳವಣಿಗೆಯಲ್ಲಿ ಅಡಚಣೆಗಳನ್ನು ಉಂಟುಮಾಡುವುದಿಲ್ಲ. ರೋಗಲಕ್ಷಣಗಳನ್ನು ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡಿ ಮತ್ತು ಚಿಕಿತ್ಸೆಗಾಗಿ ಸಮಯಕ್ಕೆ ವೈದ್ಯರನ್ನು ಸಂಪರ್ಕಿಸಿ. ಔಷಧಿಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವಾಗ ನಿಮ್ಮ ಹುಟ್ಟಲಿರುವ ಮಗುವಿಗೆ ಹಾನಿಯಾಗುವ ಹೆಚ್ಚಿನ ಅವಕಾಶವಿದೆ. ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ ಮಂಪ್ಸ್ ಚಿಕಿತ್ಸೆಗಾಗಿ, ಜಾನಪದ ಪರಿಹಾರಗಳು ಹೆಚ್ಚು ಸೂಕ್ತವಾಗಿವೆ. ಆದರೆ ನೀವು ಯಾವುದೇ ಚಿಕಿತ್ಸೆ ನೀಡಲಿ, ವೈದ್ಯರ ಮೇಲ್ವಿಚಾರಣೆಯಲ್ಲಿ ಅದನ್ನು ಮಾಡಲು ಮರೆಯದಿರಿ.
ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಿಗೆ ಮರುಕಳಿಸುವ ಮಂಪ್ಸ್ ಅಪಾಯಕಾರಿಯೇ?
ಗರ್ಭಾವಸ್ಥೆಯ ಮೊದಲು ಮಹಿಳೆಯು ಬಾಲ್ಯದಲ್ಲಿ ಮಂಪ್ಸ್ (ಮಂಪ್ಸ್) ಹೊಂದಿದ್ದರೆ, ಆಕೆಯ ದೇಹದಲ್ಲಿ ಪ್ರತಿಕಾಯಗಳು ಇರುತ್ತವೆ ಮತ್ತು ಅವಳು ಮತ್ತೆ ಸೋಂಕಿಗೆ ಒಳಗಾಗುವುದಿಲ್ಲ. ಮಹಿಳೆ ಅನಾರೋಗ್ಯಕ್ಕೆ ಒಳಗಾಗದಿದ್ದರೆ, ಆಕೆಗೆ ಲಸಿಕೆ ಹಾಕಬೇಕು. ಮೊದಲ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ ಅನಾರೋಗ್ಯವು ಕೆಲವೊಮ್ಮೆ ಅನೈಚ್ಛಿಕ ಗರ್ಭಪಾತಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ. ಆದರೆ ಸಮಯಕ್ಕೆ ರೋಗನಿರ್ಣಯವನ್ನು ಮಾಡಿದರೆ ಮತ್ತು ಚಿಕಿತ್ಸೆಯನ್ನು ತಪ್ಪಿಸಬಹುದು.
ಆರಂಭಿಕ ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ನೀವು ಮಂಪ್ಸ್ ಅನ್ನು ಗುಣಪಡಿಸಬಹುದೇ?
ಸರಿಯಾದ ಚಿಕಿತ್ಸೆಯೊಂದಿಗೆ, ಮಂಪ್ಸ್ ಸಾಮಾನ್ಯವಾಗಿ ಪರಿಣಾಮಗಳಿಲ್ಲದೆ ಹೋಗುತ್ತದೆ. ಕೆಲವೊಮ್ಮೆ ಆರಂಭಿಕ ಹಂತಗಳಲ್ಲಿ ಸೋಂಕು ಗರ್ಭಪಾತಕ್ಕೆ ಕಾರಣವಾಗಬಹುದು. ಆದರೆ ಸಮಯಕ್ಕೆ ಸರಿಯಾಗಿ ಚಿಕಿತ್ಸೆಯನ್ನು ಪ್ರಾರಂಭಿಸುವ ಮೂಲಕ ನೀವು ಗರ್ಭಪಾತದ ಅಪಾಯವನ್ನು ಕಡಿಮೆ ಮಾಡಬಹುದು. ಮೂರನೇ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ ಮಂಪ್ಸ್ ಭ್ರೂಣಕ್ಕೆ ಅಪಾಯಕಾರಿ ಅಲ್ಲ. ಮಂಪ್ಗಳಿಗೆ ಗರ್ಭಪಾತದ ಅಗತ್ಯವಿಲ್ಲದಿದ್ದರೂ, ಇನ್ನೂ ಅಪಾಯಗಳಿವೆ. ವೈದ್ಯರ ಮೇಲ್ವಿಚಾರಣೆಯಲ್ಲಿ ಕಟ್ಟುನಿಟ್ಟಾಗಿ ಚಿಕಿತ್ಸೆಯನ್ನು ಕೈಗೊಳ್ಳಬೇಕು. ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮಂಪ್ಸ್ ನಂತರ ತೊಡಕುಗಳ ಅಪಾಯವಿದೆ, ಇದು ಸಸ್ತನಿ ಗ್ರಂಥಿಗಳು ಮತ್ತು ಅಂಡಾಶಯಗಳ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ. ಇದು ಗರ್ಭಾವಸ್ಥೆಯ ಹಾದಿಯನ್ನು ಸಂಕೀರ್ಣಗೊಳಿಸುತ್ತದೆ.
ಗರ್ಭಾವಸ್ಥೆ ಮತ್ತು ಅದರ ಸಮಯದಲ್ಲಿ ಮಂಪ್ಸ್
ಮೊದಲ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ ಅನಾರೋಗ್ಯವನ್ನು ಹೊಂದಿರುವುದು ಕೆಲವು ಸಂದರ್ಭಗಳಲ್ಲಿ ಗರ್ಭಪಾತಕ್ಕೆ ಕಾರಣವಾಗಬಹುದು. ಆದರೆ ಸಮಯೋಚಿತ ಚಿಕಿತ್ಸೆಯಿಂದ ಇದನ್ನು ತಪ್ಪಿಸಬಹುದು. ಮೂರನೇ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ ಮಂಪ್ಸ್ ಭ್ರೂಣದ ಬೆಳವಣಿಗೆಯಲ್ಲಿ ಅಡಚಣೆಗಳನ್ನು ಉಂಟುಮಾಡುವುದಿಲ್ಲ. ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮಂಪ್ಸ್ನ ತೊಡಕುಗಳು ಸಸ್ತನಿ ಗ್ರಂಥಿಗಳು, ಅಂಡಾಶಯಗಳು ಮತ್ತು ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರಬಹುದು. ಇದು ಗರ್ಭಧಾರಣೆಯನ್ನು ಸಂಕೀರ್ಣಗೊಳಿಸುತ್ತದೆ. ಮೂರನೇ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ ಮಂಪ್ಸ್ ಭ್ರೂಣದ ಬೆಳವಣಿಗೆಯಲ್ಲಿ ರೂಪಾಂತರಗಳನ್ನು ಉಂಟುಮಾಡುವುದಿಲ್ಲ. ವಯಸ್ಕ ಮಹಿಳೆಯರು ವಿರಳವಾಗಿ ಮಂಪ್ಸ್ ಪಡೆಯುತ್ತಾರೆ. ಆದ್ದರಿಂದ, ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮಂಪ್ಸ್ ಅನ್ನು ಹಿಡಿಯುವ ಹೆಚ್ಚಿನ ಅವಕಾಶವಿಲ್ಲ.
ನೀವು ಗರ್ಭಿಣಿಯಾಗಿದ್ದರೆ ಮತ್ತು ಮಂಪ್ಸ್ ಅನ್ನು ಸಂಕುಚಿತಗೊಳಿಸಿದರೆ ಏನಾಗಬಹುದು?
ಗರ್ಭಿಣಿಯರಲ್ಲದವರಂತೆ ಗರ್ಭಿಣಿಯರು ಮಂಪ್ಸ್ ಅನ್ನು ಸಾಗಿಸಬಹುದು. ಮೊದಲ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ ವೈರಸ್ ಸೋಂಕು ಗರ್ಭಪಾತಕ್ಕೆ ಕಾರಣವಾಗಬಹುದು. ಆದ್ದರಿಂದ, ಹೇಗಾದರೂ ಗರ್ಭಿಣಿಯಾಗಲು ಮತ್ತು ಮಂಪ್ಸ್ ಸೋಂಕಿಗೆ ಒಳಗಾಗಲು ಯಶಸ್ವಿಯಾದವರು ರೋಗದ ಮೊದಲ ಚಿಹ್ನೆಗಳಲ್ಲಿ ತಕ್ಷಣ ವೈದ್ಯರನ್ನು ಸಂಪರ್ಕಿಸಬೇಕು. ಮೂರನೇ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ ಗರ್ಭಿಣಿ ಮಹಿಳೆಯಲ್ಲಿ ರೋಗವು ಭ್ರೂಣದ ಮೇಲೆ ದೊಡ್ಡ ಪರಿಣಾಮ ಬೀರುವುದಿಲ್ಲ. ಭ್ರೂಣದ ಬೆಳವಣಿಗೆಯಲ್ಲಿ ಗರ್ಭಪಾತ ಅಥವಾ ಯಾವುದೇ ರೋಗಶಾಸ್ತ್ರದ ಬೆದರಿಕೆ ಇಲ್ಲ. ಗರ್ಭಿಣಿ ಮಂಪ್ಸ್ ಸೋಂಕಿಗೆ ಒಳಗಾಗಿದ್ದರೆ, ಗರ್ಭಧಾರಣೆಯನ್ನು ಕೃತಕವಾಗಿ ಕೊನೆಗೊಳಿಸುವುದು ಅನಿವಾರ್ಯವಲ್ಲ. ಚಿಕಿತ್ಸೆಯನ್ನು ರೋಗಲಕ್ಷಣವಾಗಿ, ವೈದ್ಯರ ಮೇಲ್ವಿಚಾರಣೆಯಲ್ಲಿ ಕಟ್ಟುನಿಟ್ಟಾಗಿ ನಡೆಸಲಾಗುತ್ತದೆ.
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ Mumps (mumps) Mumps ಒಂದು ವೈರಲ್ ಬಾಲ್ಯದ ಸೋಂಕು, ಆದರೆ ವಯಸ್ಕರು ಕೆಲವೊಮ್ಮೆ ಇದನ್ನು ಪಡೆಯುತ್ತಾರೆ. ಆದ್ದರಿಂದ, ಸಂಕೋಚನದ ಅಪಾಯಕ್ಕೆ ಹೋಲಿಸಿದರೆ ಇದು ಗಮನಾರ್ಹವಾಗಿ ಕಡಿಮೆಯಾದರೂ, ಮಂಪ್ಸ್ ಮತ್ತು ಇನ್ ಅನ್ನು ಸಂಕುಚಿತಗೊಳಿಸುವ ಅಪಾಯವಿದೆ.
ನೀವು ಮಂಪ್ಸ್ನಿಂದ ಹೇಗೆ ಸೋಂಕಿಗೆ ಒಳಗಾಗಬಹುದು?
ಮಂಪ್ಸ್ಗೆ ಪ್ರತಿರೋಧವಿಲ್ಲದ ಜನರಿಗೆ, ರೋಗಕಾರಕವನ್ನು ಎದುರಿಸುವುದು ಬಹುತೇಕ ನಿಶ್ಚಯವಾಗಿ ಮಂಪ್ಸ್ಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಸೋಂಕು ವಾಯುಗಾಮಿ ಹನಿಗಳಿಂದ ಅಥವಾ ರೋಗಿಯ ಲಾಲಾರಸದಿಂದ ಕಲುಷಿತಗೊಂಡ ಆಟಿಕೆಗಳು ಮತ್ತು ಭಕ್ಷ್ಯಗಳ ಮೂಲಕ ಸಂಭವಿಸುತ್ತದೆ (ಉದಾಹರಣೆಗೆ, ಶಿಶುವಿಹಾರದಲ್ಲಿ ಅಥವಾ ಕುಟುಂಬದಲ್ಲಿ ಮನೆಯಲ್ಲಿ). ರೋಗದ ಸ್ಪಷ್ಟ ಚಿಹ್ನೆಗಳಿಗೆ ಒಂದು ವಾರದ ಮೊದಲು ವೈರಸ್ ಬಿಡುಗಡೆಯಾಗುತ್ತದೆ, ಮತ್ತು ವ್ಯಕ್ತಿಯು 17 ದಿನಗಳವರೆಗೆ ಸಾಂಕ್ರಾಮಿಕವಾಗಿ ಉಳಿಯುತ್ತಾನೆ (ಮೊದಲ ರೋಗಲಕ್ಷಣಗಳ ಆಕ್ರಮಣದಿಂದ ಅನಾರೋಗ್ಯದ 9 ನೇ ದಿನದವರೆಗೆ). ಆದ್ದರಿಂದ, ಭವಿಷ್ಯದ ತಾಯಿಯು ತನ್ನ ಮನೆಯಲ್ಲಿ ಅಥವಾ ಕೆಲಸದಲ್ಲಿ ಸೋಂಕಿನ ಮೂಲವನ್ನು ಹೊಂದಿದ್ದರೆ, ಅವಳು ಬಾಲ್ಯದಲ್ಲಿ ಮಂಪ್ಸ್ ಹೊಂದಿದ್ದಳು ಎಂಬುದನ್ನು ನೆನಪಿನಲ್ಲಿಟ್ಟುಕೊಳ್ಳುವುದು ಯೋಗ್ಯವಾಗಿದೆ. ಮತ್ತು ಅದೇ ಸಮಯದಲ್ಲಿ, ಎಲ್ಲಾ ವಯಸ್ಸಿನ-ನಿರ್ದಿಷ್ಟ ಮಂಪ್ಸ್ ವ್ಯಾಕ್ಸಿನೇಷನ್ಗಳಿಗಾಗಿ ನಿಮ್ಮ ವೈದ್ಯಕೀಯ ದಾಖಲೆಯನ್ನು ಪರಿಶೀಲಿಸಿ. ಈ ಡೇಟಾವು ಹೆಚ್ಚುವರಿ ಪರೀಕ್ಷೆ ಮತ್ತು ಇಮ್ಯುನೊಗ್ಲಾಬ್ಯುಲಿನ್ ಆಡಳಿತದ ಅಗತ್ಯತೆಯ ನಿರ್ಧಾರವನ್ನು ಪ್ರಭಾವಿಸುತ್ತದೆ.
ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ ಮಂಪ್ಸ್ ಹೇಗೆ ಸಂಭವಿಸುತ್ತದೆ?
ಸೋಂಕಿನಿಂದ ಮೊದಲ ರೋಗಲಕ್ಷಣಗಳು ಕಾಣಿಸಿಕೊಳ್ಳಲು 11 ರಿಂದ 23 ದಿನಗಳು ತೆಗೆದುಕೊಳ್ಳಬಹುದು, ಆದರೆ ಹೆಚ್ಚಾಗಿ ಕಾವು ಅವಧಿಯು 15-20 ದಿನಗಳವರೆಗೆ ಇರುತ್ತದೆ. ಮಂಪ್ಸ್ನ ವಿಶಿಷ್ಟ ರೂಪವು ತೀವ್ರವಾಗಿ ಪ್ರಾರಂಭವಾಗುತ್ತದೆ - (40 ° ವರೆಗೆ), ಶೀತಗಳು ಮತ್ತು ಸ್ನಾಯು ನೋವು, ತೀವ್ರವಾಗಿರುತ್ತದೆ. ಕಿವಿ ಪ್ರದೇಶದಲ್ಲಿ (ಏಕಪಕ್ಷೀಯ ಅಥವಾ ಎರಡೂ ಕಿವಿಗಳ ಬಳಿ) ನೋವು ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ, ಚೂಯಿಂಗ್ ಚಲನೆಗಳೊಂದಿಗೆ ತೀವ್ರಗೊಳ್ಳುತ್ತದೆ ಮತ್ತು ಬಾಯಿ ತೆರೆಯುವುದು, ನೋವಿನ ಜೊಲ್ಲು ಸುರಿಸುವುದು, ಕಿವಿ ದಟ್ಟಣೆ ಮತ್ತು ಶ್ರವಣ ನಷ್ಟ.
ಮೊದಲ ದಿನದಲ್ಲಿ, ಪೀಡಿತ ಲಾಲಾರಸ ಗ್ರಂಥಿಗಳ ಪ್ರದೇಶದಲ್ಲಿ ತೀವ್ರವಾದ ಊತವು ಬೆಳೆಯುತ್ತದೆ (ಸಾಮಾನ್ಯವಾಗಿ ಪರೋಟಿಡ್ ಗ್ರಂಥಿಗಳು, ಆದರೆ ಸಬ್ಮಂಡಿಬುಲರ್ ಮತ್ತು ಸಬ್ಲಿಂಗುವಲ್ ಗ್ರಂಥಿಗಳು ಭಾಗವಹಿಸಬಹುದು). ದ್ವಿಪಕ್ಷೀಯ ಹಾನಿಯೊಂದಿಗೆ ಊತವು ತ್ವರಿತವಾಗಿ ಹೆಚ್ಚಾಗುತ್ತದೆ, ರೋಗಲಕ್ಷಣದ ಅಸಮಕಾಲಿಕ ಬೆಳವಣಿಗೆ ಸಾಧ್ಯ. ಉರಿಯೂತದ ಸ್ಥಳವು ನೋವಿನಿಂದ ಕೂಡಿದೆ. ಲಾಲಾರಸ ಗ್ರಂಥಿಯ ಮೇಲಿನ ಚರ್ಮವು ತುಂಬಾ ವಿಸ್ತರಿಸಲ್ಪಟ್ಟಿದೆ ಮತ್ತು ಹೊಳೆಯುತ್ತದೆ, ಆದರೆ ಚರ್ಮದ ಬಣ್ಣವು ಬದಲಾಗುವುದಿಲ್ಲ. ಊತ ಮತ್ತು ವಿಸ್ತರಿಸಿದ ಲಾಲಾರಸ ಗ್ರಂಥಿಯಿಂದಾಗಿ, ಕಿವಿಯೋಲೆ ಮೇಲಕ್ಕೆ ಮತ್ತು ಮುಂದಕ್ಕೆ ಚಲಿಸುತ್ತದೆ, ಮುಖವು ವಿಶಿಷ್ಟವಾದ ಪಿಯರ್-ಆಕಾರದ ಆಕಾರವನ್ನು ಪಡೆಯುತ್ತದೆ, ಇದಕ್ಕಾಗಿ ರೋಗವು ತನ್ನನ್ನು ಪಡೆದುಕೊಂಡಿತು. ಜನಪ್ರಿಯ ಹೆಸರು "ಹಂದಿ" ಅಥವಾ "zaushnitsa". ಮೊದಲ ಐದು ದಿನಗಳಲ್ಲಿ ಊತವು ಹೆಚ್ಚಾಗುತ್ತದೆ, ಈ ಸಮಯದಲ್ಲಿ ಹೆಚ್ಚಿನ ಮಟ್ಟದಲ್ಲಿ ಉಳಿಯುತ್ತದೆ, ನಂತರ ಸ್ವಲ್ಪ ಕಡಿಮೆಯಾಗುತ್ತದೆ (ಸುಮಾರು 38 ° ಗೆ) ಮತ್ತು ಗರಿಷ್ಠ ಅವಧಿಯ ಅಂತ್ಯದವರೆಗೆ (ಸುಮಾರು 2 ವಾರಗಳು) ಇರುತ್ತದೆ. ನಂತರ ಊತ ಕಡಿಮೆಯಾಗುತ್ತದೆ, ಗ್ರಂಥಿಯಲ್ಲಿನ ನೋವು ಕ್ರಮೇಣ ದೂರ ಹೋಗುತ್ತದೆ, ಮತ್ತು ಚೇತರಿಕೆ ಪ್ರಾರಂಭವಾಗುತ್ತದೆ.
ಮಂಪ್ಸ್ನ ವಿಲಕ್ಷಣ ರೂಪಗಳು
ಕೆಲವು ಸಂದರ್ಭಗಳಲ್ಲಿ, ಮಂಪ್ಸ್ ವಿಲಕ್ಷಣ ರೂಪದಲ್ಲಿ ಸಂಭವಿಸುತ್ತದೆ, ಇದರಲ್ಲಿ ಪರೋಟಿಡ್ ಲಾಲಾರಸ ಗ್ರಂಥಿಯ ಮೇಲೆ ಯಾವುದೇ ಸ್ಪಷ್ಟವಾದ ಊತವಿಲ್ಲ. ರೋಗದ ಮುಖ್ಯ ಚಿಹ್ನೆಗಳುಮಂಪ್ಸ್ನ ಅಳಿಸಿದ ರೂಪಗಳೊಂದಿಗೆ, ಸಾಮಾನ್ಯ ಮಾದಕತೆಯ ಲಕ್ಷಣಗಳು ಉಳಿದಿವೆ (ಹೆಚ್ಚಿನ ತಾಪಮಾನ,) ಮತ್ತು ಉಸಿರಾಟದ ಲಕ್ಷಣಗಳು ಚಿಹ್ನೆಗಳಿಗೆ ಹೋಲುತ್ತವೆ - ನೋಯುತ್ತಿರುವ ಗಂಟಲು, ಒಣ ಕೆಮ್ಮು. ಕೆಲವೊಮ್ಮೆ ರೋಗವು ಸಂಪೂರ್ಣವಾಗಿ ಲಕ್ಷಣರಹಿತವಾಗಿರುತ್ತದೆ. ಆದ್ದರಿಂದ, ಗರ್ಭಿಣಿ ಮಹಿಳೆಯು ಮಂಪ್ಸ್ ವೈರಸ್ಗೆ ತುತ್ತಾಗುವ ಅಪಾಯದಲ್ಲಿದ್ದರೆ (ಅವಳು ಮಂಪ್ಸ್ ಹೊಂದಿರುವ ಯಾರೊಂದಿಗಾದರೂ ಸಂಪರ್ಕ ಹೊಂದಿದ್ದಳು, ಆದರೆ ಯಾವುದೇ ವ್ಯಾಕ್ಸಿನೇಷನ್ಗಳಿಲ್ಲ, ಮತ್ತು ಅವಳು ಈ ಹಿಂದೆ ಈ ರೋಗವನ್ನು ಹೊಂದಿಲ್ಲ), ನಂತರ ಟೈಟರ್ ಅನ್ನು ನಿರ್ಧರಿಸಲು ರಕ್ತದಾನ ಮಾಡುವುದು ಯೋಗ್ಯವಾಗಿದೆ. ನಿರ್ದಿಷ್ಟ ಪ್ರತಿಕಾಯಗಳು ಅಥವಾ ಮಂಪ್ಸ್ ವೈರಸ್ ಅನ್ನು ಸ್ವತಃ ಪತ್ತೆಹಚ್ಚಲು.
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮಂಪ್ಸ್ ಏಕೆ ಅಪಾಯಕಾರಿ?
ವಯಸ್ಕರು ಸಾಮಾನ್ಯವಾಗಿ ಬಾಲ್ಯದ ಸೋಂಕಿನಿಂದ ಹೆಚ್ಚು ತೀವ್ರವಾಗಿ ಬಳಲುತ್ತಿದ್ದಾರೆ ಮತ್ತು ಮಂಪ್ಸ್ ಇದಕ್ಕೆ ಹೊರತಾಗಿಲ್ಲ. ಆದ್ದರಿಂದ, ನಿರೀಕ್ಷಿತ ತಾಯಿಗೆ ಮಂಪ್ಸ್ ಬಂದರೆ ಅವರು ಕಾಯುತ್ತಿರುವ ಮೊದಲ ಅಪಾಯವು ಗಂಭೀರ ಸಾಮಾನ್ಯ ಸ್ಥಿತಿಯಾಗಿದೆ. ಕೆಲವೊಮ್ಮೆ ಲವಣ ಗ್ರಂಥಿಗಳು, ಸಸ್ತನಿ ಗ್ರಂಥಿಗಳು ಮತ್ತು ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯನ್ನು ಹೊರತುಪಡಿಸಿ, ಪ್ರಕ್ರಿಯೆಯಲ್ಲಿ ಇತರ ಗ್ರಂಥಿಗಳ ಒಳಗೊಳ್ಳುವಿಕೆಯೊಂದಿಗೆ ಮಂಪ್ಗಳ ತೀವ್ರ ಸ್ವರೂಪಗಳನ್ನು ದಾಖಲಿಸಲಾಗುತ್ತದೆ. ಈ ಸಂದರ್ಭದಲ್ಲಿ, ಅವರು ಮಾಸ್ಟಿಟಿಸ್, ಓಫೊರಿಟಿಸ್ ಅಥವಾ ಪ್ಯಾಂಕ್ರಿಯಾಟೈಟಿಸ್ನೊಂದಿಗೆ ಮಂಪ್ಸ್ನ ತೊಡಕುಗಳ ಬಗ್ಗೆ ಮಾತನಾಡುತ್ತಾರೆ. ಅತ್ಯಂತ ತೀವ್ರವಾದ ತೊಡಕುಗಳಲ್ಲಿ ಮೆನಿಂಜೈಟಿಸ್ ಮತ್ತು ಎನ್ಸೆಫಾಲಿಟಿಸ್ ಸೇರಿವೆ.
ತೀವ್ರವಾದ ವಿರೂಪಗಳ ಬೆಳವಣಿಗೆಯ ದೃಷ್ಟಿಯಿಂದ ಮಂಪ್ಸ್ ವೈರಸ್ ಭ್ರೂಣಕ್ಕೆ ಅಪಾಯಕಾರಿ ಅಲ್ಲ, ಏಕೆಂದರೆ ಇದು ಜರಾಯುವನ್ನು ಭೇದಿಸುವುದಿಲ್ಲ. ಆದರೆ ಆರಂಭಿಕ ಹಂತಗಳಲ್ಲಿ ಮಂಪ್ಸ್ ಕೆಲವೊಮ್ಮೆ ಸ್ವಾಭಾವಿಕ ಗರ್ಭಪಾತಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ, ಇದು ಗರ್ಭಿಣಿ ಮಹಿಳೆಯ ದೇಹದ ತೀವ್ರ ಮಾದಕತೆಯಿಂದ ವಿವರಿಸಲ್ಪಡುತ್ತದೆ.
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮಂಪ್ಸ್ ಚಿಕಿತ್ಸೆ
ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ ಮಂಪ್ಸ್ ಚಿಕಿತ್ಸೆಯು ಇರಬೇಕು ಕಟ್ಟುನಿಟ್ಟಾಗಿ ವೈದ್ಯಕೀಯ ಮೇಲ್ವಿಚಾರಣೆಯಲ್ಲಿ. ತೀವ್ರ ಮತ್ತು ಸಂಕೀರ್ಣವಾದ ಪ್ರಕರಣಗಳಲ್ಲಿ, ಸೌಮ್ಯವಾದ ಪ್ರಕರಣಗಳಲ್ಲಿ, ಗರ್ಭಿಣಿ ಮಹಿಳೆ ಮನೆಯಲ್ಲಿಯೇ ಉಳಿಯಬಹುದು, ಬೆಡ್ ರೆಸ್ಟ್ ಅನ್ನು ಗಮನಿಸಬಹುದು. ಪರೋಟಿಟಿಸ್ ಚಿಕಿತ್ಸೆಗಾಗಿ ಯಾವುದೇ ನಿರ್ದಿಷ್ಟ ಔಷಧಿಗಳಿಲ್ಲದ ಕಾರಣ, ಮುಖ್ಯ ಚಿಕಿತ್ಸೆಯು ಮಾದಕತೆಯನ್ನು ತೆಗೆದುಹಾಕುವ ಮತ್ತು ಪೀಡಿತ ಅಂಗಗಳಲ್ಲಿ ಉರಿಯೂತವನ್ನು ಕಡಿಮೆ ಮಾಡುವ ಗುರಿಯನ್ನು ಹೊಂದಿದೆ.
ದೇಹದ ನಿರ್ವಿಶೀಕರಣವನ್ನು ಹಲವಾರು ವಿಧಾನಗಳನ್ನು ಬಳಸಿ ನಡೆಸಲಾಗುತ್ತದೆ. ಸಾಕಷ್ಟು ದ್ರವಗಳನ್ನು (ಚಹಾ, ಕಾಂಪೊಟ್ಗಳು, ಇತ್ಯಾದಿ) ಕುಡಿಯುವುದರ ಜೊತೆಗೆ, ಅಗತ್ಯವಿದ್ದಲ್ಲಿ, ದ್ರಾವಣಗಳ (ಗ್ಲೂಕೋಸ್, ರಿಯೊಪೊಲಿಗ್ಲುಸಿನ್, ಹೆಮೊಡೆಜ್) ಇಂಟ್ರಾವೆನಸ್ ಇನ್ಫ್ಯೂಷನ್ಗಳನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಜ್ವರದ ಸಮಯದಲ್ಲಿ, ಆಂಟಿಪೈರೆಟಿಕ್ ಔಷಧಿಗಳನ್ನು ಬಳಸಬೇಕು - ನ್ಯೂರೋಫೆನ್. ಉರಿಯೂತವನ್ನು ಕಡಿಮೆ ಮಾಡಲು, ಸ್ಟೀರಾಯ್ಡ್ ಅಲ್ಲದ ಉರಿಯೂತದ ಔಷಧಗಳನ್ನು (ಆರ್ಟೊಫೆನ್, ಇಂಡೊಮೆಥಾಸಿನ್) ಬಳಸಲಾಗುತ್ತದೆ. ತೀವ್ರತರವಾದ ಪ್ರಕರಣಗಳಲ್ಲಿ, ಹಾರ್ಮೋನುಗಳ ಔಷಧಿಗಳನ್ನು (ಪ್ರೆಡ್ನಿಸೋಲೋನ್, ಡೆಕ್ಸಾಮೆಥಾಸೊನ್) ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಆಂಟಿಹಿಸ್ಟಮೈನ್ಗಳು (ಡಿಫೆನ್ಹೈಡ್ರಾಮೈನ್, ಟವೆಗಿಲ್) ಸಹ ಊತವನ್ನು ನಿಭಾಯಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ. ಪೀಡಿತ ಗ್ರಂಥಿಯ ಪ್ರದೇಶದ ಮೇಲೆ ಕೋಲ್ಡ್ ಕಂಪ್ರೆಸಸ್ ತಾತ್ಕಾಲಿಕ ಪರಿಹಾರವನ್ನು ತರುತ್ತದೆ.
ಗರ್ಭಿಣಿಯಾಗಿದ್ದಾಗ, ನಿರೀಕ್ಷಿತ ತಾಯಂದಿರು ಬಯಸುವ ಕೊನೆಯ ವಿಷಯವೆಂದರೆ ಏನಾದರೂ ಅನಾರೋಗ್ಯಕ್ಕೆ ಒಳಗಾಗುವುದು, ವಿಶೇಷವಾಗಿ ತೀವ್ರವಾದ ಉಸಿರಾಟದ ವೈರಲ್ ಸೋಂಕನ್ನು ಹಿಡಿಯುವುದು. ಚಿಕಿತ್ಸೆ ನೀಡಲು ಮತ್ತು ಚೇತರಿಸಿಕೊಳ್ಳಲು ಇದು ತುಂಬಾ ಸಮಯ ತೆಗೆದುಕೊಳ್ಳುತ್ತದೆ, ಮತ್ತು ಅಂತಹ ಪರಿಸ್ಥಿತಿಗೆ ತೊಡಕುಗಳು ತುಂಬಾ ಅಪಾಯಕಾರಿ. ಅದಕ್ಕಾಗಿಯೇ ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಜ್ವರವನ್ನು ಹೇಗೆ ತಡೆಯುವುದು ಎಂಬುದನ್ನು ನೀವು ತಿಳಿದುಕೊಳ್ಳಬೇಕು. ಈ ಸಂದರ್ಭದಲ್ಲಿ ತಡೆಗಟ್ಟುವ ನಿಯಮಗಳ ಅನುಸರಣೆ ವಿಶೇಷವಾಗಿ ಮುಖ್ಯವಾಗುತ್ತದೆ.
ನಿರೀಕ್ಷಿತ ತಾಯಂದಿರು ತಮ್ಮ ಆರೋಗ್ಯವನ್ನು ನೋಡಿಕೊಳ್ಳಲು ಜವಾಬ್ದಾರಿಯುತ ವಿಧಾನವನ್ನು ತೆಗೆದುಕೊಳ್ಳಬೇಕು
ಇನ್ಫ್ಲುಯೆನ್ಸ ವಾಸ್ತವವಾಗಿ ಮಾಡಬಹುದು:
- ಗರ್ಭಧಾರಣೆಯ ಮೇಲೆ ನಕಾರಾತ್ಮಕ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ;
- ಭ್ರೂಣದ ಸಾಮಾನ್ಯ ಬೆಳವಣಿಗೆಯನ್ನು ಅಡ್ಡಿಪಡಿಸುತ್ತದೆ;
- ಹೆರಿಗೆಯ ಸಮಯದಲ್ಲಿ ತೊಡಕುಗಳನ್ನು ಉಂಟುಮಾಡುತ್ತದೆ;
- ತಾಯಿ ಮತ್ತು ಮಗುವಿನ ಪ್ರಸವಾನಂತರದ ಸ್ಥಿತಿಯನ್ನು ಇನ್ನಷ್ಟು ಹದಗೆಡಿಸುತ್ತದೆ.
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಜ್ವರ ಬರದಂತೆ ತಡೆಯುವುದು ಹೇಗೆ? ಅಂತಹ ಸೋಂಕಿನ ಸಾಧ್ಯತೆಯನ್ನು ಕಡಿಮೆ ಮಾಡಲು ಸಹಾಯ ಮಾಡಲು ವೈದ್ಯರು ತಡೆಗಟ್ಟುವ ಕ್ರಮಗಳನ್ನು ಶಿಫಾರಸು ಮಾಡುತ್ತಾರೆ - ದಿನನಿತ್ಯದ ಮತ್ತು ನಿರ್ದಿಷ್ಟ ಎರಡೂ.
ಇಲ್ಲಿ, ನಿರ್ದಿಷ್ಟವಾಗಿ, ತಡೆಗಟ್ಟುವಿಕೆಯ ಮೂಲ ನಿಯಮಗಳು, ಇದು ಸೋಂಕಿನ ಅಪಾಯವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ:
- ಸಾಂಕ್ರಾಮಿಕ ಸಮಯದಲ್ಲಿ ನೀವು ತುಂಬಾ ಕಿಕ್ಕಿರಿದ ಸ್ಥಳಗಳನ್ನು ತಪ್ಪಿಸಬೇಕು ಮತ್ತು ಸಾಧ್ಯವಾದರೆ ಸಾರ್ವಜನಿಕ ಸಾರಿಗೆಯನ್ನು ಕಡಿಮೆ ಬಾರಿ ಬಳಸಿ.
- ತಾಜಾ ಗಾಳಿ ಮತ್ತು ಆಗಾಗ್ಗೆ ನಡಿಗೆಗಳು ಸಹಾಯಕವಾಗಿವೆ. ಶೀತ ವಾತಾವರಣದಲ್ಲಿ, ನೀವು ಬೆಚ್ಚಗೆ ಧರಿಸುವ ಅಗತ್ಯವಿದೆ ಎಂದು ಹೇಳದೆ ಹೋಗುತ್ತದೆ.
- ಆವರಣವನ್ನು ಗಾಳಿ ಮಾಡಲು ಮರೆಯಬೇಡಿ. ಇದನ್ನು ನಿಯಮಿತವಾಗಿ ಮಾಡಬೇಕು - ಮೇಲಾಗಿ ದಿನಕ್ಕೆ ಹಲವಾರು ಬಾರಿ.
- ನೀವು ಸೋಂಕಿತ ವ್ಯಕ್ತಿಯೊಂದಿಗೆ ಸಂವಹನ ನಡೆಸಿದರೆ, ಕನಿಷ್ಠ ನಾಲ್ಕು ಪದರಗಳಿಂದ ಮಾಡಿದ ಗಾಜ್ ಬ್ಯಾಂಡೇಜ್ ಅನ್ನು ಧರಿಸಲು ಹಿಂಜರಿಯಬೇಡಿ.
- ಅನಾರೋಗ್ಯದ ಜನರೊಂದಿಗೆ ಅಥವಾ ಅವನು ಸಂಪರ್ಕದಲ್ಲಿದ್ದ ವಸ್ತುಗಳೊಂದಿಗೆ ಬಲವಂತದ ಸಂಪರ್ಕದ ನಂತರ, ನೀವು ನಿಮ್ಮ ಕೈಗಳನ್ನು ಚೆನ್ನಾಗಿ ತೊಳೆಯಬೇಕು.
ಸಾಮಾನ್ಯವಾಗಿ, ಇನ್ಫ್ಲುಯೆನ್ಸ ತಡೆಗಟ್ಟುವಿಕೆ ನಿರ್ದಿಷ್ಟ ಅಥವಾ ಅನಿರ್ದಿಷ್ಟವಾಗಿರಬಹುದು.
- ಉದಾಹರಣೆಗೆ, ಅನಿರ್ದಿಷ್ಟ ಕ್ರಮಗಳು ವೈರಲ್ ಮತ್ತು ಬ್ಯಾಕ್ಟೀರಿಯಾದ ಸೋಂಕುಗಳಿಗೆ ದೇಹದ ಒಟ್ಟಾರೆ ಪ್ರತಿರೋಧವನ್ನು ಹೆಚ್ಚಿಸುವ ಗುರಿಯನ್ನು ಹೊಂದಿವೆ.
- ನಿರ್ದಿಷ್ಟ ವಿಧಾನಗಳು ಇನ್ಫ್ಲುಯೆನ್ಸ ಸೋಂಕುಗಳ ವಿರುದ್ಧ ರಕ್ಷಣೆಯ ರಚನೆಗೆ ಸಂಬಂಧಿಸಿದ ವ್ಯಾಕ್ಸಿನೇಷನ್ ಅನ್ನು ಒಳಗೊಂಡಿರುತ್ತವೆ.
ಹೇಗಾದರೂ, ಈ ಎಲ್ಲಾ ಘಟನೆಗಳ ಬಗ್ಗೆ ಪ್ರತ್ಯೇಕವಾಗಿ ಮಾತನಾಡುವುದು ಯೋಗ್ಯವಾಗಿದೆ, ಆದ್ದರಿಂದ ಪ್ರತಿ ಮಹಿಳೆ ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಜ್ವರವನ್ನು ಹೇಗೆ ತಪ್ಪಿಸಬೇಕು ಎಂದು ನಿಖರವಾಗಿ ತಿಳಿದಿರುತ್ತದೆ.
ಅನಿರ್ದಿಷ್ಟ ತಡೆಗಟ್ಟುವಿಕೆ
ಅನಿರ್ದಿಷ್ಟ ತಡೆಗಟ್ಟುವ ಆಯ್ಕೆಗಳಲ್ಲಿ, ಈ ಕೆಳಗಿನವುಗಳನ್ನು ಹೈಲೈಟ್ ಮಾಡಬೇಕು:
- ಗಟ್ಟಿಯಾಗುವುದು- ತಾಜಾ ಗಾಳಿಯಲ್ಲಿ ನಡೆಯುವುದು, ಗಾಳಿಯ ಸ್ನಾನದೊಂದಿಗೆ ಬೆಳಿಗ್ಗೆ ವ್ಯಾಯಾಮ ಮತ್ತು ಕಾಂಟ್ರಾಸ್ಟ್ ಡೌಚ್ಗಳನ್ನು ತೊಳೆಯುವುದು ಮತ್ತು ತಣ್ಣೀರಿನಿಂದ ಗಾರ್ಗ್ಲಿಂಗ್ ಮಾಡುವುದರಿಂದ ಗರ್ಭಿಣಿಯರಿಗೆ ಅನೇಕ ವಿಧಗಳಲ್ಲಿ ತಮ್ಮನ್ನು ತಾವು ಗಟ್ಟಿಯಾಗಿಸಿಕೊಳ್ಳಲು ಅನುಮತಿಸಲಾಗಿದೆ ಎಂದು ಅದು ತಿರುಗುತ್ತದೆ. ಅದೇ ಸಮಯದಲ್ಲಿ, ಅದನ್ನು ಅತಿಯಾಗಿ ಮೀರಿಸದಿರುವುದು ಮುಖ್ಯವಾಗಿದೆ, ಪ್ರಾರಂಭಿಸಬೇಡಿ, ಉದಾಹರಣೆಗೆ, ತಕ್ಷಣವೇ ಐಸ್ ನೀರಿನಿಂದ ನಿಮ್ಮನ್ನು ಮುಳುಗಿಸಿ, ಅನಾರೋಗ್ಯಕ್ಕೆ ಒಳಗಾಗದಂತೆ, ತಾಪಮಾನವನ್ನು ಕ್ರಮೇಣ ಕಡಿಮೆ ಮಾಡುತ್ತದೆ. ಹೆಚ್ಚುವರಿಯಾಗಿ, ಕಾರ್ಯವಿಧಾನಗಳು ವ್ಯವಸ್ಥಿತವಾಗಿರುವುದು ಮುಖ್ಯವಾಗಿದೆ ಆದ್ದರಿಂದ ಅವು ನಿಯಮಿತವಾಗಿ ನಡೆಯುತ್ತವೆ ಮತ್ತು ನಿಯತಕಾಲಿಕವಾಗಿ ಅಲ್ಲ.
- ಜೀವಸತ್ವಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದು- ಸಿ, ಬಿ ಮತ್ತು ಎ ವಿಶೇಷವಾಗಿ ಉಪಯುಕ್ತವಾಗಿವೆ ಮತ್ತು ನೀವು ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಿಗೆ ಶಿಫಾರಸು ಮಾಡಲಾದ ವಿಟಮಿನ್ಗಳ ಪ್ರಮಾಣವನ್ನು ಮೀರಬಾರದು. ಮೈಕ್ರೊಲೆಮೆಂಟ್ಸ್ನ ಒಂದು ನಿರ್ದಿಷ್ಟ ಭಾಗವನ್ನು ಆಹಾರದ ಮೂಲಕ ದೇಹಕ್ಕೆ ಸರಬರಾಜು ಮಾಡಬಹುದು, ಮತ್ತು ಇನ್ನೊಂದು ಭಾಗ - ಮಲ್ಟಿವಿಟಮಿನ್ ಸಿದ್ಧತೆಗಳ ಮೂಲಕ. ಬಹಳಷ್ಟು ವಿಟಮಿನ್ ಸಿ ಎಲೆಕೋಸು, ಹಾಗೆಯೇ ಹಳದಿ ದ್ರಾಕ್ಷಿಹಣ್ಣುಗಳಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ. ಮತ್ತು, ನಿಯಮದಂತೆ, ಈ ಉತ್ಪನ್ನಗಳು ಅಲರ್ಜಿನ್ ಅಲ್ಲ.
- ಲ್ಯುಕೋಸೈಟ್ ಇಂಟರ್ಫೆರಾನ್ ತೆಗೆದುಕೊಳ್ಳುವುದು. ನಾವು ವಿಶೇಷ ಹನಿಗಳ ಬಗ್ಗೆ ಮಾತನಾಡುತ್ತಿದ್ದೇವೆ - ದಿನಕ್ಕೆ 10 ಹನಿಗಳು ಸಾಕು (ಪ್ರತಿ ಮೂಗಿನ ಹೊಳ್ಳೆಯಲ್ಲಿ ಐದು) ಎರಡು ಬಾರಿ (ಆದ್ದರಿಂದ ಪ್ರಮಾಣಗಳ ನಡುವಿನ ಮಧ್ಯಂತರವು ಕನಿಷ್ಠ ಆರು ಗಂಟೆಗಳಿರುತ್ತದೆ). ಆದರೆ ಜಾಗರೂಕರಾಗಿರಿ ಮತ್ತು ಬಳಕೆಗೆ ಮೊದಲು ಸಾಧ್ಯವಾದಾಗ ವೈದ್ಯರನ್ನು ಸಂಪರ್ಕಿಸಿ - ಈ ಔಷಧಿ ಕೆಲವು ಜನರಲ್ಲಿ ಅಲರ್ಜಿಯ ಪ್ರತಿಕ್ರಿಯೆಗಳನ್ನು ಉಂಟುಮಾಡಬಹುದು.
- 0.25 ಪ್ರತಿಶತ ಆಕ್ಸೊಲಿನಿಕ್ ಮುಲಾಮು. ಇದು ಅತ್ಯುತ್ತಮ ಆಂಟಿವೈರಲ್ ಪರಿಣಾಮವನ್ನು ಹೊಂದಿದೆ. ಹೊರಗೆ ಹೋಗುವ ಮೊದಲು, ಸಾರ್ವಜನಿಕ ಸಾರಿಗೆಯಲ್ಲಿ ಪ್ರಯಾಣಿಸುವ ಅಥವಾ ಅನೇಕ ಜನರು ಸೇರುವ ಸ್ಥಳಕ್ಕೆ ಹೋಗುವ ಮೊದಲು ಈ ಉತ್ಪನ್ನವನ್ನು ಬಳಸಲು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ. ಈ ಮುಲಾಮು ಸುರಕ್ಷತೆಯು ಶಿಶುಗಳಿಂದಲೂ ಅದರ ಬಳಕೆಯ ಸಾಧ್ಯತೆಯಿಂದ ದೃಢೀಕರಿಸಲ್ಪಟ್ಟಿದೆ.
- ಬೆಳ್ಳುಳ್ಳಿ ತಿನ್ನುವುದು, ಇದು ಉತ್ತಮ ನಂಜುನಿರೋಧಕ ಗುಣಲಕ್ಷಣಗಳನ್ನು ಹೊಂದಿದೆ. ಅದೇ ಸಮಯದಲ್ಲಿ, ಗರ್ಭಿಣಿಯರು ವ್ಯವಸ್ಥಿತವಾಗಿ ಬೆಳ್ಳುಳ್ಳಿಯನ್ನು ತಿನ್ನಬಾರದು (ಹಾಗೆಯೇ ಅದರ ಟ್ಯಾಬ್ಲೆಟ್ ಸಾಂದ್ರತೆ). ತಡೆಗಟ್ಟುವಿಕೆಗಾಗಿ ಈ ಉತ್ಪನ್ನವನ್ನು ಬಳಸಲು ಉತ್ತಮ ಮಾರ್ಗವೆಂದರೆ ಅದನ್ನು ಚೂರುಗಳಾಗಿ ಕತ್ತರಿಸಿ ನೀವು ವಾಸಿಸುವ ಅಥವಾ ಕೆಲಸ ಮಾಡುವ ಕೋಣೆಯ ವಿವಿಧ ಮೂಲೆಗಳಲ್ಲಿ ಇರಿಸಿ. ಬೆಳ್ಳುಳ್ಳಿ ಒಳಾಂಗಣದಲ್ಲಿ ಫೈಟೋನ್ಸೈಡ್ಗಳನ್ನು ವಿತರಿಸಲು ಸಾಧ್ಯವಾಗುತ್ತದೆ, ಇದು ಹಾನಿಕಾರಕ ಸೂಕ್ಷ್ಮಜೀವಿಗಳನ್ನು ಕೊಲ್ಲುತ್ತದೆ ಮತ್ತು ಅವುಗಳ ಬೆಳವಣಿಗೆಯನ್ನು ನಿಗ್ರಹಿಸುತ್ತದೆ.
- ಒಪ್ಪಿಕೊಳ್ಳಿ ಗಿಡಮೂಲಿಕೆಗಳ ಪ್ರತಿರಕ್ಷಣಾ ಉತ್ತೇಜಕಗಳು, ಎಲುಥೆರೋಕೋಕಸ್, ಅರಾಲಿಯಾ, ಎಕಿನೇಶಿಯ, ಜಿನ್ಸೆಂಗ್ ಮತ್ತು ಮುಂತಾದವುಗಳಂತೆ. ಈ ಸಂದರ್ಭದಲ್ಲಿ, ನೀವು ಅಲರ್ಜಿ ಅಥವಾ ವೈಯಕ್ತಿಕ ಅಸಹಿಷ್ಣುತೆ ಹೊಂದಿರುವ ಔಷಧಿಯನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದನ್ನು ಪ್ರಾರಂಭಿಸದಂತೆ ನೀವು ಜಾಗರೂಕರಾಗಿರಬೇಕು (ಉದಾಹರಣೆಗೆ, ಪ್ರತಿಕ್ರಿಯೆಯಾಗಿ ಹೆಚ್ಚಿದ ರಕ್ತದೊತ್ತಡ).
- ಹೋಮಿಯೋಪತಿ ಪರಿಹಾರಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದು. ಯಾವುದೇ ಔಷಧಿಗಳನ್ನು ಆಯ್ಕೆಮಾಡುವ ಮತ್ತು ತೆಗೆದುಕೊಳ್ಳುವ ಮೊದಲು, ನಿಮ್ಮ ವೈದ್ಯರು ಅಥವಾ ಹೋಮಿಯೋಪತಿಯನ್ನು ಸಂಪರ್ಕಿಸಲು ಮರೆಯದಿರಿ.

ಬೆಳ್ಳುಳ್ಳಿಯ ಪ್ರಯೋಜನಕಾರಿ ನಂಜುನಿರೋಧಕ ಗುಣಲಕ್ಷಣಗಳ ಬಗ್ಗೆ ಮರೆಯಬೇಡಿ
ಗರ್ಭಿಣಿ ಮಹಿಳೆ ಜ್ವರವನ್ನು ಹೇಗೆ ತಡೆಯಬಹುದು ಎಂಬುದನ್ನು ತಿಳಿಯಲು, ಆಂಟಿವೈರಲ್ drugs ಷಧಿಗಳ ಬಗ್ಗೆ ಒಬ್ಬರು ಮರೆಯಬಾರದು - ನಿರ್ದಿಷ್ಟವಾಗಿ, ಅಮಂಟಡಿನ್, ಝನಾಮಾವಿರ್, ಅರ್ಬಿಡಾಲ್, ರೆಮಂಟಡಿನ್. ಇನ್ಫ್ಲುಯೆನ್ಸ ಟೈಪ್ ಎ ನಿಂದ ನಿಮ್ಮನ್ನು ರಕ್ಷಿಸಿಕೊಳ್ಳುವ ಅಗತ್ಯವಿದ್ದರೆ, ಬಹುಶಃ ನೀವು ರೆಮಂಟಡಿನ್ ಗಿಂತ ಉತ್ತಮವಾದದ್ದನ್ನು ಕಂಡುಹಿಡಿಯಲಾಗುವುದಿಲ್ಲ. ಆದರೆ ಆರ್ಬಿಡಾಲ್ ಇನ್ಫ್ಲುಯೆನ್ಸ ಬಿ ವಿರುದ್ಧ ರಕ್ಷಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ.
ಯಾವ ಔಷಧಿಗಳನ್ನು ಬಳಸುವುದು ಸೂಕ್ತವಲ್ಲ?
ಯಾವ ಔಷಧಿಗಳ ಬಗ್ಗೆ ನೀವು ತಿಳಿದಿರಬೇಕು ಬಳಸಲು ಸಾಧ್ಯವಿಲ್ಲವಿವರಿಸಿದ ಸ್ಥಾನದಲ್ಲಿರುವ ಮಹಿಳೆಯರಿಗೆ:
- ವೈಫೆರಾನ್. ಇವು ಗುದನಾಳದ ಸಪೊಸಿಟರಿಗಳಾಗಿವೆ. ಜ್ವರವು ಭ್ರೂಣದ ಜೀವನವನ್ನು ಗಂಭೀರವಾಗಿ ಬೆದರಿಸಿದಾಗ ಅವುಗಳನ್ನು ಅತ್ಯಂತ ವಿಪರೀತ ಸಂದರ್ಭಗಳಲ್ಲಿ ಮಾತ್ರ ಬಳಸಲಾಗುತ್ತದೆ. ಇತರ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಈ ಪರಿಹಾರದಿಂದ ದೂರವಿರುವುದು ಉತ್ತಮ. ಆದರೆ ಅದೇ ಹೆಸರಿನ ಮುಲಾಮುವನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ಸುರಕ್ಷಿತವೆಂದು ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ ಮತ್ತು ಇದು ರೋಗನಿರೋಧಕ ಔಷಧವಾಗಿ ಸಾಕಷ್ಟು ಪರಿಣಾಮಕಾರಿಯಾಗಿದೆ.
- ಗ್ರಿಪ್ಫೆರಾನ್. ಮೊದಲು ನಿಮ್ಮ ವೈದ್ಯರನ್ನು ಸಂಪರ್ಕಿಸಿದ ನಂತರ ಇದನ್ನು ಎಚ್ಚರಿಕೆಯಿಂದ ತೆಗೆದುಕೊಳ್ಳಬೇಕು. ಹೆಚ್ಚಾಗಿ, ವೈದ್ಯಕೀಯ ತಜ್ಞರು ಅಂತಹ ಬಳಕೆಯಿಂದ ದೂರವಿರಲು ಸಲಹೆ ನೀಡುತ್ತಾರೆ - ಗರ್ಭಿಣಿಯರಿಗೆ ಮಾತ್ರವಲ್ಲ, ಹಾಲುಣಿಸುವ ಅವಧಿಯಲ್ಲಿ ಯುವ ತಾಯಂದಿರಿಗೂ ಸಹ.
- ಅಮಿಕ್ಸಿನ್. ಈ ಪರಿಹಾರವು ದೇಹವು ತನ್ನದೇ ಆದ ಇಂಟರ್ಫೆರಾನ್ ಅನ್ನು ಉತ್ಪಾದಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ, ಆದರೆ ಇದು ಗರ್ಭಿಣಿ ಮಹಿಳೆ ಮತ್ತು ಭ್ರೂಣಕ್ಕೆ ನೇರವಾಗಿ ಹಾನಿ ಮಾಡುತ್ತದೆ.
- ರಿಬೋಮುನಿಲ್. ಈ ಉತ್ಪನ್ನವು ವಿವಿಧ ಸಾಂಕ್ರಾಮಿಕ ರೋಗಕಾರಕಗಳ ಬ್ಯಾಕ್ಟೀರಿಯಾದ ಪ್ರೋಟೀನ್ (ಅಥವಾ ಬದಲಿಗೆ, ಅದರ ಕಣಗಳು) ಅನ್ನು ಹೊಂದಿರುತ್ತದೆ. ಔಷಧಿಯ ಸೂಚನೆಗಳಲ್ಲಿ ಗರ್ಭಾವಸ್ಥೆಯನ್ನು ವಿರೋಧಾಭಾಸವಾಗಿ ಸೂಚಿಸಲಾಗಿಲ್ಲ ಎಂಬ ಅಂಶದ ಹೊರತಾಗಿಯೂ, ಅದನ್ನು ಎಚ್ಚರಿಕೆಯಿಂದ ತೆಗೆದುಕೊಳ್ಳಬೇಕು ಅಥವಾ ಅದನ್ನು ಮತ್ತೊಂದು ಔಷಧಿಯೊಂದಿಗೆ ಬದಲಿಸುವುದು ಉತ್ತಮ.
- ಡಿಬಾಝೋಲ್. ತಾತ್ವಿಕವಾಗಿ, ಈ ಔಷಧವು ಅಧಿಕ ರಕ್ತದೊತ್ತಡವನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸಲು ಹೆಚ್ಚು ಉದ್ದೇಶಿಸಲಾಗಿದೆ, ಆದರೆ ಅದರ ಇಮ್ಯುನೊಸ್ಟಿಮ್ಯುಲೇಟಿಂಗ್ ಪರಿಣಾಮ
ಸಾಮಾನ್ಯವಾಗಿ, ಅನಿರ್ದಿಷ್ಟ ಪ್ರತಿರಕ್ಷೆಯನ್ನು ಉತ್ತೇಜಿಸುವ ಗುರಿಯನ್ನು ಹೊಂದಿರುವ ಕಡಿಮೆ ಔಷಧಿಗಳನ್ನು ಬಳಸುವುದು ಉತ್ತಮ, ಏಕೆಂದರೆ ಭ್ರೂಣ ಮತ್ತು ತಾಯಿಯ ಪ್ರತಿರಕ್ಷೆಯ ನಡುವಿನ ಸಮತೋಲನವು ತುಂಬಾ ದುರ್ಬಲವಾಗಿರುತ್ತದೆ ಮತ್ತು ಈ ಔಷಧಿಗಳ ಪರಿಣಾಮವು ಅದನ್ನು ಅಸಮಾಧಾನಗೊಳಿಸುತ್ತದೆ.
ಗರ್ಭಧಾರಣೆ ಮತ್ತು ವ್ಯಾಕ್ಸಿನೇಷನ್
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಜ್ವರವನ್ನು ಹೇಗೆ ತಪ್ಪಿಸಬೇಕು ಎಂದು ನೀವು ತಿಳಿದುಕೊಳ್ಳಲು ಬಯಸಿದರೆ, ವ್ಯಾಕ್ಸಿನೇಷನ್ನಂತಹ ನಿರ್ದಿಷ್ಟ ತಡೆಗಟ್ಟುವ ವಿಧಾನವನ್ನು ನೀವು ಬಳಸಬೇಕು.
ನಿರ್ದಿಷ್ಟವಾಗಿ ಹೇಳುವುದಾದರೆ, ಗರ್ಭಿಣಿಯರನ್ನು ನಿಷ್ಕ್ರಿಯಗೊಳಿಸಿದ ಲಸಿಕೆಗಳೊಂದಿಗೆ ವ್ಯಾಕ್ಸಿನೇಷನ್ ಮಾಡಲು ಶಿಫಾರಸು ಮಾಡಲಾಗುತ್ತದೆ - ಮತ್ತು ಎರಡನೇ ಅಥವಾ ಮೂರನೇ ತ್ರೈಮಾಸಿಕಕ್ಕಿಂತ ಮುಂಚೆಯೇ ಅಲ್ಲ.
ಸಾಮಾನ್ಯವಾಗಿ, ಇಂತಹ ಇಮ್ಯುನೊಪ್ರೊಫಿಲ್ಯಾಕ್ಸಿಸ್ ಕಾರ್ಯವಿಧಾನಗಳನ್ನು ಎಚ್ಚರಿಕೆಯಿಂದ ಸಂಪರ್ಕಿಸಬೇಕು ಆದ್ದರಿಂದ ವೈದ್ಯರು ಸೂಕ್ತವಾದ ಔಷಧವನ್ನು ಆಯ್ಕೆ ಮಾಡುತ್ತಾರೆ ಅದು ಭ್ರೂಣ ಮತ್ತು ತಾಯಿಯ ಪ್ರತಿರಕ್ಷೆಯ ನಡುವೆ ಸಂಘರ್ಷವನ್ನು ಉಂಟುಮಾಡುವುದಿಲ್ಲ. ನೀವು ಗರ್ಭಿಣಿಯಾಗುವ ಮೊದಲು ಲಸಿಕೆಯನ್ನು ಪಡೆಯಲು ಕೆಲವು ವೈದ್ಯರು ಸಲಹೆ ನೀಡುತ್ತಾರೆ.

ಮೂರನೇ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ ವ್ಯಾಕ್ಸಿನೇಷನ್ ಅನ್ನು ಕೈಗೊಳ್ಳಬಹುದು
ಹಾಲುಣಿಸುವ ಅವಧಿಯು ಪ್ರಾರಂಭವಾದಾಗ, ನೀವು ಹೆಚ್ಚು ಕಾಳಜಿಯಿಲ್ಲದೆ ಲಸಿಕೆಯನ್ನು ಪಡೆಯಬಹುದು. ಯುವ ತಾಯಿಯ ದೇಹದಲ್ಲಿ ಹೆಚ್ಚು ಪ್ರಯೋಜನಕಾರಿ ಪ್ರತಿಕಾಯಗಳು ಉತ್ಪತ್ತಿಯಾಗುತ್ತವೆ, ಮಗುವನ್ನು ಹೆಚ್ಚು ರಕ್ಷಿಸಲಾಗುತ್ತದೆ (ತಾಯಿಯ ಹಾಲಿನೊಂದಿಗೆ ಅವುಗಳನ್ನು ಸ್ವೀಕರಿಸುವುದು).
ಅರೋಮಾಥೆರಪಿಯ ಪ್ರಯೋಜನಗಳ ಬಗ್ಗೆ
ಗರ್ಭಧಾರಣೆ ಮತ್ತು ಜ್ವರ ಸಾಂಕ್ರಾಮಿಕ - ಹೆಚ್ಚು ಅಪಾಯಕಾರಿ ಸಂಯೋಜನೆಯಿಲ್ಲ ಎಂದು ತೋರುತ್ತದೆ, ಏಕೆಂದರೆ ನಿರೀಕ್ಷಿತ ತಾಯಿ ತನ್ನ ಆರೋಗ್ಯವನ್ನು ಮಾತ್ರವಲ್ಲದೆ ತನ್ನ ಮಗುವಿನ ಆರೋಗ್ಯವನ್ನೂ ರಕ್ಷಿಸಬೇಕಾಗಿದೆ.
ದುರದೃಷ್ಟವಶಾತ್, ಅನೇಕ ಔಷಧಿಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದು ಅನಪೇಕ್ಷಿತ ಪರಿಣಾಮಗಳನ್ನು ಉಂಟುಮಾಡಬಹುದು. ಅದಕ್ಕೇ ನೈಸರ್ಗಿಕ ಆಧಾರದ ಮೇಲೆ ತಯಾರಿಸಿದ ಉತ್ಪನ್ನಗಳನ್ನು ಆಯ್ಕೆ ಮಾಡಲು ವೈದ್ಯರು ಶಿಫಾರಸು ಮಾಡುತ್ತಾರೆ.
ಸಂಭವನೀಯ ಸೋಂಕಿನ ದಾಳಿಯಿಂದ ದೇಹವನ್ನು ರಕ್ಷಿಸಲು ಸಹಾಯ ಮಾಡುವ ಹೆಚ್ಚುವರಿ ಮಾರ್ಗಗಳಿವೆ.
ಉದಾಹರಣೆಗೆ, ಆರೊಮ್ಯಾಟಿಕ್ ಎಣ್ಣೆಗಳ ಔಷಧೀಯ ಬಳಕೆಗೆ ಸಂಬಂಧಿಸಿದ ಫೈಟೊರೊಮಾಥೆರಪಿ ಸಹಾಯ ಮಾಡುತ್ತದೆ. ಕೆಲವು ತೈಲಗಳು ಅತ್ಯುತ್ತಮ ನಂಜುನಿರೋಧಕ ಮತ್ತು ಆಂಟಿವೈರಲ್ ಗುಣಲಕ್ಷಣಗಳನ್ನು ಹೊಂದಿವೆ. ಅಂತೆಯೇ, ಅವರು ವೈರಸ್ಗಳ ಬೆಳವಣಿಗೆಯನ್ನು ತಡೆಯಲು ಮತ್ತು ರೋಗಕಾರಕ ಸೂಕ್ಷ್ಮಜೀವಿಗಳನ್ನು ನಾಶಮಾಡಲು ಸಹಾಯ ಮಾಡುತ್ತಾರೆ. ಇದಲ್ಲದೆ, ಈ ಪರಿಹಾರಗಳು ರೋಗದ ಆರಂಭಿಕ ಹಂತಗಳಲ್ಲಿಯೂ ಸಹ ಸಹಾಯ ಮಾಡುತ್ತದೆ, ಅಹಿತಕರ ರೋಗಲಕ್ಷಣಗಳನ್ನು ನಿವಾರಿಸುತ್ತದೆ - ನೋಯುತ್ತಿರುವ ಗಂಟಲು, ನೋಯುತ್ತಿರುವ ಗಂಟಲು, ಕೆಮ್ಮು ಮತ್ತು ಸ್ರವಿಸುವ ಮೂಗು.
ಲ್ಯಾವೆಂಡರ್ ಎಣ್ಣೆಯನ್ನು ಪರಿಣಾಮಕಾರಿ ಎಂದು ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ, ಜೊತೆಗೆ ಯೂಕಲಿಪ್ಟಸ್, ಪುದೀನಾ, ಥೈಮ್, ರೋಸ್ಮರಿ ಇತ್ಯಾದಿಗಳಿಂದ ತಯಾರಿಸಿದ ಇದೇ ರೀತಿಯ ಉತ್ಪನ್ನಗಳು.
ಅದೇ ಮಾರ್ಜೋರಾಮ್ ಮೈಗ್ರೇನ್ಗಳ ತೀವ್ರತೆಯ ಮಟ್ಟವನ್ನು ಗಮನಾರ್ಹವಾಗಿ ಕಡಿಮೆ ಮಾಡುತ್ತದೆ.
ಗರ್ಭಿಣಿ ಮಹಿಳೆಯ ದೇಹವನ್ನು ಸಾಂಕ್ರಾಮಿಕ ಪರಿಣಾಮಗಳಿಂದ ರಕ್ಷಿಸಲು ಸಹಾಯ ಮಾಡುವ ಗಿಡಮೂಲಿಕೆಗಳ ಅರೋಮಾಥೆರಪಿಯ ಕೆಲವು ಇತರ ಮಾರ್ಪಾಡುಗಳು ಇಲ್ಲಿವೆ:
- ಒಣ ಇನ್ಹಲೇಷನ್ಗಳು. ಇದನ್ನು ಮಾಡಲು, ಅಂಗೈಗೆ ಒಂದೆರಡು ಹನಿ ಎಣ್ಣೆಯನ್ನು ಅನ್ವಯಿಸಿ, ಅದನ್ನು ಉಜ್ಜಿಕೊಳ್ಳಿ ಮತ್ತು ನಂತರ ಉಸಿರಾಡಿ (ನಿಮ್ಮ ಅಂಗೈಗಳನ್ನು ಮುಚ್ಚಿ, ನೀವು ಅವುಗಳನ್ನು ನಿಮ್ಮ ಮೂಗುಗೆ ತರಬೇಕು). ನೀವು ಉಸಿರಾಡಲು ಪ್ರಾರಂಭಿಸಿದಾಗ, ನಿಮ್ಮ ಕೈಗಳನ್ನು ದೂರ ಸರಿಸಿ. ಈ ವಿಧಾನವನ್ನು ದಿನಕ್ಕೆ ಎರಡು ಬಾರಿ ನಡೆಸಬೇಕು.
- ಆರ್ದ್ರ ಇನ್ಹಲೇಷನ್ಗಳು. ಇದನ್ನು ಮಾಡಲು, ಕುದಿಯುವ ನೀರಿಗೆ ಒಂದೆರಡು ಹನಿಗಳನ್ನು ಸೇರಿಸಿ, ನಿಮ್ಮ ತಲೆಯನ್ನು ಟವೆಲ್ನಿಂದ ಮುಚ್ಚಿ, ತದನಂತರ ಸುಮಾರು ಐದು ನಿಮಿಷಗಳ ಕಾಲ ಆರೊಮ್ಯಾಟಿಕ್ ಸ್ಟೀಮ್ ಅನ್ನು ಉಸಿರಾಡಿ. ಕಣ್ಣುಗಳಿಗೆ ಸಂಬಂಧಿಸಿದಂತೆ, ಕಾರ್ಯವಿಧಾನವನ್ನು ನಿರ್ವಹಿಸುವಾಗ ಅವುಗಳನ್ನು ಮುಚ್ಚುವುದು ಉತ್ತಮ. ದಿನಕ್ಕೆ ಎರಡು ಅಥವಾ ಮೂರು ಬಾರಿ ಸಾಕು.
- ಕುತ್ತಿಗೆಯ ಮೇಲೆ ಮೂಗಿನ ಕುಳಿಗಳು ಮತ್ತು ಚರ್ಮದ ನಯಗೊಳಿಸುವಿಕೆ- ಇದಕ್ಕಾಗಿ, ಸಾರಭೂತ ತೈಲವನ್ನು ಸಸ್ಯಜನ್ಯ ಎಣ್ಣೆಯೊಂದಿಗೆ ಬೆರೆಸಬೇಕು (ಒಂದು ಚಮಚ ಸಾಕು). ಇದೆಲ್ಲವನ್ನೂ ಸಂಪೂರ್ಣವಾಗಿ ಬೆರೆಸಲಾಗುತ್ತದೆ. ನೀವು ದಿನಕ್ಕೆ ಎರಡು ಬಾರಿ ನಯಗೊಳಿಸಬಹುದು.
- ಕೊಠಡಿಗಳಲ್ಲಿ ಸುಗಂಧಗೊಳಿಸುವಿಕೆ. ಈ ಉದ್ದೇಶಕ್ಕಾಗಿ, ಎಣ್ಣೆಯನ್ನು ಸುರಿಯುವ ಸುವಾಸನೆಯ ದೀಪವನ್ನು ಪಡೆಯುವುದು ಒಳ್ಳೆಯದು. ದಿನಕ್ಕೆ ಎರಡು ಬಾರಿ ನೀವು ಅರ್ಧ ಘಂಟೆಯವರೆಗೆ ಕೊಠಡಿಯನ್ನು ಸುಗಂಧಗೊಳಿಸಬಹುದು. ಆದರೆ ಕಾರ್ಯವಿಧಾನವನ್ನು ಕೈಗೊಳ್ಳುವ ಮೊದಲು, ನೀವು ಕೊಠಡಿಯನ್ನು ಗಾಳಿ ಮಾಡಬೇಕು.
ತೀವ್ರವಾದ ಉಸಿರಾಟದ ಕಾಯಿಲೆಯು ಈಗಾಗಲೇ ಪ್ರಾರಂಭವಾದ ಸಂದರ್ಭಗಳಲ್ಲಿಯೂ ಸಹ ಸಾರಭೂತ ತೈಲಗಳನ್ನು ಬಳಸುವ ಈ ಕಾರ್ಯವಿಧಾನಗಳು ಮುಖ್ಯವಾಗಿದೆ.
ಸಾಮಾನ್ಯ ಸುವಾಸನೆ ಸಹ ಸಹಾಯ ಮಾಡುತ್ತದೆ. ಉದಾಹರಣೆಗೆ, ಇದಕ್ಕಾಗಿ ನೀವು ಈ ಕೆಳಗಿನ ತೈಲಗಳನ್ನು ಮಿಶ್ರಣ ಮಾಡಬಹುದು:
- ಚಹಾ ಮರ;
- ಲ್ಯಾವೆಂಡರ್;
- ನೀಲಗಿರಿ.
ಎಲ್ಲವೂ ಒಂದೆರಡು ಹನಿಗಳು, ಇನ್ನು ಮುಂದೆ ಇಲ್ಲ.
ಆರೊಮ್ಯಾಟೈಸೇಶನ್ ಜೊತೆಗೆ, ಈ ಮಿಶ್ರಣದಿಂದ ಎದೆ, ಕುತ್ತಿಗೆ ಮತ್ತು ಮೂಗಿನ ಕುಹರವನ್ನು ನಯಗೊಳಿಸಲು ನೀವು ಕಲಿಯುವಿರಿ. ನೀವು ಈ ಕೆಳಗಿನ ತೈಲ ಮಿಶ್ರಣವನ್ನು ಸಹ ಬಳಸಬಹುದು:
- ಚಹಾ ಮರ;
- ಪುದೀನಾ;
- ನೀಲಗಿರಿ.

ಅರೋಮಾಥೆರಪಿಯು ಉಸಿರಾಟದ ಸೋಂಕುಗಳ ವಿರುದ್ಧ ಪರಿಣಾಮಕಾರಿ ತಡೆಗಟ್ಟುವಿಕೆಯಾಗಿದೆ
ಮತ್ತೆ - ಕೇವಲ ಒಂದೆರಡು ಹನಿಗಳು. ಸುವಾಸನೆಗಾಗಿ ಉಪಯುಕ್ತ ಮಿಶ್ರಣಕ್ಕಾಗಿ ಮತ್ತೊಂದು ಆಯ್ಕೆ ಇಲ್ಲಿದೆ:
- ಚಹಾ ಮರ;
- ಬೆರ್ಗಮಾಟ್;
- ನೀಲಗಿರಿ;
- ಲ್ಯಾವೆಂಡರ್.
ಕೇವಲ ಎರಡು ಅಥವಾ ಮೂರು ಹನಿಗಳು.
ಪ್ರಾಯೋಗಿಕವಾಗಿ, ಮೇಲಿನ ವಿವರಿಸಿದ ವಿಧಾನಗಳ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ಮಾತ್ರ ದೃಢೀಕರಿಸಲಾಗಿದೆ, ಆದರೆ ಅವರ ಸುರಕ್ಷತೆಯೂ ಸಹ. ಇದಲ್ಲದೆ, ಗರ್ಭಾವಸ್ಥೆಯ ಯಾವುದೇ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ ಅವುಗಳನ್ನು ಬಳಸಬಹುದು. ಬಳಸಿದ ತೈಲಗಳ ಘಟಕಗಳಿಗೆ ಮಹಿಳೆಯು ಅಲರ್ಜಿಯನ್ನು ಹೊಂದಿಲ್ಲ ಎಂಬುದು ಕೇವಲ ಮುಖ್ಯ ವಿಷಯ.
ಚಿಕಿತ್ಸೆಗಿಂತ ತಡೆಗಟ್ಟುವಿಕೆ ಉತ್ತಮವಾಗಿದೆ
ಈ ವಿಧಾನವನ್ನು ಅತ್ಯಂತ ಪರಿಣಾಮಕಾರಿ ಇಮ್ಯುನೊಪ್ರೊಫಿಲ್ಯಾಕ್ಸಿಸ್ ಎಂದು ಪರಿಗಣಿಸಲಾಗಿದ್ದರೂ ಸಹ, ಗರ್ಭಿಣಿಯರಿಗೆ ವ್ಯಾಕ್ಸಿನೇಷನ್ ಅನ್ನು ಏಕೆ ಎಚ್ಚರಿಕೆಯಿಂದ ಸಂಪರ್ಕಿಸಬೇಕು?
ಸತ್ಯವೆಂದರೆ ಈ ಪರಿಸ್ಥಿತಿಯಲ್ಲಿ, ಮಹಿಳೆಯರ ರೋಗನಿರೋಧಕ ಶಕ್ತಿ ದುರ್ಬಲಗೊಳ್ಳುತ್ತದೆ ಮತ್ತು ಅದರ ಪ್ರಕಾರ, ರೋಗಿಗಳು ವಿವಿಧ ರೋಗಗಳಿಗೆ ಒಳಗಾಗುತ್ತಾರೆ. ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ ಇನ್ಫ್ಲುಯೆನ್ಸದ ತೊಡಕುಗಳು ಅತ್ಯಂತ ಅಪಾಯಕಾರಿ - ತಮ್ಮನ್ನು ಮತ್ತು ಭವಿಷ್ಯದ ಸಂತತಿಗೆ, ಸೈನುಟಿಸ್ನೊಂದಿಗೆ ಓಟಿಟಿಸ್ ಮಾಧ್ಯಮದಿಂದ ಹಿಡಿದು ಬ್ರಾಂಕೈಟಿಸ್ ಮತ್ತು ನ್ಯುಮೋನಿಯಾದೊಂದಿಗೆ ಕೊನೆಗೊಳ್ಳುತ್ತದೆ.
ಹೃದಯಾಘಾತದೊಂದಿಗೆ ಮಯೋಕಾರ್ಡಿಟಿಸ್ ಅನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸಲು ಸಹ ಸಾಧ್ಯವಿದೆ. ನೀವು ದೀರ್ಘಕಾಲದ ಕಾಯಿಲೆಗಳನ್ನು ಹೊಂದಿದ್ದರೆ, ಅವು ಉಲ್ಬಣಗೊಳ್ಳಬಹುದು. ಮಧುಮೇಹಿಗಳು, ಹೃದ್ರೋಗಿಗಳು, ಹಾಗೆಯೇ ಆಸ್ತಮಾ ಮತ್ತು ನೆಫ್ರೈಟಿಸ್ನಿಂದ ಬಳಲುತ್ತಿರುವವರಲ್ಲಿ ಇದು ಹೆಚ್ಚಾಗಿ ಸಂಭವಿಸುತ್ತದೆ.
ಗರ್ಭಿಣಿ ಮಹಿಳೆಗೆ ಇದು ತುಂಬಾ ಹೆಚ್ಚು ಎಂದು ಒಪ್ಪಿಕೊಳ್ಳಿ. ಅಕಾಲಿಕ ಜನನ ಮತ್ತು ಗರ್ಭಪಾತದ ಅಪಾಯವಿದೆ.
ಮತ್ತು ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಜ್ವರದಿಂದ ಸೋಂಕಿಗೆ ಒಳಗಾಗುವುದನ್ನು ತಪ್ಪಿಸುವುದು ಹೇಗೆ ಎಂಬ ಪ್ರಶ್ನೆಯು ನಿರೀಕ್ಷಿತ ತಾಯಂದಿರಿಗೆ ಆಸಕ್ತಿಯನ್ನುಂಟುಮಾಡುತ್ತದೆ, ಏಕೆಂದರೆ ಈ ರೋಗವು ಈಗಾಗಲೇ ಜನಿಸಿದ ಮಗುವಿನ ಆರೋಗ್ಯವನ್ನು ಋಣಾತ್ಮಕವಾಗಿ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ.

ನಿಮ್ಮ ಬಗ್ಗೆ ಕಾಳಜಿ ವಹಿಸಿ, ಏಕೆಂದರೆ ನಿಮ್ಮ ಹುಟ್ಟಲಿರುವ ಮಗುವಿನ ಆರೋಗ್ಯವು ಅದರ ಮೇಲೆ ಅವಲಂಬಿತವಾಗಿರುತ್ತದೆ!
ಅಂತಹ ಸೋಂಕನ್ನು ತಪ್ಪಿಸಲು ಅಗತ್ಯವಿರುವ ಎಲ್ಲಾ ತಡೆಗಟ್ಟುವ ಕ್ರಮಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದು ಉತ್ತಮ (ಮತ್ತು ಚುರುಕಾದ). ಮತ್ತು ರೋಗವು ಪ್ರಾರಂಭವಾದಲ್ಲಿ, ನೀವು ತಕ್ಷಣ ವೈದ್ಯರ ಬಳಿಗೆ ಹೋಗಬೇಕು ಇದರಿಂದ ಅವರು ಸರಿಯಾದ ರೋಗನಿರ್ಣಯವನ್ನು ಮಾಡಬಹುದು ಮತ್ತು ಸರಿಯಾದ ಚಿಕಿತ್ಸೆಯನ್ನು ಸೂಚಿಸಬಹುದು.
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ, ಯಾವುದೇ ಜವಾಬ್ದಾರಿಯುತ ತಾಯಿ ಯಾವುದೇ ನಕಾರಾತ್ಮಕ ಪ್ರಭಾವಗಳು ಮತ್ತು ರೋಗಗಳಿಂದ ತನ್ನನ್ನು ರಕ್ಷಿಸಿಕೊಳ್ಳಲು ಶ್ರಮಿಸುತ್ತಾಳೆ. ಈ ಉದ್ದೇಶಕ್ಕಾಗಿ, ಅವರು ನಿಯಮಿತವಾಗಿ ಸ್ತ್ರೀರೋಗತಜ್ಞರನ್ನು ಭೇಟಿ ಮಾಡುತ್ತಾರೆ, ಅಗತ್ಯವಿರುವ ಎಲ್ಲಾ ಪರೀಕ್ಷೆಗಳಿಗೆ ಒಳಗಾಗುತ್ತಾರೆ ಮತ್ತು ಮಗುವಿಗೆ ಯೋಜನೆಯನ್ನು ಎಚ್ಚರಿಕೆಯಿಂದ ಸಂಪರ್ಕಿಸುತ್ತಾರೆ. ಆದಾಗ್ಯೂ, ಸಣ್ಣ ಕಾಯಿಲೆಗಳು ಮತ್ತು ಕೆಲವು ರೋಗಗಳು ಯಾವಾಗಲೂ ನಿರೀಕ್ಷಿತ ತಾಯಿಯನ್ನು ಬೈಪಾಸ್ ಮಾಡುವುದಿಲ್ಲ. ಮತ್ತು ಇಲ್ಲಿ ನೀವು ಚೆನ್ನಾಗಿ ಅರ್ಥಮಾಡಿಕೊಳ್ಳಬೇಕು. ಯಾವ ರೋಗಗಳು ಮಗುವಿಗೆ ನಿಜವಾಗಿಯೂ ಹಾನಿಯಾಗಬಹುದು ಮತ್ತು ಮಗುವಿನ ಮೇಲೆ ವಾಸ್ತವಿಕವಾಗಿ ಯಾವುದೇ ಪರಿಣಾಮ ಬೀರುವುದಿಲ್ಲ. ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಅಪಾಯಕಾರಿ ಕಾಯಿಲೆಗಳ ಬಗ್ಗೆ ಇಂದು ನಾವು ನಿಮಗೆ ಹೇಳುತ್ತೇವೆ, ಅದನ್ನು ಎಂದಿಗೂ ತಡೆಯಬಾರದು.
ದಡಾರ ರೋಗ
ದಡಾರವು ತೀವ್ರವಾದ ವೈರಲ್ ಕಾಯಿಲೆಯಾಗಿದ್ದು, ಇದು ತೀವ್ರವಾದ ಜ್ವರ, ದೇಹದ ಮಾದಕತೆ, ಲೋಳೆಯ ಪೊರೆಗಳ ಉರಿಯೂತ ಮತ್ತು ದದ್ದು ಕಾಣಿಸಿಕೊಳ್ಳುವುದರೊಂದಿಗೆ ಇರುತ್ತದೆ. ಜನರು ಸಾಮಾನ್ಯವಾಗಿ ಬಾಲ್ಯದಲ್ಲಿ ದಡಾರವನ್ನು ಪಡೆಯುತ್ತಾರೆ, ಈ ರೋಗಕ್ಕೆ ಜೀವಿತಾವಧಿಯ ಪ್ರತಿರಕ್ಷೆಯನ್ನು ಪಡೆದುಕೊಳ್ಳುತ್ತಾರೆ.
ದಡಾರವು ಒಂದು ಸರಳ ಕಾರಣಕ್ಕಾಗಿ ಸಂಭವಿಸುತ್ತದೆ - ಇದು ಅತಿ ಹೆಚ್ಚಿನ ತಾಪಮಾನದೊಂದಿಗೆ ಇರುತ್ತದೆ. ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ, ತಾಪಮಾನದಲ್ಲಿ ಗಂಭೀರ ಹೆಚ್ಚಳವು ಗರ್ಭಪಾತ ಅಥವಾ ಅಕಾಲಿಕ ಜನನಕ್ಕೆ ಕಾರಣವಾಗಬಹುದು.
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ದಡಾರಕ್ಕೆ ಸಂಬಂಧಿಸಿದ ಇತರ ಅಪಾಯಗಳಿಗೆ ಸಂಬಂಧಿಸಿದಂತೆ, ಸರಳವಾಗಿ ಯಾವುದೂ ಇಲ್ಲ. ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಅನಾರೋಗ್ಯದಿಂದ ಬಳಲುತ್ತಿದ್ದ ತಾಯಿಗೆ ಜನಿಸಿದ ಮಗುವಿಗೆ ಯಾವುದೇ ಬೆಳವಣಿಗೆಯ ದೋಷಗಳು ಇರುವುದಿಲ್ಲ.
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಈ ಅಪಾಯಕಾರಿ ರೋಗವನ್ನು ತಡೆಗಟ್ಟಲು, ಗರ್ಭಧಾರಣೆಯ ಮುಂಚೆಯೇ ದಡಾರ ವ್ಯಾಕ್ಸಿನೇಷನ್ ಅನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ. ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ, ವ್ಯಾಕ್ಸಿನೇಷನ್ಗಳು ಕಟ್ಟುನಿಟ್ಟಾಗಿ ವಿರುದ್ಧಚಿಹ್ನೆಯನ್ನು ಹೊಂದಿವೆ, ಆದ್ದರಿಂದ ನಿಮ್ಮನ್ನು ಮತ್ತು ನಿಮ್ಮ ಮಗುವನ್ನು ಮುಂಚಿತವಾಗಿ ರಕ್ಷಿಸಿಕೊಳ್ಳಿ.
ಕಾಮಾಲೆ ರೋಗ
ಕಾಮಾಲೆ ಒಂದು ಸಾಂಕ್ರಾಮಿಕ ಕಾಯಿಲೆಯಾಗಿದ್ದು, ಇದು ಹೆಪಟೈಟಿಸ್ ಗುಂಪು A ಅಥವಾ B ಯಿಂದ ಉಂಟಾಗುತ್ತದೆ.
ಹೆಪಟೈಟಿಸ್ ಎ ಯಿಂದ ಕಾಮಾಲೆ ಉಂಟಾದರೆ, ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಇದು ತುಂಬಾ ಅಪಾಯಕಾರಿ ಕಾಯಿಲೆಯಾಗಿದೆ. ಇದು ಕೋರ್ಸ್, ಗರ್ಭಧಾರಣೆಯ ಫಲಿತಾಂಶ ಮತ್ತು ಈಗಾಗಲೇ ಜನಿಸಿದ ಮಗುವಿನ ಆರೋಗ್ಯವನ್ನು ಋಣಾತ್ಮಕವಾಗಿ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ. ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ನೀವು ಹೆಪಟೈಟಿಸ್ ಎ ಅನ್ನು ಪಡೆದರೆ, ಅಕಾಲಿಕ ಜನನದ ಅಪಾಯ, ಭ್ರೂಣದ ಗರ್ಭಾಶಯದ ಸೋಂಕು ಅಥವಾ ವಿವಿಧ ರೀತಿಯ ವಿರೂಪಗಳ ಬೆಳವಣಿಗೆಯು ಹೆಚ್ಚಾಗುತ್ತದೆ (ಗರ್ಭಧಾರಣೆಯ ಆರಂಭಿಕ ಹಂತಗಳಲ್ಲಿ ನಿರೀಕ್ಷಿತ ತಾಯಿ ಅನಾರೋಗ್ಯಕ್ಕೆ ಒಳಗಾಗಿದ್ದರೆ). ಇದರ ಜೊತೆಗೆ, ಶೈಶವಾವಸ್ಥೆಯಲ್ಲಿ ಮಗುವಿನ ಮರಣದ ಅಪಾಯವು ಹೆಚ್ಚಾಗುತ್ತದೆ.
ಹೆಪಟೈಟಿಸ್ ಬಿ ಯಿಂದ ಕಾಮಾಲೆ ಉಂಟಾದರೆ, ಗಮನಾರ್ಹವಾಗಿ ಕಡಿಮೆ ಅಪಾಯಗಳು ಮತ್ತು ಕಾಳಜಿಗಳಿವೆ. ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಇಂತಹ ಕಾಮಾಲೆಯು ಮಗುವಿನ ಬೆಳವಣಿಗೆಯ ದೋಷಗಳು ಅಥವಾ ಗರ್ಭಪಾತಗಳಿಗೆ ಕಾರಣವಾಗುವುದಿಲ್ಲ. ಆದರೆ ಮಗುವು ತನ್ನ ತಾಯಿಯಿಂದ ಗರ್ಭಾಶಯದಲ್ಲಿ ಸುಲಭವಾಗಿ ಸೋಂಕಿಗೆ ಒಳಗಾಗಬಹುದು. ಆದ್ದರಿಂದ, ಹುಟ್ಟಿದ ತಕ್ಷಣ, ಮಗುವಿಗೆ ಹೆಪಟೈಟಿಸ್ ಬಿ ವಿರುದ್ಧ ಲಸಿಕೆ ನೀಡಬೇಕು ಮತ್ತು ಇಮ್ಯುನೊಗ್ಲಾಬ್ಯುಲಿನ್ ಚುಚ್ಚುಮದ್ದನ್ನು ಪಡೆಯಬೇಕು.
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಕಾಮಾಲೆ ತಡೆಗಟ್ಟಲು ಉತ್ತಮ ಮಾರ್ಗವೆಂದರೆ ಗರ್ಭಾವಸ್ಥೆಯ ಯೋಜನೆ ಸಮಯದಲ್ಲಿ ವ್ಯಾಕ್ಸಿನೇಷನ್.
ಮಂಪ್ಸ್ ರೋಗ
ಮಂಪ್ಸ್ ಜ್ವರ, ತಲೆನೋವು, ಹಸಿವು ಕಡಿಮೆಯಾಗುವುದು ಮತ್ತು ಕೆಲವೊಮ್ಮೆ ವಾಂತಿ ಮಾಡುವ ವೈರಲ್ ಕಾಯಿಲೆಯಾಗಿದೆ.
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮಂಪ್ಸ್ ಅಪಾಯಕಾರಿ ಕಾಯಿಲೆಯಾಗಿದೆ. ಸತ್ಯವೆಂದರೆ ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮಂಪ್ಸ್ ಬೆಳವಣಿಗೆಯ ದೋಷಗಳನ್ನು ಉಂಟುಮಾಡುವುದಿಲ್ಲ, ಆದರೆ ಮಗುವಿಗೆ ಗರ್ಭಾಶಯದಲ್ಲಿ ಮಂಪ್ಸ್ ಸೋಂಕಿಗೆ ಒಳಗಾಗಬಹುದು. ಮತ್ತು ಮಂಪ್ಸ್, ವಿಶೇಷವಾಗಿ ಬಾಲ್ಯದಲ್ಲಿ, ಬಂಜೆತನಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ ಎಂದು ತಿಳಿದುಬಂದಿದೆ. ಇದಲ್ಲದೆ, ಇದು ಹುಡುಗಿಯರು ಮತ್ತು ಹುಡುಗರಿಗೆ ಅನ್ವಯಿಸುತ್ತದೆ (ಆದರೆ ಹೆಚ್ಚಾಗಿ ಹುಡುಗರು).
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮಂಪ್ಸ್ ತಡೆಗಟ್ಟಲು, ಗರ್ಭಧಾರಣೆಯ ಮೊದಲು ವ್ಯಾಕ್ಸಿನೇಷನ್ ಅಗತ್ಯ.
ರುಬೆಲ್ಲಾ ರೋಗ
ರುಬೆಲ್ಲಾ ಒಂದು ವೈರಲ್ ಕಾಯಿಲೆಯಾಗಿದ್ದು, ದೇಹದ ಮೇಲೆ ಸಣ್ಣ ದದ್ದು, ಜ್ವರ ಮತ್ತು ವಿಸ್ತರಿಸಿದ ದುಗ್ಧರಸ ಗ್ರಂಥಿಗಳು. ಇದು ಬಹಳ ಮುಖ್ಯ, ಏಕೆಂದರೆ ಇದು ಭ್ರೂಣದಲ್ಲಿ ಅಥವಾ ಗರ್ಭಪಾತದಲ್ಲಿ ತೀವ್ರವಾದ ವಿರೂಪಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ - ವಿಶೇಷವಾಗಿ ಗರ್ಭಧಾರಣೆಯ ಮೊದಲ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ ರೋಗವು ಸಂಭವಿಸಿದಲ್ಲಿ.
ರುಬೆಲ್ಲಾ ತಡೆಗಟ್ಟಲು, ಗರ್ಭಧಾರಣೆಯ ಮೊದಲು ವ್ಯಾಕ್ಸಿನೇಷನ್ ಅನ್ನು ಶಿಫಾರಸು ಮಾಡಲಾಗುತ್ತದೆ. 
ಕ್ಲಮೈಡಿಯ ರೋಗ
ಕ್ಲಮೈಡಿಯವು ಕ್ಲಮೈಡಿಯ (ಕ್ಲಮೈಡಿಯ) ಬ್ಯಾಕ್ಟೀರಿಯಾದಿಂದ ಉಂಟಾಗುವ ರೋಗವಾಗಿದ್ದು, ಪ್ರಧಾನವಾಗಿ ಲೈಂಗಿಕವಾಗಿ ಹರಡುತ್ತದೆ. ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಇದು ಅಪಾಯಕಾರಿ ಕಾಯಿಲೆಯಾಗಿದೆ, ಏಕೆಂದರೆ ಇದು ಗರ್ಭಪಾತಕ್ಕೆ ಕಾರಣವಾಗಬಹುದು.
ಹೆರಿಗೆಯ ಸಮಯದಲ್ಲಿ, ಮಗು ಜನ್ಮ ಕಾಲುವೆಯ ಮೂಲಕ ಹಾದುಹೋದಾಗ, ಸೋಂಕಿನ ಹೆಚ್ಚಿನ ಸಂಭವನೀಯತೆ ಇರುತ್ತದೆ. ಅಂತಹ ಸೋಂಕಿನ ಸಂಭವನೀಯ ಪರಿಣಾಮಗಳು ಕಾಂಜಂಕ್ಟಿವಿಟಿಸ್ ಮತ್ತು ನ್ಯುಮೋನಿಯಾ.
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಈ ಅಪಾಯಕಾರಿ ರೋಗವು ನಕಾರಾತ್ಮಕ ಪರಿಣಾಮಗಳನ್ನು ಉಂಟುಮಾಡುವುದನ್ನು ತಡೆಯಲು, ಗರ್ಭಧಾರಣೆಯನ್ನು ಯೋಜಿಸುವ ಮೊದಲು ಅಥವಾ ಕನಿಷ್ಠ ಜನ್ಮ ನೀಡುವ ಮೊದಲು ಚಿಕಿತ್ಸೆಯ ಕೋರ್ಸ್ಗೆ ಒಳಗಾಗುವುದು ಅವಶ್ಯಕ. ಇದಲ್ಲದೆ, ಭವಿಷ್ಯದ ತಂದೆ ಮತ್ತು ಭವಿಷ್ಯದ ತಾಯಿ ಇಬ್ಬರೂ ಚಿಕಿತ್ಸೆಗೆ ಒಳಗಾಗಬೇಕು.
ಜನನಾಂಗದ ಹರ್ಪಿಸ್ ರೋಗ
ಜನನಾಂಗದ ಹರ್ಪಿಸ್ ಎನ್ನುವುದು ಹರ್ಪಿಸ್ ಸಿಂಪ್ಲೆಕ್ಸ್ ವೈರಸ್ ಟೈಪ್ 2 ನಿಂದ ಉಂಟಾಗುವ ಕಾಯಿಲೆಯಾಗಿದ್ದು ಅದು ಲೈಂಗಿಕವಾಗಿ ಹರಡುತ್ತದೆ. ಜನನಾಂಗದ ಹರ್ಪಿಸ್ - ಸಾಕಷ್ಟು ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಅಪಾಯಕಾರಿ ರೋಗ, ಇದು ಹೆರಿಗೆಯ ಸಮಯದಲ್ಲಿ ಮಗುವಿಗೆ ಸೋಂಕಿಗೆ ಒಳಗಾಗಬಹುದು. ಮಗುವಿನ ಜನನಾಂಗದ ಹರ್ಪಿಸ್ ಸೋಂಕಿಗೆ ಒಳಗಾಗುವ ಸಂಭವನೀಯ ಪರಿಣಾಮಗಳು ವಾಂತಿ, ಅಧಿಕ ಜ್ವರ ಮತ್ತು ಎನ್ಸೆಫಾಲಿಟಿಸ್. ನವಜಾತ ಶಿಶುವಿಗೆ ಜನನಾಂಗದ ಹರ್ಪಿಸ್ ಸೋಂಕು ತಗುಲಿದರೆ ಅದು ಸಾವಿಗೆ ಕಾರಣವಾಗಬಹುದು!
ಇದು ಸಂಭವಿಸುವುದನ್ನು ತಡೆಯಲು, ಹೆರಿಗೆಯ ಮೊದಲು (ಮತ್ತು ಎರಡೂ ಪಾಲುದಾರರಿಂದ) ಜನನಾಂಗದ ಹರ್ಪಿಸ್ಗೆ ಚಿಕಿತ್ಸೆ ನೀಡುವುದು ಅವಶ್ಯಕ. ಕೊನೆಯ ಉಪಾಯವಾಗಿ, ಜನನಾಂಗದ ಹರ್ಪಿಸ್ ಸೋಂಕಿತ ನಿರೀಕ್ಷಿತ ತಾಯಿ ಸಿಸೇರಿಯನ್ ವಿಭಾಗಕ್ಕೆ ಒಳಗಾಗುತ್ತಾರೆ.
ವೈರಲ್ ಜ್ವರ ರೋಗ
ವೈರಲ್ ಇನ್ಫ್ಲುಯೆನ್ಸವು ತೀವ್ರವಾದ ವೈರಲ್ ಕಾಯಿಲೆಯಾಗಿದ್ದು ಅದು ಕೆಳ ಮತ್ತು ಮೇಲ್ಭಾಗದ ಶ್ವಾಸೇಂದ್ರಿಯ ಪ್ರದೇಶದ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ, ಇದು ಮಾದಕತೆ ಮತ್ತು ತೊಡಕುಗಳಿಂದ ತುಂಬಿರುತ್ತದೆ ಮತ್ತು ಕೆಲವು ಸಂದರ್ಭಗಳಲ್ಲಿ ಸಾವು ಕೂಡ ಸಂಭವಿಸುತ್ತದೆ.
ವೈರಲ್ ಇನ್ಫ್ಲುಯೆನ್ಸವು ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಅಪಾಯಕಾರಿ ಕಾಯಿಲೆಯಾಗಿದ್ದು, ಇದು ಸಾಮಾನ್ಯವಾಗಿ ಹೆಚ್ಚಿನ ಜ್ವರದಿಂದ ಕೂಡಿರುತ್ತದೆ, ಇದು ಆರಂಭಿಕ ಹಂತಗಳಲ್ಲಿ ಗರ್ಭಪಾತ ಅಥವಾ ಭ್ರೂಣದ ಗರ್ಭಾಶಯದ ಸಾವಿನ ಅಪಾಯವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ ಅಥವಾ ನಂತರದ ಹಂತಗಳಲ್ಲಿ ಅಕಾಲಿಕ ಜನನವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ.
ವೈರಲ್ ಇನ್ಫ್ಲುಯೆನ್ಸ ವಿರುದ್ಧ ತಡೆಗಟ್ಟುವ ಕ್ರಮವಾಗಿ, ಗರ್ಭಧಾರಣೆಯ ಮುಂಚೆಯೇ ವೈದ್ಯರು ಸೂಚಿಸಿದಂತೆ ಲಸಿಕೆ ಹಾಕುವುದು ಅವಶ್ಯಕ.
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಇದು ಅಪಾಯಕಾರಿ ಕಾಯಿಲೆಯಾಗಿದೆ, ಏಕೆಂದರೆ ಗರ್ಭಧಾರಣೆಯ ಆರಂಭಿಕ ಹಂತಗಳಲ್ಲಿ ಟಾಕ್ಸೊಪ್ಲಾಸ್ಮಾಸಿಸ್ ಮಗುವಿನಲ್ಲಿ ಗಂಭೀರ ದೋಷಗಳ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾಗಬಹುದು. ಗರ್ಭಾವಸ್ಥೆಯ 14 ನೇ ವಾರದ ನಂತರ ಸೋಂಕು ಸಂಭವಿಸಿದಲ್ಲಿ, ತಾಯಿ ಮತ್ತು ಭ್ರೂಣದಲ್ಲಿನ ರೋಗವನ್ನು ಗುಣಪಡಿಸಬಹುದು, ಆದರೆ ಸತ್ತ ಜನನದ ಸಂಭವನೀಯತೆ ಅಥವಾ ತೀವ್ರ ಅಸಹಜತೆಗಳ ಬೆಳವಣಿಗೆಯು ಅಧಿಕವಾಗಿರುತ್ತದೆ.
ಇದರಿಂದ ಸೋಂಕು ತಗುಲುವುದನ್ನು ತಪ್ಪಿಸಲು ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಅಪಾಯಕಾರಿ ರೋಗ, ನಿರೀಕ್ಷಿತ ತಾಯಿ ತನ್ನ ಆಹಾರವನ್ನು ಎಚ್ಚರಿಕೆಯಿಂದ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡಬೇಕು ಮತ್ತು ತರಕಾರಿಗಳು ಮತ್ತು ಹಣ್ಣುಗಳನ್ನು ಚೆನ್ನಾಗಿ ತೊಳೆಯಬೇಕು ಮತ್ತು ಬೆಕ್ಕುಗಳನ್ನು ನಿರ್ವಹಿಸುವಾಗ ಜಾಗರೂಕರಾಗಿರಿ. ಹೆಚ್ಚುವರಿಯಾಗಿ, ಯಾವುದೇ ಸಂಭಾವ್ಯ ಟೊಕ್ಸೊಪ್ಲಾಸ್ಮಾಸಿಸ್ ರೋಗಕಾರಕಗಳನ್ನು ಕೊಲ್ಲಲು ನೀವು ಬೇಯಿಸಿದ ತನಕ ಮಾಂಸವನ್ನು ಕುದಿಸಬೇಕು ಅಥವಾ ಗ್ರಿಲ್ ಮಾಡಬೇಕು.
ಬೊರೆಲಿಯೊಸಿಸ್ ರೋಗ
ಬೊರೆಲಿಯೊಸಿಸ್ (ಲೈಮ್ ಕಾಯಿಲೆ) ಉಣ್ಣಿಗಳಿಂದ ಹರಡುವ ರೋಗವಾಗಿದ್ದು, ಉತ್ತರ ಗೋಳಾರ್ಧದಲ್ಲಿ ಸಾಮಾನ್ಯವಾಗಿದೆ. ಈ ರೋಗವು ನರ, ರೋಗನಿರೋಧಕ ಮತ್ತು ಮಸ್ಕ್ಯುಲೋಸ್ಕೆಲಿಟಲ್ ವ್ಯವಸ್ಥೆಗಳ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ ಮತ್ತು ಪ್ರಯೋಗಾಲಯದಲ್ಲಿ ರೋಗನಿರ್ಣಯ ಮಾಡಲಾಗುವುದಿಲ್ಲ.
ರೋಗಕಾರಕ ಬ್ಯಾಕ್ಟೀರಿಯಾವು ಗರ್ಭಾಶಯದಲ್ಲಿ ಮಗುವನ್ನು ಸೋಂಕು ಮಾಡಬಹುದು, ಆದ್ದರಿಂದ ಇದು ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಅಪಾಯಕಾರಿ ರೋಗವಾಗಿದೆ. ಇದರ ಸಂಭವನೀಯ ಪರಿಣಾಮಗಳು: ಮಗುವಿನಲ್ಲಿ ಹೃದಯ ದೋಷದ ಬೆಳವಣಿಗೆ, ನರವೈಜ್ಞಾನಿಕ ಅಸಹಜತೆಗಳು, ಗರ್ಭಪಾತ.
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಬೊರೆಲಿಯೊಸಿಸ್ ಅನ್ನು ತಡೆಗಟ್ಟಲು, ಉಣ್ಣಿ ಸಂಗ್ರಹಗೊಳ್ಳುವ ಸ್ಥಳಗಳಿಗೆ ಭೇಟಿ ನೀಡದಿರಲು ಪ್ರಯತ್ನಿಸಿ. ಟಿಕ್ ಕಚ್ಚುವಿಕೆಯ ಸ್ಥಳದಲ್ಲಿ ಕೆಂಪು ಕಾಣಿಸಿಕೊಂಡರೆ, ತಕ್ಷಣವೇ ಪ್ರತಿಜೀವಕಗಳ ಚಿಕಿತ್ಸೆಯನ್ನು ಪ್ರಾರಂಭಿಸಿ.
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಅಪಾಯಕಾರಿ ಕಾಯಿಲೆಗಳು ನಿಮ್ಮ ಮತ್ತು ನಿಮ್ಮ ಮಗುವಿನ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುವುದಿಲ್ಲ ಎಂದು ನಾವು ಬಯಸುತ್ತೇವೆ. ನಿಮಗೆ ಆರೋಗ್ಯ ಮತ್ತು ಯಶಸ್ವಿ ಜನನ!